肺部超声在老年急性前壁心肌梗死早期管理中的应用价值
2022-04-01曹秋玫李振勇张毅刚徐敏
曹秋玫 李振勇 张毅刚 徐敏
急性心肌梗死(AMI)后继发急性心力衰竭(acute heart failure,AHF)可导致病人死亡率明显增加[1-2]。传统检查方法如肺部啰音、X线胸片等敏感性较差,难以对即将发生的心力衰竭失代偿进行有效预测,导致治疗延误[3-5]。有创血流动力学监测费用高,并发症多,难以在临床广泛开展。因此,寻求一种无创、敏感、精确的方法早期识别心肌梗死后亚临床肺水肿,动态评估肺水变化,优化液体管理是心脏科重症监护室(CCU)医生的迫切需要。Mayr等[6]认为肺部超声是一种在床边评估肺水的准确方法,B线可以对血管外肺水进行半定量评估,从而更好地识别和分类临床上无症状的肺间质水肿。肺部超声目前在国内外主要用于呼吸困难的病因诊断,在用于优化心肌梗死液体管理方面则鲜有报道。本研究旨在探讨肺部超声应用于老年急性前壁心肌梗死早期管理的价值。
1 资料与方法
1.1 研究对象 回顾性分析2017~2018年徐州市中心医院心内科收治的急性前壁心肌梗死行急诊血运重建病人349例。入选标准:急性前壁心肌梗死,诊断符合2015年急性ST段抬高型心肌梗死诊断和治疗指南[7]中的诊断标准,且年龄≥60岁,所有病人在症状发作12 h内行急诊血运重建,血流达TIMI3级。排除标准:合并心肌梗死机械性并发症、急性脑卒中、消化道出血、严重未行手术治疗的瓣膜病、严重肝肾功能不全、重症感染、肺纤维化、严重肺气肿、胸膜炎、既往肺叶切除术、肺癌或肺转移肿瘤。本研究符合医学伦理学标准,并经医院伦理委员会批准。根据是否进行肺部超声检查将入选病人分为2组。观察组171例,入CCU即刻行床旁肺部超声及下腔静脉超声检查作为初始评估;对照组178例,未行肺部超声及下腔静脉超声检查。
1.2 研究方法
1.2.1 干预方法:所有病人急诊血运重建术后入CCU,常规行18导联心电图、床旁X线胸片、血常规、肝功能、肾功能、血糖、血脂、电解质、心肌酶、肌钙蛋白I、N-末端脑钠肽前体(NT-proBNP)等检查,并且24 h内由超声科医生行床旁超声心动图检查,采用Simpson双平面法测量LVEF。对照组根据2015年中国ST段抬高型心肌梗死指南[7]进行治疗。观察组在常规治疗基础上,在肺部超声及下腔静脉超声指导下评估肺水及容量情况。当病人临床还未出现症状性心力衰竭,但肺部超声提示中到大量肺部超声彗星尾征(即B线数量,ULCs),可考虑静脉使用利尿剂呋塞米,根据B线变化结合临床状况调整用量:当ULCs减少≥50%时,利尿剂立即减量;当ULCs基本消失时,利尿剂继续减量,使出入量平衡即可。
比较2组CCU住院期间症状性心力衰竭发作次数、利尿剂用量、肾功能损害程度、CCU住院时间。症状性心力衰竭的诊断由2名CCU医生根据临床情况进行综合判断:有明显的呼吸困难症状、平卧位加重、伴或不伴端坐呼吸、肺部啰音变化、利尿剂治疗后症状缓解等典型特征,通过复查心电图等排除心肌缺血或其他导致呼吸困难的原因。若意见不一致,则由CCU主任判断。
1.2.2 超声检查方法:采用PHILIPS HD11XE超声仪, 使用凸阵探头, 频率为3~5 MHz。CCU所有值班医生均经过重症超声专业培训。肺部超声及下腔静脉超声由CCU值班医生随时进行床边评估。肺部超声采用8区法。病人取半卧位或平卧位, 以胸骨旁线、腋前线、腋后线与第四肋间连线,将双侧胸壁分为8个区,计数总的ULCs,一个视野内B线大量且融合时,以10根计算。入CCU即刻进行初始评估,每日8:00、15:00、21:00均进行肺部超声检查,观察B线的动态改变,及时调整利尿方案。
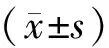
2 结果
2.1 一般资料 2组性别、年龄、既往糖尿病史、高血压史、脑梗死病史、PCI术史、入院NT-proBNP、肌钙蛋白I、LVEF和冠脉病变支数等一般资料比较,差异均无统计学意义(P>0.05)。见表1。

表1 2组病人的一般资料比较
2.2 预后情况比较 观察组CCU平均住院天数比对照组降低(P=0.006),症状性心力衰竭发作次数少于对照组(P=0.014),且观察组无>2次的症状性心力衰竭发作。2组病人植入主动球囊反搏(IABP)比例、住院期间死亡率比较,差异无统计学意义(P=0.977,P=0.162)。见表2。

表2 2组病人的症状性心力衰竭发作情况及住院情况比较
2.3 利尿剂使用及肾功能情况 观察组使用利尿剂的比例高于对照组(P=0.001),但利尿剂用量少于对照组(P=0.043)。2组初始肌酐水平差异无统计学意义(P=0.165)。出院时观察组肌酐水平显著低于对照组(P=0.046)。见表3。

表3 2组病人的利尿剂使用情况及肾功能比较
3 讨论
急性前壁心肌梗死可导致血管外肺水增加。根据Picano等[8]关于心力衰竭的“肺水级联”理念,早期肺毛细血管楔压增加;中期肺水肿的直接影像学征象;晚期出现临床症状和体征,如呼吸困难和湿啰音,X线胸片及肺部湿啰音出现阳性表现时往往已达到心力衰竭中晚期。Anile等[9]的研究证实肺部超声8区法测量的B线与PICCO测量的血管外肺水有着显著相关性。肺部超声有助于预测前壁心肌梗死病人住院期间发生症状性心力衰竭,与Ye等[10]的研究发现一致。
本研究发现观察组在CCU住院期间发生症状性心力衰竭的次数明显少于对照组(P=0.014),且观察组未出现>2次的症状性心力衰竭发作,提示应用肺部超声指导治疗在急性前壁心肌梗死早期可明显减少症状性心力衰竭的发作。主要原因为肺部超声在亚临床阶段即可检测出B线征象,从而尽早应用利尿剂减轻心脏前负荷,并动态观察B线的变化,及时精准掌握肺淤血情况从而及时有效调整利尿剂的用量。Palazzuoli等[11]认为肺部超声可以有效评估干预后的肺水变化,在数分钟或数小时内,心力衰竭病人的B线在利尿或透析后明显减少。增加肺部超声检查的次数可以在短时间内调整利尿剂的应用,既能减少症状性心力衰竭的发作,又可以及时将利尿剂减量,根据实时评估的容量状态优化液体管理,反而减少了利尿剂的应用。还可避免为追求液体负平衡,过度利尿导致的血容量减少、肾前性肾功能不全。本研究发现观察组静脉利尿剂用量明显减少,更体现了肺部超声指导下液体管理的精准性。肺部超声指导下的精准化管理降低了肌酐水平,实现了对肾功能的保护,同时减少了低血容量的风险,临床血流动力学更快地达到平稳,减少了症状性心力衰竭的发作,从而减少了CCU住院时间(P=0.006),节约了医疗资源及病人的住院费用。该研究还存在以下局限性:本研究为单中心回顾性分析,可能存在一定偏倚。期待未来开展多中心前瞻性随机对照临床研究。
综上所述,肺部超声可优化急性前壁心肌梗死的早期管理,减少症状性心力衰竭发作,有很高的临床应用价值,可成为心内科医生的另一个听诊器。
