斜视性弱视伴偏中心注视患者的光学相干断层扫描血管成像技术表现
2022-04-01任洪杏程静秦爱姣石明华
任洪杏,程静,秦爱姣,石明华
(武汉爱尔眼科汉阳医院斜弱视及小儿眼科,武汉 430050)
斜视性弱视可存在旁中心注视,同时伴随弱视,如果偏中心注视不转为中心注视,弱视治疗起来非常困难[1-2]。既往采用直接检眼镜观察偏中心注视,但对结果的描述相对比较主观,临床实践发现中心注视的患者OCTA血流图像黄斑中心凹与扫描范围的中心即所成图像的中心基本重合,而偏中心注视的患者黄斑中心凹与图中心是分离的,因此本研究将图像中心点作为注视点,希望通过OCTA测量图像中心距离黄斑中心凹的距离来记录偏心距离,患者配合度更佳,可以量化,并且相对客观。本研究还对患者的浅层视网膜血管丛进行黄斑中心凹血流长度密度(vessel length density,VLD)、灌注密度(perfusion density,PD)、黄斑中心凹无血流信号区(foveal avascular zone,FAZ)面积、FAZ周长及FAZ圆形度进行分析,观察它们在斜视性弱视伴偏中心注视患者与非斜视性患者之间是否存在差异。
1 对象与方法
1.1 对象
收录2018年1月到2020年5月在武汉爱尔眼科汉阳医院就诊的斜视性弱视伴偏中心注视患者17人作为斜视组,对照组为非斜视非弱视且中心注视健康者17人。所有患者检查视力、屈光度数(睫状肌麻痹后验光)、眼球运动,并行裂隙灯、检眼镜、同视机、三棱镜等基础检查。排除标准:屈光间质混浊、眼底器质性病变及眼球震颤。
1.2 方法
1.2.1 偏心度测量方法[3]
检查者用直接眼底镜将带有同心圆图案的光斑投射到患者视网膜上,嘱患者注视同心圆中心的标志,检查者记录投射到视网膜上的同心圆中心标志与黄斑中心凹位置的关系。根据注视性质分为4型:1)黄斑中心凹注视:黄斑中心凹恰好落在投射镜同心圆的中心标志中央;2)旁中心凹注视:中心凹落在同心圆中心的标志外但在3°环内;3)旁黄斑注视:中心凹落在同心圆3°环与5°环之间;4)周边注视:投射同心圆落在黄斑边缘部与视盘之间。
1.2.2 弱视程度分级[3]
轻度弱视:最佳矫正视力0.6~0.8;中度弱视:最佳矫正视力0.2~0.5;重度弱视:最佳矫正视力≤0.1。
1.2.3 仪器和记录方法
使用Cirrus HD-OCT 5000 (版本9.5.2.19038,Zeiss,德国),采用Angiograph 3 mm×3 mm扫描。采集图像前,调整屈光不正(调节范围为-20.00~+20.00 D),指示患者注视绿色固视标的中心。打开FastTracTM追踪功能,可以实时观察患者的固视情况。所有患者的扫描质量信号均为8或以上,结果才被录入。将扫描结果二维图的中心点即十字交叉点作为注视点(中心注视患者十字交叉点和黄斑中心点大致重合),黄斑中心点默认为黄斑中心凹水平和垂直方向交叉的最低点,使用OCTA系统软件的度量工具测量注视点和黄斑中心凹之间的距离,单位为μm(图1)。将检查数据导入FORUM系统,使用Angio-PlexTM软件进行血流定量自动分析,在OCTA图像中,以黄斑中心凹为中心,分别划定直径1 mm(内环)和3 mm(外环)圆环,中心凹区域定义为内环以内区域(图2)。测量参数包括VLD、PD、FAZ面积、FAZ周长及FAZ圆形度。VLD是血流信号长度与检测区域面积的比值,以mm-1为单位;PD是血流信号覆盖面积与扫描区域面积的比值;FAZ面积以mm2为单位;FAZ周长以mm为单位。所有操作均由同一位特检医师完成。
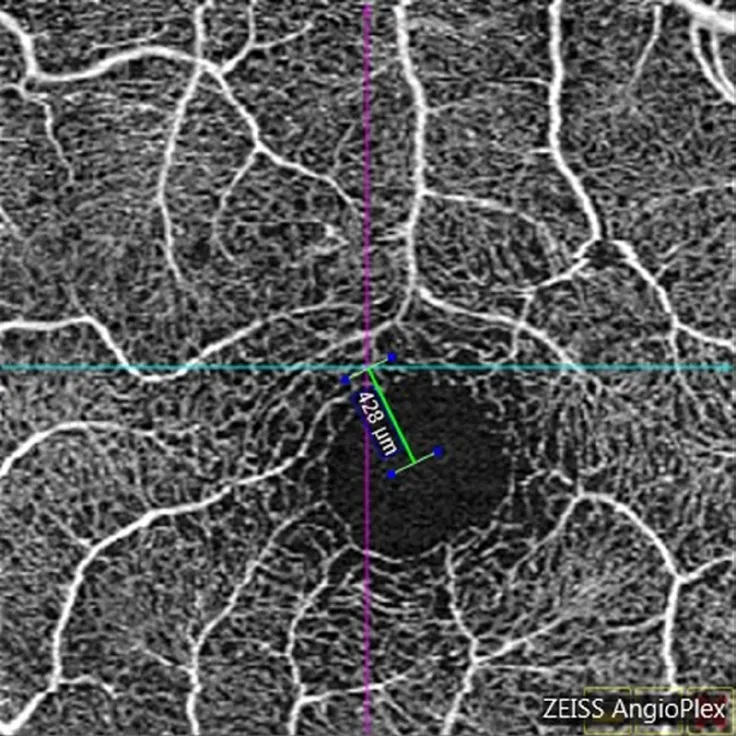
图1 导航线定于扫描范围中央作为注视点,测量该点与黄斑中心凹的距离Figure 1 The navigation line is located in the center of the image as the fixation point,measuring the distance between the fixation point and the center of the macular fovea
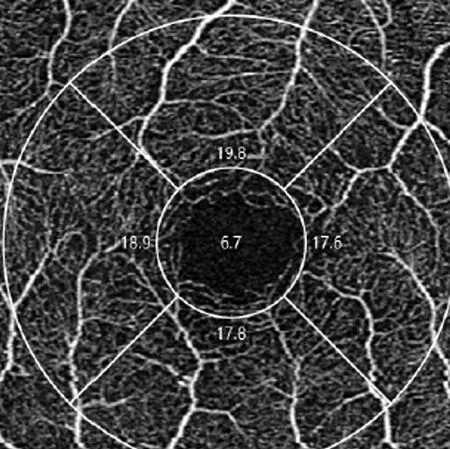
图2 Angio-PlexTM软件自动分析黄斑中心凹血流数据Figure 2 Automatic blood flow analysis of the superficial retinal vascular plexus macular fovea data using Angio-plex software
1.3 统计学处理
采用IBM SPSS Statistics 20.0软件,所有数据均进行正态性检验,符合正态分布的斜视组弱视眼与対侧眼的数据比较采用配对t检验,斜视组与对照组数据对比采用独立样本t检验,不符合正态分布的斜视组弱视眼与対侧眼的数据比较采用Wilcoxon符号秩和检验,斜视组与对照组数据对比采用Mann-WhitneyU检验。偏心度与偏中心距离的相关性采用Pearson相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况比较
斜视组患者年龄6~46(13.88±9.73)岁。弱视眼最佳矫正视力为0.24±0.22,弱视眼是左眼的比例是53%,屈光参差的比例是35%,微小斜视的比例为53%。斜视组患者基本信息见表1。弱视眼等效球镜度(spherical equivalent,SE)绝对值为(4.35±2.98) D,除4例为双眼近视外,余均为双眼远视,対侧眼最佳矫正视力中位数为1.0,対侧眼SE绝对值为(2.64±2.29) D(表2)。对照组年龄4~44(16.29±12.92)岁。对照组眼最佳矫正视力中位数为1.0,SE为(2.06±1.49) D(表3)。斜视组弱视眼轻度弱视2例(12%),中度弱视7例(41%),重度弱视8例(47%)。斜视组弱视眼旁中心注视3例(18%),旁黄斑注视5例(29%),周边注视9例(53%)。
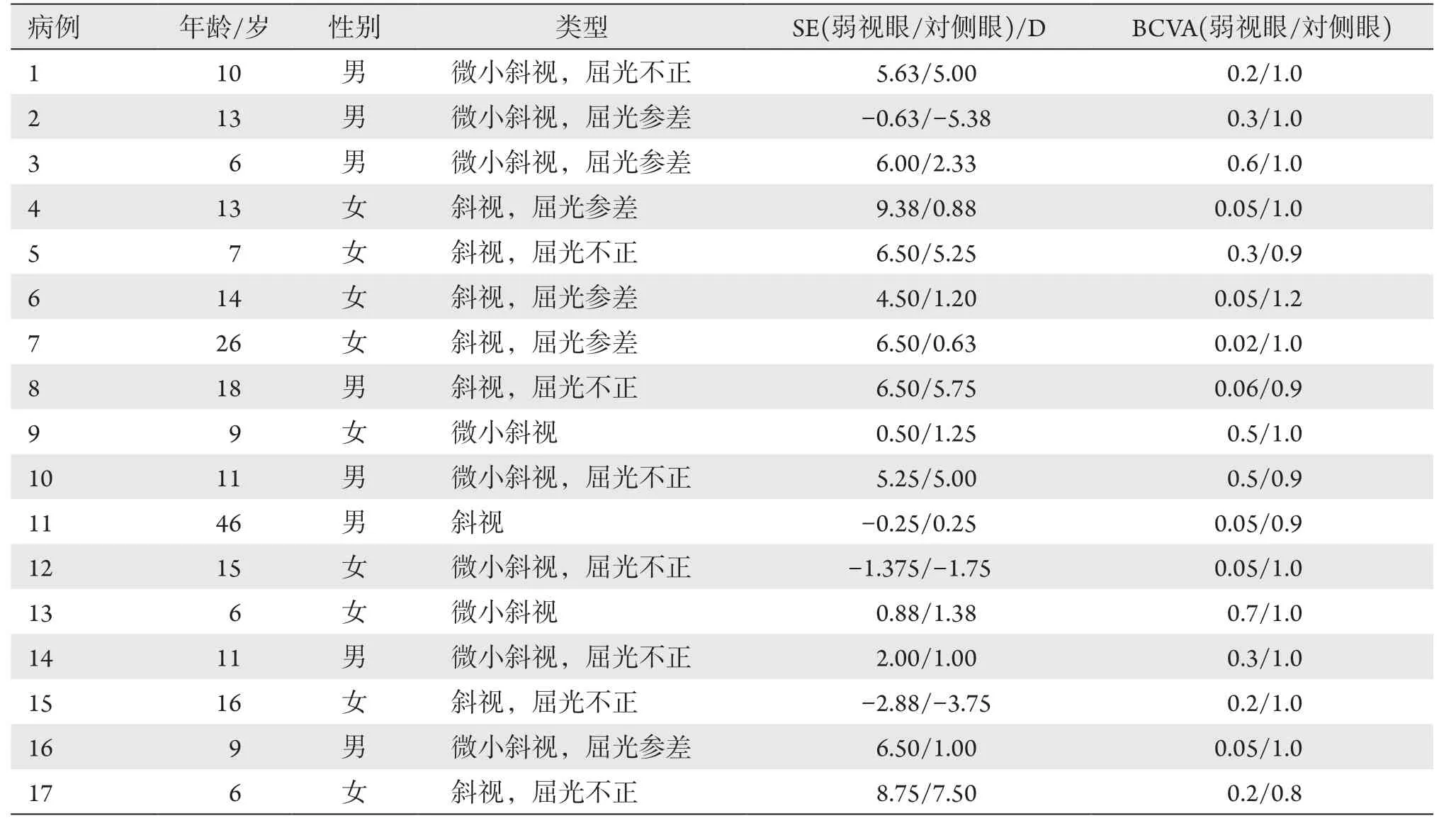
表1 斜视组患者基本信息Table 1 Details of patients in the strabismus group
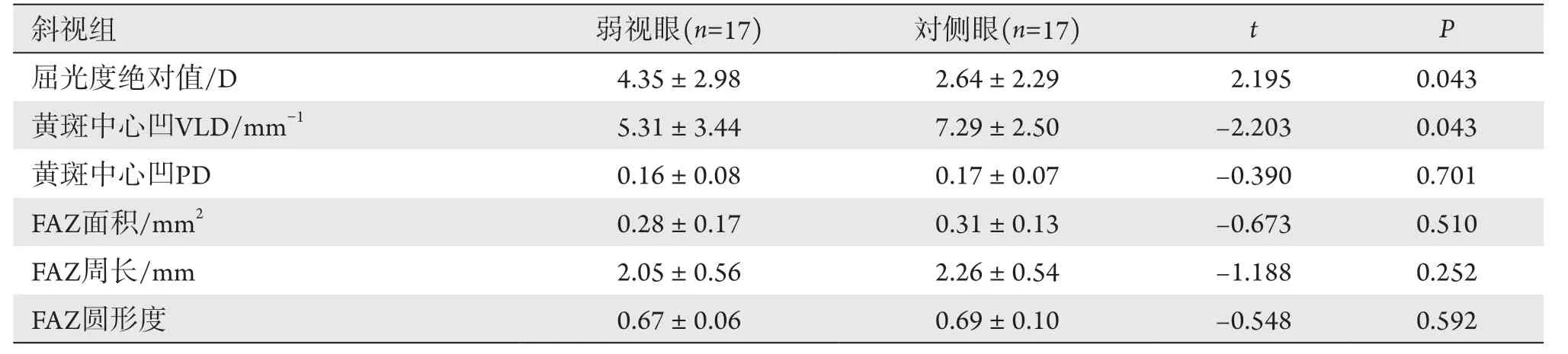
表2 斜视组弱视眼与対侧眼数据比较Table 2 Data comparison of amblyopia and the fellow eyes in the strabismus group
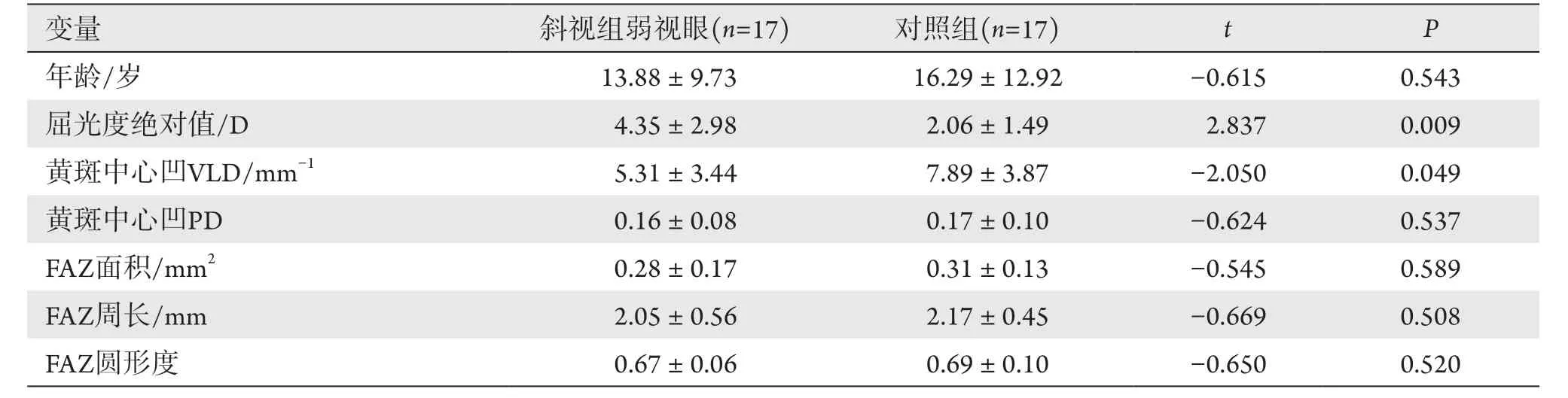
表3 斜视组与对照组数据比较Table 3 Data comparison of amblyopia eyes in the strabismus group and the control group
2.2 主要结果
斜视组斜视度绝对值为(26.71±25.88) PD,其中4例为外斜视,其余13例均为内斜视,弱视眼偏心距离(632.18±310.62) μm,対侧眼及对照组均表现为中心固视。弱视眼黄斑中心凹VLD为(5.31±3.44) mm-1,PD为0.16±0.08,FAZ面积为(0.28±0.17) mm2,FAZ周长为(2.05±0.56) mm、FAZ圆形度为0.67±0.06,対侧眼黄斑中心凹VLD为(7.29±2.50) mm-1,PD为0.17±0.07,FAZ面积为(0.31±0.13) mm2,FAZ周长为(2.26±0.54) mm、FAZ圆形度为0.69±0.10;对照组黄斑中心凹VLD为(7.89±3.87) mm-1,PD为0.17±0.10,FAZ面积为(0.31±0.13) mm2,FAZ周长为(2.17±0.45) mm、FAZ圆形度为0.69±0.10(表2,3)。斜视组弱视眼偏心度与偏中心距离显著相关(r=0.834,P<0.001)。
3 讨论
OCTA是一种相对较新的非侵入性成像技术,它通过动态组织与静态组织对比成像来获取高分辨率的血流信息并生成血管造影图像,它不仅可以量化血流密度、FAZ面积等参数[4-5],基于OCT技术也可以用来量化偏中心注视的偏心距离[6-7]。
本研究测得的偏中心距离与直接检眼镜测得的偏心度一致,说明通过OCTA测量偏心距离可以量化偏心度,而且在其可行性在其他研究中也得到证实[7-8]。偏中心注视检查在斜视性弱视的治疗中是非常重要的,决定了弱视的预后,OCTA操作方便,患者配合度高,斜视性弱视患者就诊时常规行OCTA查看有无偏中心注视,对这类疾病的治疗会起到较大的帮助。
关于浅层视网膜血管参数的研究,本研究结果显示斜视组弱视眼与対侧眼和对照组健康眼相比VLD差异有统计学意义,PD、FAZ面积等差异无统计学意义,与Yilmaz等[9]和Sobral等[10]的研究结果一致。但是也有一些研究得出了不同的结果,Araki等[11]报道弱视眼的FAZ面积较対侧眼减小,其余参数无显著差异,屈光参差导致研究者对弱视眼FAZ面积高估了;Demirayak等[12]的研究中任何参数的差异均无统计学意义。原因可能是大部分报道的研究对象弱视类型混杂,有些是单纯斜视或屈光参差,有些是斜视屈光参差混合型的;一些研究将视力正常的対侧眼当做健康眼作为对照组;同时还有大部分研究将眼轴作为混杂因素进行了校正[13]。之前的OCTA研究中均提到了屈光和眼轴对VD和FAZ面积的影响[11-12,14-17],其中一些研究在纳入研究对象时就排除了屈光度>5 D的受试者,这些研究得出的结论是VD、FAZ面积无明显差异,另一些研究虽然屈光度>5 D,但对屈光和眼轴进行了校正。
本研究的不足之处在于首先样本量偏少;其次研究对象弱视类型混杂,且未对屈光参差和眼轴进行校正,弱视眼FAZ可能被高估;再次虽然通过直接检眼镜检查纳入了检查时间内注视相对稳定的患者,排除了注视极不稳定的患者,但无法保证患者在相当长的时间内注视一定是稳定的,可能测量结果存在误差;最后没有对深层血流进行分析,因为在深层视网膜血流中,浅层血流投射伪像难以从技术上根本消除,其准确性尚待证实。
开放获取声明
本文适用于知识共享许可协议(Creative Commons),允许第三方用户按照署名(BY)-非商业性使用(NC)-禁止演绎(ND)(CCBY-NC-ND)的方式共享,即允许第三方对本刊发表的文章进行复制、发行、展览、表演、放映、广播或通过信息网络向公众传播,但在这些过程中必须保留作者署名、仅限于非商业性目的、不得进行演绎创作。详情请访问:https://creativecommons.org/licenses/by-ncnd/4.0/。
