腹腔镜卵巢打孔术对多囊卵巢综合征不孕患者卵巢功能及自然妊娠评估的影响①
2022-03-31卫甜媛李春燕
卫甜媛,魏 婉,李春燕
(河南科技大学第一附属医院产科, 河南 洛阳 471000)
多囊卵巢综合征(PCOS)是孕龄期女性较为常见的内分泌疾病,常引起患者代谢紊乱、内分泌功能异常及生殖障碍[1]。同时体内雄激素过高、胰岛素抵抗及排卵功能障碍等因素共同作用导致PCOS患者难以受孕[2]。因此,治疗PCOS不孕患者需以调节患者体内激素水平,促进患者排卵,改善患者生育功能为主要原则[3]。临床上用于治疗PCOS的传统手术方案为腹腔镜下双侧卵巢楔形切除术(BOWR),虽然此方案的疗效较为明显,但该手术的切除范围大,患者恢复时间较长,且该方案对患者卵巢的损伤较大,患者的长期预后并不理想[4]。近年来,随着微创手术技术不断发展,腹腔镜卵巢打孔术(LOD)以其操作精细、手术创伤小及患者恢复时间短等优势得到越来越广泛的关注与应用[5]。基于此,我院选取86例PCOS不孕患者分为两组进行研究,探究LOD对PCOS不孕患者卵巢功能及自然妊娠评估的影响,旨在为临床治疗手段提供参考。
1 资料与方法
1.1 一般资料
选取我院2019-03~2020-03收治的PCOS不孕患者86例为研究对象,将其随机分为观察组和对照组各43例。对照组:年龄23~37岁,平均(31.28±4.69)岁,不孕时间2~7年,平均(4.85±2.13)年,平均体质量指数(BMI)(25.43±3.12)kg/m2。观察组:年龄21~35岁,平均(30.11±5.16)岁,不孕时间1~7年,平均(4.09±1.94)年,平均BMI(26.08±2.97)kg/m2。两组患者临床症状及一般资料均无明显差异(P>0.05)。此次研究已通过我院伦理委员会批准。
1.2 纳入标准及排除标准
纳入标准:①临床症状及相应检查结果均符合PCOS的诊断标准[6];②未避孕≥2年仍未妊娠,且运用促性腺激素治疗后仍未排卵;③男方精液检查正常;④患者及家属同意参与此次研究,并签署知情同意书。排除标准:①有卵巢或邻近生殖器官手术史;②有意识障碍或精神疾病史,无法正常沟通;③合并其他生殖系统疾病;④合并恶性肿瘤;⑤有严重的心脑血管疾病。
1.3 手术方法
对照组行BOWR:患者全麻后取截石位,于患者脐下缘做1cm切口,套管针刺入后建立气腹并置镜,在腹腔镜的引导下于右下腹麦氏点位及左下腹相对位置分别作穿刺孔,置入手术器械。检查盆腔及子宫位置形态是否异常,确认输卵管、卵巢有无明显黏连,如有黏连则需先进行松解。游离双侧卵巢,夹持固定后延游离缘切除卵巢组织,切除范围控制在患者卵巢大小的1/3左右,深度需达髓质,切除面以电凝止血。取出切除的卵巢组织后送检。结束时以0.9%的氯化钠溶液冲洗盆腔,注入低分子右旋糖酐防止黏连,而后关闭腹腔。
观察组行LOD:麻醉及置镜准备同对照组。确认盆腔、子宫等均无异常后,使用单极电凝针在卵巢表面打孔,每侧6~8个,每孔的直径为2~5mm,深度为2~4mm。打孔后卵巢表面有淡黄色卵泡液流出,且卵巢体积明显缩小。打孔过程中注意远离卵巢系膜,以防影响卵巢血运功能。手术结束前行输卵管亚甲蓝实验,通过伞端有无蓝色液体流出确认输卵管通畅情况,如有蓝色液体流出则需解除输卵管堵塞。结束时用0.9%的氯化钠溶液冲洗盆腔后关闭腹腔。两组患者术后均予以止痛、补液等常规治疗,严密检测患者生命体征及伤口状况。鼓励患者尽早下床活动,如恢复顺利可于一周内拆线出院。
1.4 观察指标
①术中情况:记录两组患者术中总出血量及手术时间。②激素水平:分别于手术前及手术1个月后取患者空腹静脉血4mL,应用化学发光法测定患者血清中睾酮(T)、雌二醇(E2)、黄体生成素(LH)及卵泡刺激素(FSH)水平。③卵巢功能:分别于手术前及术后1年应用B超检测患者卵巢体积及窦卵泡数,并通过ELISA法测定血清抗苗勒管激素(AMH)水平。④妊娠情况:统计两组患者术后1年内自然妊娠及流产情况。⑤术后并发症:记录两组患者术后1年内出现的各种并发症。
1.5 统计学方法
2 结果
2.1 术中情况
手术过程中,观察组出血量低于对照组,且手术时间短于对照组(P<0.05),见表1。

表1 两组患者术中情况对比
2.2 激素水平
术后1个月两组患者血清中T、E2及LH水平较术前均有降低,FSH水平较术前均有升高(P<0.05),但组间差异并不明显(P>0.05),见表2。
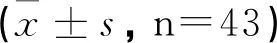
表2 两组患者激素水平变化对比
2.3 卵巢功能
术后1年两组患者卵巢体积均有缩小,且AMI水平均有下降,但观察组上述指标均高于对照组,两组患者窦卵泡数均有减少,观察组较对照组更少(P<0.05),见表3。
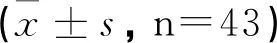
表3 两组患者卵巢功能对比
2.4 妊娠情况
术后1年内,两组患者自然妊娠率及流产率无明显差异(P>0.05),见表4。
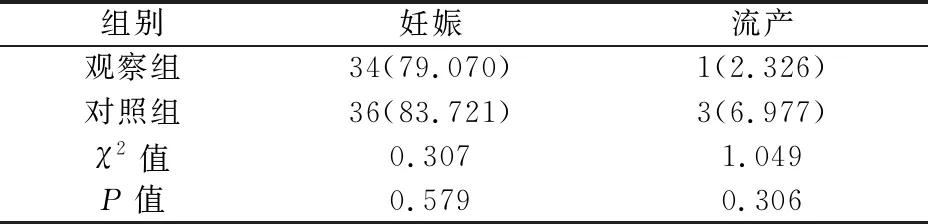
表4 两组患者妊娠情况对比[n=43,n(%)]
2.5 术后并发症
术后1年内,观察组患者出现盆腔黏连2例,卵巢功能不全1例;对照组患者出现盆腔黏连4例,卵巢功能不全3例。观察组患者并发症发病率低于对照组(P<0.05)。
3 讨论
PCOS是临床最为常见的妇科疾病之一,多以T过高、卵巢多囊改变为特征,常伴有肥胖及胰岛素抵抗[7]。患者主要表现为月经失调、多毛痤疮等,同时多伴有持续无排卵现象,导致患者长期不孕[8]。传统BOWR术后患者激素水平得到有效调节,提升患者的自然妊娠率,但手术过程中对卵巢损伤较大,但易出现盆腔黏连等术后并发症,长期预后并不理想[9]。近年来,LOD因其微创、效果明确等特点而得到广泛使用[10]。此次研究结果显示,观察组术中出血量极少,手术时长也明显短于对照组,且观察组患者术后并发症发生率更低,体现出LOD的安全、易操作、术后并发症少等优点。
PCOS不孕患者体内激素对其排卵异常有较大影响[11]。患者卵巢内高T可抑制卵泡成熟,无法形成优势卵泡,但卵巢中的小卵泡仍能分泌E2。在高浓度E2的持续作用下,LH的分泌逐渐增加且持续在高水平状态,失去原有的周期性,无法形成月经中期的LH峰,导致排卵过程无法发生,且高LH会促进卵巢分泌T。同时,T对FSH的分泌呈负反馈调节,FSH浓度相对降低。而持续低FSH水平又会抑制卵巢内小卵泡发育,无法形成优势卵泡,最终形成T过多,持续无排卵的恶性循环[12]。此次研究结果显示,观察组患者术后1个月血清中T、E2及LH水平显著降低,FSH水平明显升高,说明LOD能有效调节患者激素水平,调节机体内分泌功能,这一结果可同张尚芳等[13]的临床研究相印证。
AMH多用于评价卵巢功能,AMH指数越高,说明卵子储存能力越强,生育能力也就更高[14]。PCOS不孕患者AMH指数过高,卵泡数异常增多,无法形成优势卵泡,导致排卵功能异常[15]。此次研究中,术后1年两组患者卵巢体积有缩小,窦卵泡数均有减少,且观察组少于对照组,而观察组患者AMH降至正常值,且高于对照组,说明LOD能明显改善患者卵巢功能。同时观察组术后1年内的妊娠率较高,说明LOD能有效提升患者的生育功能。相关学者指出,LOD主要是通过释放囊内阻碍卵泡成熟的激素及其他物质,促进LH恢复原有水平,降低T的合成及分泌,FSH含量升高,加速卵泡发育,促进排卵,同时可改善卵巢及子宫内膜环境,为患者妊娠提供良好条件[16]。
综上所述,LOD治疗PCOS不孕能有效调节患者激素水平,改善患者卵巢功能,有效提升患者术后自然妊娠率,且较传统术式更易操作、术后并发症更少。
