应用MSCT对女性卵巢交界性浆液性、黏液性肿瘤的鉴别诊断可行性分析*
2022-03-30雷傲利李勇平利李
雷傲利 李勇平 杨 利李 洁
1.渭南市第一医院妇产科 (陕西 渭南 714000)
2.渭南市第一医院呼吸科 (陕西 渭南 714000)
卵巢交界性肿瘤也为低度恶性潜力肿瘤,由Taylir在1929年首次提出[1]。卵巢交界性肿瘤占卵巢恶性肿瘤4%~15%,此类患者发病年龄较小,常在34~44岁之间,合并妊娠占9%,卵巢交界性肿瘤为性质特别的卵巢肿瘤[2]。在交界性肿瘤中最常见为黏液性肿瘤和浆液性肿瘤,在国内相关报道中黏液性肿瘤多见占2/3,浆液性肿瘤占1/3,国外文献报道两者所占比例相当[3]。此类患者无特异性体征,常见症状为腹部肿块,其次会有腹胀、腹痛出现,有少数出现阴道流血的症状。手术为交界性肿瘤治疗有效办法,在术前确定肿瘤性质对患者预后有着重大的影响。因此,本文旨在分析MSCT对女性卵巢交界性浆液性、黏液性肿瘤的鉴别诊断可行性,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月到2019年7月本院收治的卵巢交界性浆液性(37例)、黏液性肿瘤(39例)患者,所有患者均为女性,均经手术病理检查确诊,交界性浆液性肿瘤,年龄35岁~70岁,平均年龄(45.38±8.65)岁;黏液性肿瘤年龄35~71岁,平均年龄(45.87±9.75)岁。临床表现:腹部肿块14例,不用程度腹胀、腹痛12例,其余患者无明显临床症状。
纳入标准:所有患者均知晓本研究,经院内伦理委员会批准;临床资料完整;符合卵巢交界性浆液性、黏液性肿瘤的诊断及分类标准;均进行MSCT检查。排除标准:无手术病理检查证实;有其他卵巢疾病;有自身免疫性疾病者;其他恶性肿瘤者;有严重肝肾功能不全患者。
1.2 MSCT检查方法 检查仪器:采用美国GE64排螺旋CT机,所有患者均进行平扫及增强扫描,扫描参数:螺距为1.0,管电压为120kV,电流为200mAs,层厚度为0.6mm。患者取仰卧位,扫描部位:腹盆腔,吸气屏气后先行常规平扫,平扫完成后再利用高压注射器经肘静脉注入80mL碘海醇行,注射速率为2~2.5mL/s,注射对比剂后开始进行动脉期(25~28s),门静脉期(50~60s),平衡期(120s)三期增强CT扫描,扫描完成后利用MSCT后处理工作站对患者扫描图像进行冠状位、矢状位图像重建。将图像数据传输到PACS系统,由诊断医师针对扫描图像进行阅片和分析诊断。
1.3 观察指标 对交界性浆液性、黏液性肿瘤患所得MSCT图像进行分析记录两者CT征象,并以病理检查为基础了解MSCT对交界性浆液性、黏液性肿瘤诊断符合率。CT征象包括肿瘤边界、分房数目、软组织形态(囊壁间隔增厚、结节、“地图样”)、囊液均质、出血、钙化等情况。
1.4 统计学方法 本研究数据均采用SPSS 23.0软件进行统计分析,计量资料采用(±s)描述,采用t检验或者方差分析;计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 交界性浆液性、黏液性肿瘤CT征象比较 交界性浆液性肿瘤与交界性黏液性肿瘤在肿瘤边界、分房数目、软组织形态(囊壁间隔增厚、结节、地图样)、囊液均质、出血等情况上比较差异有统计学意义(P<0.05);交界性浆液性肿瘤45.94%为多房,软组织形态62.16%为“地图样”,肿瘤边界清楚,囊液质地均匀,囊内无出血情况;交界性黏液性肿瘤82.05%为多房,软组织形态多见囊壁间隔增厚,肿瘤边界不清楚,囊液质地不均匀,囊内多见出血。两者在钙化CT征象上比较无差异(P>0.05),见表1。

表1 交界性浆液性、黏液性肿瘤CT征象比较(例)
2.2 MSCT对交界性浆液性、黏液性肿瘤诊断符合率 MSCT对交界性浆液性、黏液性肿瘤诊断符合率分别为91.89%、92.30%,与病理诊断结果一致性高,比较无差异(P>0.05),见表2。
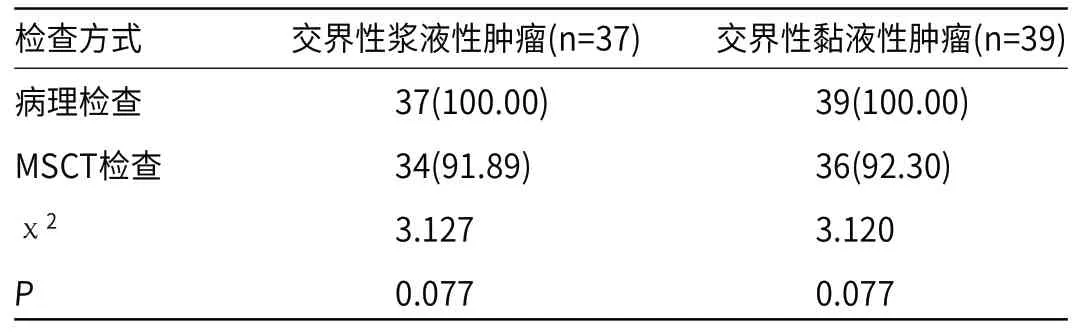
表2 MSCT对交界性浆液性、黏液性肿瘤诊断符合率[n(%)]
2.3 图像表现
2.3.1 交界性浆液性肿瘤MSCT图像表现 MSCT图像可见肿瘤以囊性成分为主,与良性肿瘤相比有增生的乳头状突起,有规则的薄壁,可见其同侧卵巢为正常基质。在本研究中,37例患中肿瘤最大直径为10.87cm,37.83%(14/37)为双侧病变;有1例患者可见为右侧卵巢交界性浆液性肿瘤。其盆腔内见巨大囊实性肿块,增强扫描:软组织为明显并延迟强化,病灶左侧可见盆腔积液。
2.3.2 交界性黏液性肿瘤MSCT图像表现 MSCT图像可见其囊壁规则薄,分隔更为复杂,囊性成分为主,增生乳头状更多,大多数患者病灶表现出“蜂窝”特征。在本研究中39例患者最大肿瘤直径为18.87cm,92.30%(36/39)为单发病灶,20例患者可见“蜂窝”征;1例患者可见其为囊性病灶,多发分隔,强化分隔去可见分隔增厚,边界模糊,病灶与后子宫分界清楚,凸向右侧卵巢,左侧卵巢无明显异常,无实性成分。
2.4 典型病例分析 典型病例影像分析结果见图1~图6。
3 讨 论
3.1 交界性浆液性肿瘤、交界性黏液性肿瘤病理基础 交界性浆液性肿瘤介于浆液性囊腺瘤、浆液性癌之间,且有恶性潜能的卵巢上皮性肿瘤[4]。上皮增生及形成上皮簇是其与囊腺瘤之间的明显区别,增生情况少,仅占肿瘤10%,此情况可确诊为交界性浆液性肿瘤[5-6]。与浆液性癌区别是其卵巢间质浸润不超过 “微浸润”,细胞也无高度异型性。交界性黏液性肿瘤病理诊断与交界性浆液性肿瘤一致,但由于其起源组织独特,并不属于黏液性癌癌前病变[7]。邵汇琳等[8]提出,交界性浆液性肿瘤40%为双侧病变,超过90%的交界性黏液性肿瘤为单侧病变,在本研究中交界性浆液性肿瘤37.83%为双侧病变,交界性黏液性肿瘤92.30%为单侧病变,与上述文献结果相似。在目前临床上对两者无特异性诊断方法,在术中病理组织检查为两者诊断的重要手段,但诊断存在一定局限性[9-10]。在术前确定肿瘤性质对术前治疗方案选择及预后意义重大。
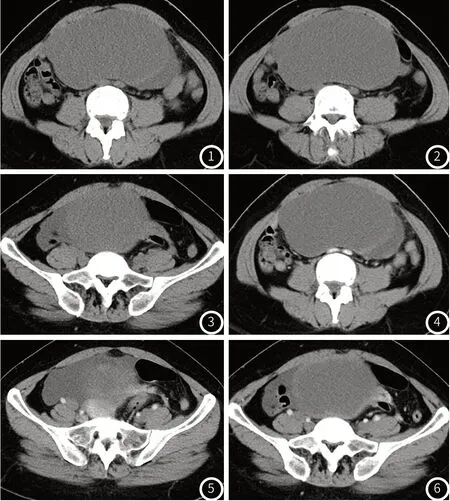
患者,女51岁,左侧卵巢交界性囊腺瘤。MSCT平扫示:盆腔巨大低密度占位,与左侧附件分界不清,最大横截面约15cm×8.0cm,其内可见分隔影(图1~图3)。增强扫描见分隔强化及少量索条状强化(图4~图6)。
3.2 MSCT对交界性浆液性肿瘤、交界性黏液性肿瘤诊断鉴别价值 MSCT为交界性浆液性肿瘤、交界性黏液性肿瘤诊断的有效方法,具有无创性,可测定肿瘤体积,评估手术可切除性,有助于术前分期以及预后随访,比如对于伴浸润性腹膜种植交界性浆液性肿瘤者不宜保留生育功能手术[11]。
本研究对两者影像学表现进行分析:37例患者中交界性浆液性肿瘤最大直径为10.87cm,明显小于交界性黏液性肿瘤(18.87cm),这与界性黏液性肿瘤病灶内黏液分泌情况更旺盛有关,而交界性浆液性肿瘤更易出现伴随症状,更利于其临床诊断[12]。分房数目比较中,交界性浆液性肿瘤45.94%为双房,其次为多房,交界性黏液性肿瘤82.05%为多房,这与卵巢其他肿瘤特点一致。金丹等[13]提出,有超过50%的交界性黏液性肿瘤患者病灶存在“蜂窝”征,本研究中有51.28%的患者病灶可见“蜂窝”征,与上述文献结果相似,分析与其细胞分裂更活跃,从而出现多腺体及囊腔有关。在软组织形态中,交界性浆液性肿瘤软组织形态62.16%为“地图样”,分析前者软组织多为“地图样”,对肿瘤厚度测量有所影响,这与肿瘤中有大量乳头状结构以及存留卵巢基质有关;交界性黏液性肿瘤软组织形态多见囊壁间隔增厚[14]。交界性浆液性肿瘤边界清楚,囊液质地均匀,囊内无出血情况,交界性黏液性肿瘤边界不清楚,囊液质地不均匀,囊内多见出血,分析囊液均质性与两者的分房情况有关,后者以多房为主,囊腔之间密度差异大,导致囊液囊液质地不均匀[15]。本研究以病理检查为基准,进一步分析可知MSCT对交界性浆液性、黏液性肿瘤诊断符合率分别为91.89%、92.30%,与病理诊断结果一致性高(P>0.05),提示MSCT对两者鉴别诊断可行性高。
综上所述,MSCT对卵巢交界性浆液性、黏液性肿瘤鉴别诊断可行性高,两者在CT征象上存在一定差异,分房数目、软组织形态、边界、囊液质地、有无出血等有助于两者鉴别。
