三维动脉自旋标记灌注成像在足月新生儿窒息脑损伤中的应用
2022-03-29谢北辰闫瑞芳任继鹏周凤梅刘旺毅韩东明
谢北辰,闫瑞芳,任继鹏,周凤梅,刘旺毅,韩东明
新乡医学院第一附属医院核磁共振科,河南 新乡 453100;*通信作者 闫瑞芳 yrf718@163.com
出生窒息与产时缺氧缺血有关[1-2],严重或长时间缺氧损伤可导致新生儿缺氧缺血性脑病(hypoxic-ischemic encephalopathy,HIE),智力低下、癫痫、脑瘫等永久性脑损伤是围生期窒息最严重的长期后果[3]。常规MRI可以描述HIE患儿脑受损部位、损伤类型、严重程度,并随访患儿治疗康复情况,是目前HIE检查的首选影像学方法[4]。动脉自旋标记(arterial spin-labeled,ASL)是通过标记的动脉血作为内源性对比剂,无创性通过相对脑血流量(relative cerebral blood flow,rCBF)对脑血流灌注量进行定量分析,评估脑损伤与脑血流改变的关系[5]。本研究拟采用不同标记后延迟时间(post label delay,PLD)测量不同脑区的脑血流量及其与出生后1 min、5 min Apgar评分的相关性,以尽早发现窒息后新生儿是否存在脑血流量灌注异常,指导临床更早、更精准地进行干预。
1 资料与方法
1.1 研究对象 收集新乡医学院第一附属医院2018年11月—2020年5月有出生窒息史且行头颅MRI检查、临床病史及常规MRI表现符合《新生儿缺氧缺血性脑病诊断标准》[6]及临床分度标准的足月新生儿(胎龄37~41周)17例作为窒息组,并记录1 min、5 min Apgar评分。排除标准:①合并遗传性代谢性疾病;②宫内感染;③先天性畸形;④低血糖、高胆红素血症。17例患儿均符合轻中度HIE。收集同期临床无出生窒息史、存在高胆红素血症可疑脑损伤行头颅MRI检查的足月新生儿18例作为对照组,头颅平扫未见明显异常,后期复查患儿血清胆红素均正常,排除脑损伤。两组新生儿一般资料见表1。本研究通过新乡医学院第一附属医院伦理委员会批准(201602151),所有患儿监护人均签署知情同意书。
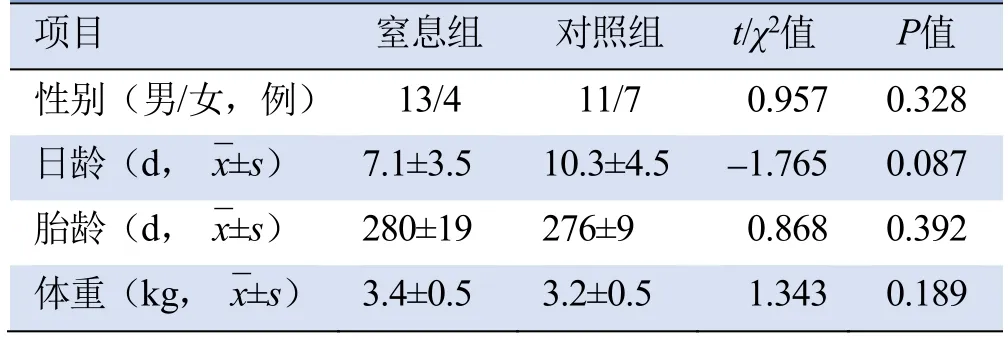
表1 窒息组与对照组新生儿一般资料比较
1.2 仪器与方法 所有患儿进行MRI检查30 min前使用苯巴比妥钠5~10 mg/kg肌肉注射,患儿熟睡后进行扫描。患儿监护人及临床医师在检查过程中陪同。
采用GE Discovery MR750 3.0T MRI扫描仪,采用8通道头颈联合线圈。所有新生儿镇静成熟后进行常规MRI、扩散加权成像(DWI)及3D-ASL序列扫描。常规MRI包括:轴位T1 FLAIR(TR 2 129 ms,TE 30 ms)、T2 PROPELLER(TR 9 096 ms,TE 101 ms)、矢状位T1 FLAIR(TR 1 750 ms,TE 25 ms);轴位SE DWI(TR 3 000 ms,TE 66 ms,b值1 000 s/mm2)。3D-ASL序列采集2次,分别为PLD=1.5 s(TR 4 530 ms,TE 18 ms)、PLD=2.5 s(TR 5 322 ms,TE 18 ms);视野21 cm×21 cm,激励次数4次,采集层数30层。扫描范围包括颅底至颅顶。
1.3 图像分析 常规MRI图像及DWI图像由2名主治及以上职称的医师采用双盲法阅片。3D-ASL序列图像后处理采用ADW 4.6工作站,将原始数据导入Functool软件获得脑血流灌注图,并对感兴趣区(ROI)测量rCBF,对称性选择左、右两侧基底节、丘脑、顶叶、枕叶、额叶及半卵圆中心,ROI面积为(88±5)mm2,所有ROI选择层面、位置、大小尽可能保持一致。采用单盲法评价结果,1名高年资主治医师进行常规MRI图像审阅。为减少误差,每个ROI的测量由1名住院医师进行ROI勾画及数据测量,每个ROI测量3次,取平均值。
1.4 统计学方法 采用SPSS 25.0软件。计数资料组间比较采用χ2检验。正态分布的计量资料以±s表示,同组中同一日龄段内患儿不同PLD时rCBF的差异采用配对t检验。相同PLD参数下,窒息组与对照组比较采用独立样本t检验。用Pearson相关分析窒息组rCBF与1 min、5 min Apgar评分的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 常规MRI序列表现 窒息组17例患儿中,6例表现为脑白质斑片状高信号,4例脑室旁条片状高信号(图1),1例局灶性出血,10例基底节及丘脑片状高信号,2例脑水肿。对照组患儿头颅平扫MRI未见明显异常。
2.2 不同PLD时各脑区rCBF比较 按照不同日龄段将窒息组及对照组分为≤7 d与>7 d两个亚组。对照组中,日龄≤7 d及日龄>7 d的新生儿在PLD=2.5 s时,各脑区rCBF均大于PLD=1.5 s时(P<0.05)。窒息组中,与PLD=1.5 s时比较,日龄≤7 d的患儿各脑区rCBF在PLD=2.5 s时较大(P<0.05);日龄>7 d的患儿右侧丘脑、两侧顶叶、枕叶、额叶及半卵圆中心的rCBF在PLD=2.5 s时较大(P<0.05),见表2及图1。
表2 窒息组与对照组新生儿日龄≤7 d及>7 d不同PLD时各脑区rCBF比较[ml/(100 g·min),±s]

表2 窒息组与对照组新生儿日龄≤7 d及>7 d不同PLD时各脑区rCBF比较[ml/(100 g·min),±s]
脑区窒息组日龄≤7 d(n=12)对照组日龄≤7 d(n=5)PLD=1.5 s PLD=2.5 s t值P值PLD=1.5 s PLD=2.5 s t值P值左侧基底节区 30.9±1.9 40.8±3.6 -3.28 0.007 25.9±4.5 36.4±3.3 -13.18 <0.001右侧基底节区0.006左侧丘脑区 33.5±12.6 43.5±12.5 -3.61 0.004 29.3±5.4 40.6±3.1 -4.32 0.012 33.0±13.0 41.2±13.2-3.35 0.006 23.8±6.4 34.9±3.5-5.33右侧丘脑区<0.001左侧顶叶 20.6±5.0 34.6±8.7 -7.65 <0.001 17.4±3.3 30.5±6.7 -5.44 0.006 33.9±11.3 43.4±12.8-3.43 0.006 30.2±4.7 39.8±3.7-10.56右侧顶叶0.003左侧枕叶 23.9±8.4 37.8±7.3 -10.25 <0.001 18.2±6.3 29.8±5.6 -5.68 0.005 17.5±4.9 30.2±6.2-11.25<0.001 16.1±1.2 26.4±4.6-6.27右侧枕叶0.007左侧额叶 27.8±7.6 39.4±9.3 -4.03 0.002 17.6±2.6 29.6±5.3 -6.02 0.004 22.0±8.1 35.4±8.1-10.28<0.001 18.2±6.3 33.0±7.6-5.15右侧额叶<0.001左侧半卵圆中心 21.8±5.4 37.6±10.2 -6.89 <0.001 16.9±1.9 28.3±4.0 -4.99 0.008 25.3±4.9 38.6±6.3-7.38<0.001 22.4±2.9 32.3±2.4-16.14右侧半卵圆中心22.0±5.3 36.1±6.6-8.77<0.001 21.1±6.8 30.7±2.8-3.02 0.039脑区窒息组日龄>7 d(n=5)对照组日龄>7 d(n=13)PLD=1.5 s PLD=2.5 s t值P值PLD=1.5 s PLD=2.5 s t值P值左侧基底节区 31.3±3.9 37.0±4.3 -2.24 0.089 31.8±14.8 40.3±10.7 -3.05 0.010右侧基底节区<0.001左侧丘脑区 33.4±4.5 45.9±7.0 -2.71 0.054 34.6±17.8 43.8±10.0 -3.07 0.010 29.8±6.0 44.8±10.2-2.72 0.053 29.8±9.6 38.1±10.5-4.83右侧丘脑区0.003左侧顶叶 19.0±5.4 28.1±7.0 -6.95 0.002 18.3±4.6 29.9±8.3 -7.16 <0.001 36.5±4.6 47.0±6.8-2.86 0.046 34.1±14.5 41.7±12.6-3.64右侧顶叶<0.001左侧枕叶 21.1±5.0 33.5±7.0 -3.16 0.034 23.4±10.4 29.9±7.1 -3.92 0.002 17.8±4.4 28.7±6.0-5.63 0.005 17.3±4.7 27.1±5.4-6.95右侧枕叶<0.001左侧额叶 22.2±1.0 35.7±5.7 -5.23 0.006 21.4±5.7 36.5±5.3 -9.10 <0.001 20.1±4.2 33.2±7.0-3.17 0.034 24.7±10.2 33.8±10.8-6.44右侧额叶<0.001左侧半卵圆中心 19.8±1.3 36.8±10.3 -3.67 0.021 20.3±5.7 33.0±5.8 -7.88 <0.001 24.4±7.0 37.6±7.0-4.33 0.012 21.8±6.6 31.7±5.3-5.97右侧半卵圆中心24.8±6.8 35.7±9.6-2.80 0.049 19.0±4.9 29.2±3.6-6.43<0.001
2.3 相同PLD条件下窒息组与对照组各脑区rCBF比较 PLD=1.5 s时,窒息组患儿左侧额叶rCBF大于对照组;PLD=2.5 s时,窒息组患儿左侧枕叶、右侧额叶、右侧半卵圆中心rCBF大于对照组,差异有统计学意义(P<0.05),见表3及图2、3。
表3 窒息组与对照组新生儿不同PLD时各脑区rCBF比较[ml/(100 g·min),±s]
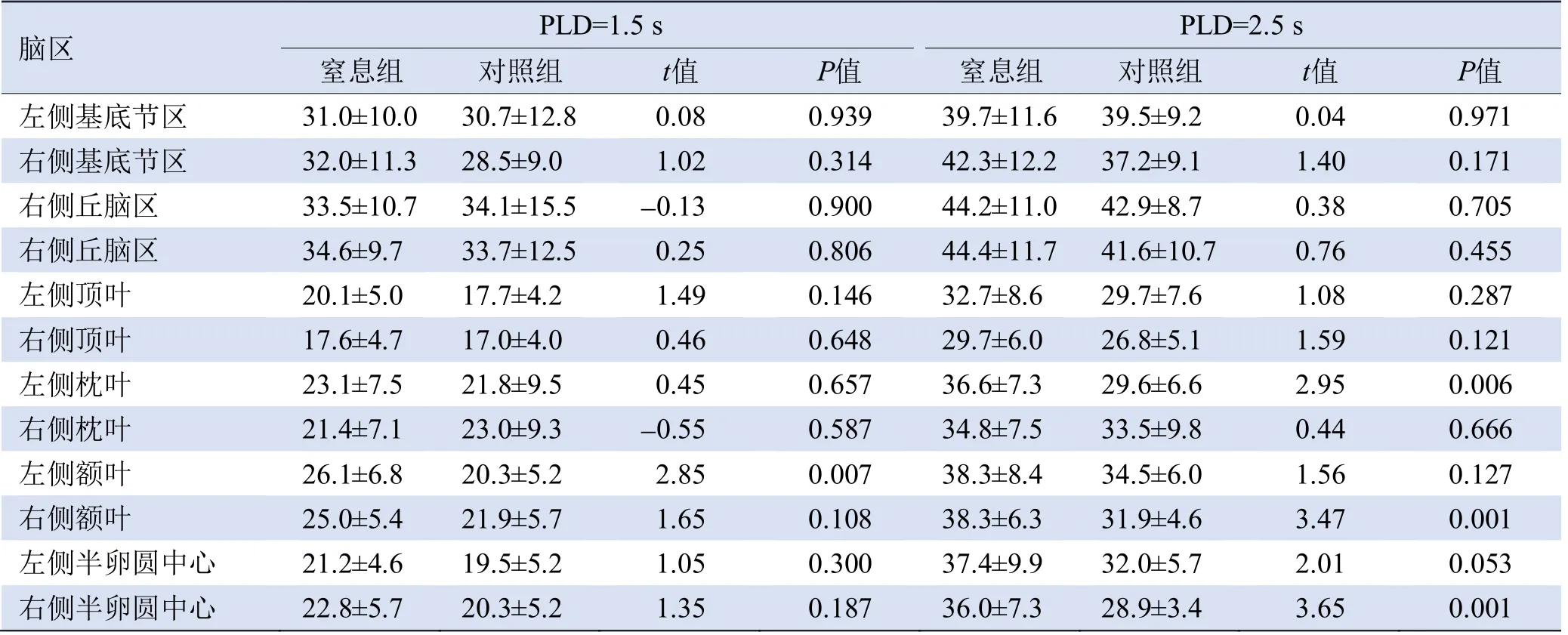
表3 窒息组与对照组新生儿不同PLD时各脑区rCBF比较[ml/(100 g·min),±s]
脑区PLD=1.5 s PLD=2.5 s窒息组对照组t值P值窒息组对照组t值P值左侧基底节区 31.0±10.0 30.7±12.8 0.08 0.939 39.7±11.6 39.5±9.2 0.04 0.971 0.171右侧丘脑区 33.5±10.7 34.1±15.5 -0.13 0.900 44.2±11.0 42.9±8.7 0.38 0.705右侧基底节区32.0±11.3 28.5±9.0 1.02 0.314 42.3±12.2 37.2±9.1 1.40 0.455左侧顶叶 20.1±5.0 17.7±4.2 1.49 0.146 32.7±8.6 29.7±7.6 1.08 0.287右侧丘脑区34.6±9.7 33.7±12.5 0.25 0.806 44.4±11.7 41.6±10.7 0.76 0.121左侧枕叶 23.1±7.5 21.8±9.5 0.45 0.657 36.6±7.3 29.6±6.6 2.95 0.006右侧顶叶17.6±4.7 17.0±4.0 0.46 0.648 29.7±6.0 26.8±5.1 1.59 0.666左侧额叶 26.1±6.8 20.3±5.2 2.85 0.007 38.3±8.4 34.5±6.0 1.56 0.127右侧枕叶21.4±7.1 23.0±9.3-0.55 0.587 34.8±7.5 33.5±9.8 0.44 0.001左侧半卵圆中心 21.2±4.6 19.5±5.2 1.05 0.300 37.4±9.9 32.0±5.7 2.01 0.053右侧额叶25.0±5.4 21.9±5.7 1.65 0.108 38.3±6.3 31.9±4.6 3.47右侧半卵圆中心22.8±5.7 20.3±5.2 1.35 0.187 36.0±7.3 28.9±3.4 3.65 0.001
2.4 窒息组rCBF与Apgar评分的相关性 Pearson相关分析显示,PLD=1.5 s时,各脑区rCBF与1 min、5 min Apgar评分均无明显相关性(P>0.05)。PLD=2.5 s时,左侧额叶rCBF与1 min Apgar评分呈正相关(r=0.486,P=0.048);左侧顶叶、左侧枕叶、双侧额叶rCBF与5 min Apgar评分呈正相关(r=0.535、0.585、0.491、0.608,P=0.027、0.014、0.045、0.010)。
3 讨论
围生期窒息引起的脑损伤是新生儿最常见的死亡和残疾原因[7]。对于新生儿脑损伤的诊断,MRI及多模态成像具有无创性和敏感性,是最佳诊断方法,且已应用于临床[8]。ASL可以通过测量脑灌注变化提供有价值的信息,以描述新生儿的大脑成熟、损伤和修复。
3.1 新生儿窒息的病理生理及血流灌注特点 新生儿窒息后发生低氧血症[9],通过化学反射将更多的氧合血液输送至左心,以保证心和脑的血流灌注。另一方面,在窒息后代偿初始阶段,低氧血症导致脑血管阻力下降,脑血流量增加。这种以减少外周非重要器官的灌注为代价,保护大脑、心肌和肾上腺等重要器官的血流代偿方式称为“潜水反射”。随着窒息持续发生,低氧血症及CO2分压持续升高,心肌需氧量超过代偿能力后心肌供氧不足,心输出量减少,“潜水反射”这一代偿机制将失效,脑血流量降低后引发脑损伤[3]。异常的脑灌注是导致早产和足月婴儿多种形式脑损伤的关键机制。此外,代谢产物使血管壁通透性增加,继发血管内皮调节功能障碍,进而加剧缺血环境,造成神经元细胞死亡,甚至伴发颅内出血[10]。
3.2 新生儿3D-ASL PLD选择及脑血流灌注特点PLD是标记脉冲到灌注图像采集开始所等待的时间,较短的PLD相应血流的灌注区域无法完全采集灌注信号,表现为相对低灌注;PLD足够长时相应区域表现为正常灌注水平。唐世龙等[11]研究表明,0~24 h、1~3 d新生儿在PLD=1.025 s时各脑区脑血流量最高,3~7 d、7~15 d、15~28 d新生儿在PLD=1.525 s时各脑区脑血流量最高。但未采用PLD=2.5 s对各组患儿进行扫描。本研究中,在日龄≤7 d 和>7 d亚组中,当PLD=2.5 s时,大部分脑区脑血流灌注量均较PLD=1.5 s时高,表明PLD=2.5 s时也可作为用于采集新生儿脑血流灌注的参数,并且显示脑血流量较PLD=1.5 s时更接近真实脑血流灌注。Wang等[12]的研究表明,新生儿基底节区和放射冠区的CBF随着新生儿日均年龄增加而增加,提示新生儿日龄不同脑灌注量可能发生变化,因此不同日龄选择的PLD不同,可能导致测量脑血流量不同。由于本研究样本量小,不足以代表不同日龄段患儿脑血流的变化,未分析各组中日龄≤7 d与>7 d的患儿脑血流量。在窒息组日龄>7 d亚组中,双侧基底节区及左侧丘脑rCBF无显著差异,而其他亚组中上述脑区rCBF均在PLD=2.5 s时增加,考虑日龄>7 d的患儿中可能存在基底节/丘脑损伤,在PLD=1.5 s时已升高,而在PLD=2.5 s时脑血流灌注升高并不明显。
3.3 新生儿窒息的脑血流量变化 本研究中,在PLD=1.5 s时,窒息组左侧额叶rCBF较对照组升高;PLD=2.5 s时,窒息组左侧枕叶、右侧额叶、右侧半卵圆中心rCBF大于对照组,提示症状较轻的患儿脑内存在代偿性高灌注,即“潜水反射”,并且随着PLD延长,高灌注的脑区会更加突出。而左侧额叶在PLD=2.5 s时窒息组与对照组中无明显差异,可能是由于左侧额叶在早期出现一过性高灌注,而后随着其他脑区灌注量增加,最终在PLD=2.5 s时高灌注不再明显。唐世龙等[11]报道0~24 h组及3~7 d组HIE患儿各脑区脑血流量值低于正常新生儿,而1~3 d组HIE患儿除额叶外,各脑区脑血流量较正常新生儿高,提示重度患儿脑损伤可以直接造成脑血流灌注减低,而研究中纳入的患儿症状轻,提示轻中度损伤存在脑高灌注。既往研究[9]表明,长期慢性缺氧与基底节区损伤相关,完全窒息时出现丘脑损伤,而轻度窒息使脑白质受累。脑深部灰质核团是脑代谢最旺盛的区域,基底节及丘脑最易受到缺氧缺血性损害,基底节区及丘脑灌注增高往往提示预后不良[13-14]。本研究中,PLD=1.5 s及PLD=2.5 s时均未出现基底节区及丘脑高灌注,但从灌注图中可以观察到基底节区及丘脑的灌注始终比脑白质灌注高,表明深部核团的代谢较脑实质旺盛。
3.4 新生儿Apgar评分与脑血流灌注量的相关性Apgar评分是判断有无窒息存在的条件之一[15],也是临床评估新生儿状态最方便的指标之一。本研究分析窒息组rCBF与1 min、5 min Apgar评分的相关性,发现PLD=2.5 s时,左侧额叶rCBF与1 min Apgar评分呈正相关;左侧顶叶、左侧枕叶、双侧额叶rCBF与5 min Apgar评分呈正相关,其中左侧枕叶与左侧额叶rCBF较对照组增高,提示临床症状好转与脑区高灌注有关,患儿临床症状有所减轻,但脑内高灌注仍持续存在,也并不能排除再灌注引起的迟发性脑损伤的可能。
综上所述,3D-ASL这一脑灌注的非侵入性评估在评估及诊断HIE有一定的价值,尤其在有窒息史患儿中提示脑区有高灌注的可能。Apgar评分高低不能除外脑血流灌注有无异常。本研究的局限性:①PLD仅设置1.5 s和2.5 s,有待扩大样本量后根据不同日龄增加PLD参数进行扫描;②仅结合Apgar评分一项临床指标,有待进一步增加其他临床指标研究与脑血流灌注量的相关性。
