血清内ALT、LSR及NLR对胃肠间质瘤患者病情分级及临床预后的影响
2022-03-27徐洁卢娅萍
徐洁 卢娅萍
[摘要] 目的 探讨血清内ALT、LSR及NLR对胃肠间质瘤(GIST)病情分级及临床预后的影响。 方法 选取2016年1月至2017年12月张家港市第一人民医院收治的GIST患者82例,根据病情分级进行分组,比较不同病情分级GIST患者ALT、LSR及NLR水平,并研究各指标对患者预后的影响。 结果 中危组、高危组ALT、LSR及NLR水平均显著高于极低危组和低危组,高危组ALT、LSR及NLR水平均显著高于中危组(P<0.001)。高ALT组、高LSR组、高NLR组高危病情患者所占比例、核分裂象≥5个/HPF所占比例均显著高于低ALT组、低LSR组、低NLR组(P<0.001)。高ALT组、高LSR組、高NLR组术后总生存率显著低于低ALT组、低LSR组、低NLR组(P<0.05)。Cox分析结果显示,病情分级(高危)、高水平ALT、高水平LSR及高水平NLR是影响GIST患者临床预后的独立危险因素(P<0.001)。 结论 血清内ALT、LSR及NLR水平与GIST患者病情分级密切相关,且ALT、LSR及NLR水平异常升高是GIST患者不良临床预后的独立危险因素。
[关键词] 胃肠间质瘤;ALT;LSR;NLR;病情分级;临床预后
[中图分类号] R735.2 [文献标识码] B [文章编号] 1673-9701(2022)04-0047-05
[Abstract] Objective To explore the influence of serum ALT, LSR and NLR on the disease grading and clinical prognosis of patients with gastrointestinal stromal tumor(GIST). Methods Eighty-two patients with GIST in the First People′s Hospital of Zhangjiagang from January 2016 to December 2017 were selected and they were divided into different groups according to their disease grading. The ALT, LSR and NLR levels of GIST patients with different disease grading were compared, and the influence of each index on the prognosis of patients was studied. Results The levels of ALT, LSR and NLR in middle-risk group and high-risk group were significantly higher than those in extremely low-risk group and low-risk group, while the levels of ALT, LSR and NLR in high-risk group were significantly higher than those in middle-risk group (P<0.05). The proportion of high-risk patients and the proportion of patients with mitotic images≥5/HPF in high ALT group, high LSR group and high NLR group were significantly higher than those in low ALT group, low LSR group and low NLR group (P<0.001). The postoperative survival rate of high ALT group, high LSR group and high NLR group was significantly lower than that of low ALT group, low LSR group and low NLR group (P<0.001). Cox analysis showed that disease grading(high risk), high ALT, high LSR and high NLR were independent risk factors affecting the clinical prognosis of GIST patients (P<0.001). Conclusion The levels of ALT, LSR and NLR in serum are closely related to the disease grading of patients with GIST, and the abnormal increase of ALT, LSR and NLR is an independent risk factor for poor clinical prognosis of patients with GIST.
[Key words] Gastrointestinal stromal tumor; ALT; LSR; NLR; Disease grading; Clinical prognosis
肝脏是胃肠道间质瘤(gastrointestinal stromal tumor,GIST)的主要转移器官,而血清丙氨酸氨基转移酶(alamine aminotransferase,ALT)和天冬氨酸氨基转移酶(aspartate transaminase,AST)均是临床评估肝功能的常用指标[1]。ALT/AST比值(ALT/AST ratio,LSR)水平被证实是预测肝损伤的特异性指标[2]。中性粒细胞/淋巴细胞比值(neutrophils/lymphocytes ratio,NLR)水平异常升高与诸多恶性肿瘤的病情严重程度及临床预后存在紧密的相关性[3-5]。因此,本研究选取张家港市第一人民医院收治的82例GIST患者为研究对象,旨在探讨血清内ALT、LSR及NLR与胃肠间质瘤病情分级及临床预后的相关性,现报道如下。
1 资料与方法
1.1 一般资料
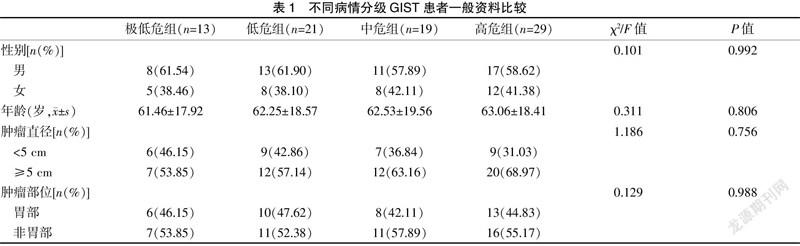
选取2016年1月至2017年12月于张家港市第一人民医院治疗的82例GIST患者为研究对象。纳入标准:①根据中国GIST诊断治疗专家共识中的诊断标准为初次诊断为GIST者[6];②行手术治疗者;③术后均经病理学检查确诊为GIST者;④临床病历资料和随访记录完整者;⑤确诊之前均未采取任何化放疗者;⑥未合并其他部位肿瘤者。排除标准:①因穿孔、消化道出血行急诊手术治疗者;②存在严重心脑、肝肾疾病患者;③存在血液系统疾病者;④近3个月内使用过抗感染药物或抗凝药物者;⑤妊娠及哺乳期女性患者。本研究通过医院医学伦理委员会批准,且患者及家属均对本研究内容知情并签署知情同意书。各组患者的性别、年龄、肿瘤直径、肿瘤部位一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 研究方法
患者入院时采集空腹静脉血5 ml,分为两份,1份加入肝素抗凝离心后获取血浆,另一份直接离心后获取血清,采用BC-5390CRP全自动血液分析仪(迈瑞生物医疗电子股份有限公司)测定中性粒细胞和淋巴细胞数值,计算NLR,采用AU5800全自动生化分析仪(贝克曼库尔特有限公司)测定ALT、AST水平,并计算LSR值。
1.3 随访
患者出院后采用电话随访或门诊随访方式,术后2年内每3个月随访一次,术后3~5年每6个月随访1次,随访终点为死亡,随访截止时间为2020年12月31日。
1.4 统计学方法
采用SPSS 22.0统计学软件對数据进行统计学处理,计数资料以[n(%)]的形式表示,应用χ2检验,采用ROC曲线确定ALT、LSR和NLR的最佳截点。采用Kaplan-Meier法绘制生存曲线,并用Log-rank法比较各组间的生存差异。采用Cox回归模型分析各临床病理指标对患者临床预后的影响。以P<0.05为差异有统计学意义。
2 结果
2.1 不同病情分级GIST患者ALT、LSR及NLR水平比较
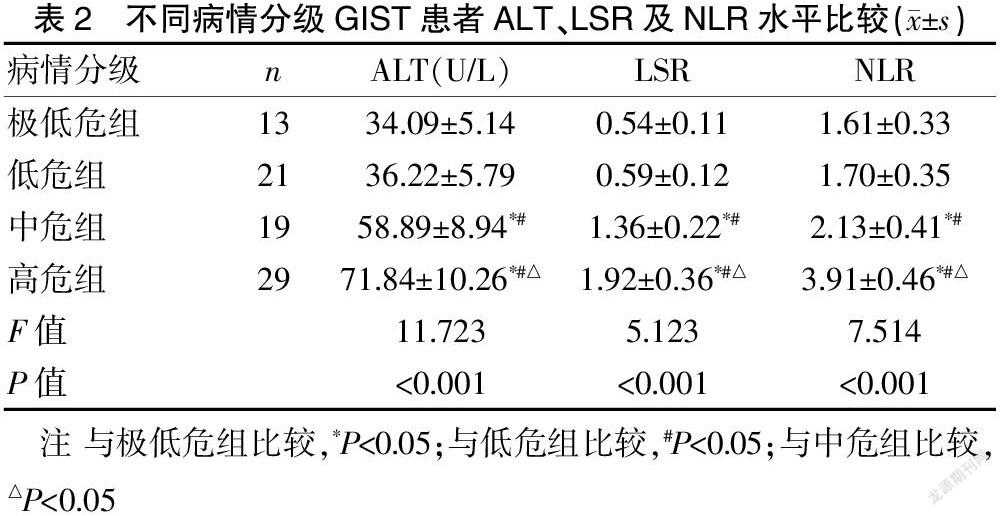
不同病情分级GIST患者的ALT、LSR及NLR水平比较,差异有统计学意义(P<0.05)。见表2。
2.2 ALT、LSR、NLR对GIST术后生存期的预测价值
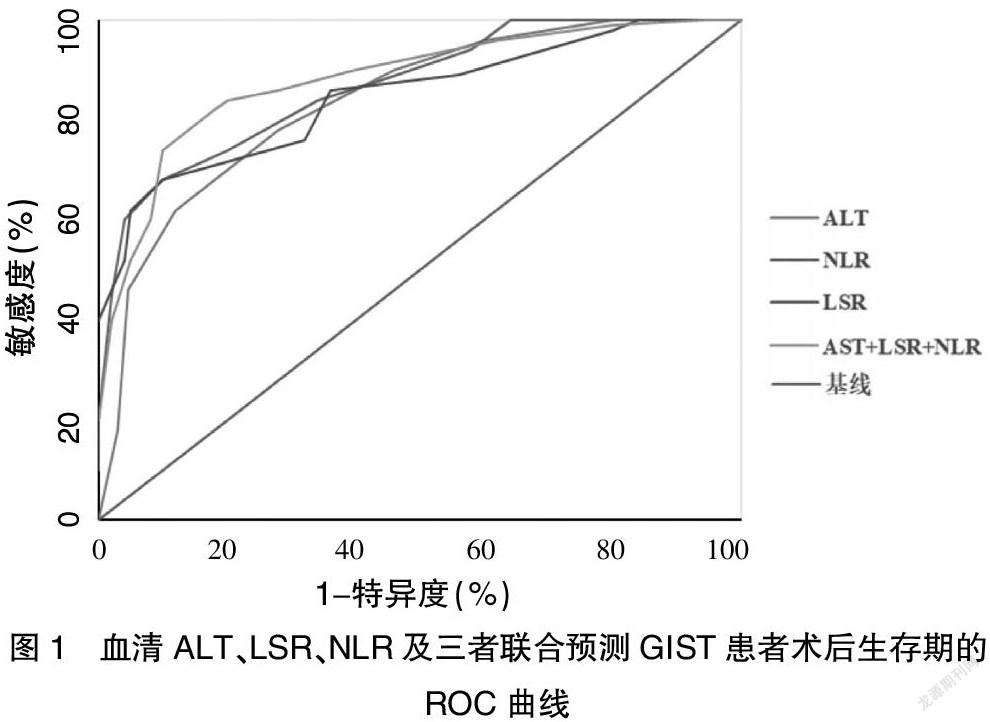
ROC分析结果显示,ALT、LSR、NLR及三者联合预测GIST患者术后生存的AUC分别为0.813、0.769、0.822、0.873,ALT、LSR、NLR的最佳截点分别为64.28(U/L)、1.38、2.35。见图1。
2.3 不同ALT水平GIST患者的临床病理特征比较
低ALT组和高ALT组性别比例、年龄、肿瘤直径、肿瘤部位比较,差异无统计学意义(P>0.05);高ALT组高危病情患者所占比例、核分裂象≥5个/HPF所占比例均显著高于低ALT组(P<0.05)。见表3。
2.4 不同LSR水平GIST患者的临床病理特征比较
低LSR组和高LSR组性别比例、年龄、肿瘤直径、肿瘤部位比较,差异无统计学意义(P>0.05);高LSR组高危病情患者所占比例、核分裂象≥5个/HPF所占比例均显著高于低LSR组(P<0.001)。见表4。
2.5 不同NLR水平GIST患者的临床病理特征比较
低NLR组和高NLR组性别等各基线资料差异无统计学意义(P>0.05);高NLR组高危病情患者所占比例、核分裂象≥5个/HPF所占比例均显著高于低NLR组(P<0.05)。见表5。
2.6 不同ALT、LSR、NLR水平GIST患者预后情况
高ALT组术后总生存率显著低于低ALT组,高LSR组术后总生存率显著低于低LSR组,高NLR组术后总生存率显著低于低NLR组(P<0.05)。见图2。
2.7 影响GIST患者临床预后的单因素和多因素Cox分析
多因素Cox分析结果显示病情分级、ALT、LSR及NLR水平是影响GIST患者临床预后的独立危险因素(P<0.05)。见表6。
3 讨论
肝脏是GIST最常见的转移部位之一,且肝脏转移是GIST患者生存期的独立危险因素[7-10]。血清中ALT/AST比值,即LSR,能够更准确地评估肝功能状态,也用于预测多种实体瘤患者的临床预后[11-12]。本研究结果显示,中危组、高危组ALT、LSR水平均显著高于极低危组和低危组,高危组ALT、LSR水平均显著高于中危组,提示GIST患者血清ALT、LSR水平随着其病情严重程度加重而升高。进一步分析结果显示,高水平ALT、LSR患者中高危病情、核分裂象≥5个/HPF所占比例均显著高于低水平ALT、LSR患者,进一步提示GIST患者血清ALT、LSR水平随着其病情严重程度加重而升高。韩帮岭等[13]研究结果显示高水平ALT和高水平LSR均是影响胃癌患者临床预后的独立危险因素。生存曲线分析结果显示,高ALT、LSR组术后总生存率显著低于低ALT、LSR组,提示高水平ALT、LSR患者预后较差。NLR能够反映炎症细胞与炎症因子组成的肿瘤微环境的状态,NLR水平异常升高与直肠癌、胰腺癌、肝癌、胃癌等多种实体恶性肿瘤的不良预后密切相关[14-16]。程亚男等[17]近期研究证实PLR和NLR水平与GIST患者术后危险度分级密切相关,危险度分级越高的患者NLR和PLR水平越高,其预后也较差。本研究结果显示,中危组、高危组NLR水平均显著高于极低危组和低危组,高危组NLR水平均显著高于中危组,提示GIST患者血清NLR水平随着其病情严重程度加重而升高。进一步分析结果显示,高水平NLR患者高危病情、核分裂象≥5个/HPF所占比例均显著高于低水平NLR患者,进一步提示GIST患者血清NLR水平随着其病情严重程度加重而升高。Cox分析结果显示,病情分级(高危)、高水平ALT、高水平LSR及高水平NLR是影响GIST患者临床预后的独立危险因素。
综上所述,血清内ALT、LSR及NLR水平与GIST患者病情分级密切相关,且ALT、LSR及NLR水平异常升高是GIST患者不良临床预后的独立危险因素。因此,在GIST术前准备阶段建议将血清ALT、LSR及NLR水平列为预后参考指标,积极保护和恢复肝功能,对改善GIST患者临床预后具有重要意义。
[参考文献]
[1] Guo R,Erickson LA. Gastrointestinal stromal tumor[J]. Mayo Clin Proc,2019,94(2):373-374.
[2] Akahoshi K,Oya M,Koga T,et al.Current clinical management of gastrointestinal stromal tumor[J].World J Gastroenterol,2018,24(26):2806-2817.
[3] 李亚平,朱明杰,蒋鸿元.高危胃肠间质瘤的临床病理特征及预后分析[J].中华普通外科学文献(电子版),2020,14(3):222-225.
[4] Ibrahim A, Chopra S. Succinate dehydrogenase-deficient gastrointestinal stromal tumors[J].Arch Pathol Lab Med,2020,144(5):655-660.
[5] 趙杰,余海波,朱运海,等. 肝癌根治术前GGT、ALT/AST和术后临床病理特征与预后的关系[J].中华普通外科杂志,2019,34(4):328-331.
[6] 陈磊,张理想,周超军,等. 原发性肝细胞癌根治术前GGT值、LSR值与其预后的关系[J]. 肝胆胰外科杂志,2018,30(6):448-452.
[7] 王坚,朱雄增,郑杰,等.中国胃肠道间质瘤诊断治疗专家共识(2017年版)病理解读[J].中华病理学杂志,2018,47(1):2-6.
[8] Karki R,Man SM,Kanneganti TD.Inflammasomes and cancer[J]. Cancer Immunol Res,2017,5(2):94-99.
[9] 崔仪,韩振国.胃肠道间质瘤治疗的研究进展[J].中国医药导报,2020,17(1):42-45.
[10] Hu HJ,Fu YY,Li FY.Primary gastrointestinal stromal tumor of the liver[J].Clin Gastroenterol Hepatol,2019, 17(9):e106.
[11] 李伟民,杨龙,刘世茂,等.肝切除术联合肝动脉化疗栓塞术对肝癌患者血清肿瘤标志物及肝功能的影响观察[J].贵州医药,2021,45(1):71-72.
[12] 杨大勇,解寒冰,贾崇,等.天冬氨酸氨基转移酶与丙氨酸氨基转移酶比值在结直肠癌肝转移患者预后中的意义[J].中国临床实用医学,2021,12(2):25-29.
[13] 韩帮岭, 汪亦民, 薛英威. 术前血清丙氨酸氨基转移酶与天冬氨酸氨基转移酶比值对胃癌患者预后的影响[J]. 中华胃肠外科杂志,2020,23(1): 65-70.
[14] Monkkonen T,Debnath J.Inflammatory signaling cascades and autophagy in cancer[J].Autophagy,2018,14(2):190-198.
[15] 张阳,聂寒秋,周显飞,等.不同类型原发性肝癌组织中干细胞的表达及其预后[J].中国现代医生,2020,58(3):5-7,11.
[16] 周磊,韩树堂.单纯内镜下手术联合清中汤加减治疗胃肠道间质瘤的效果分析[J].中国现代医生,2020,58(3):102-104.
[17] 程亚男,张秋丽,赵彬,等.不同危险度分级胃肠道间质瘤患者NLR与PLR变化及其与预后的相关性[J].中国实用医刊,2020,47(14): 75-78.
(收稿日期:2021-06-04)
