贲门癌不同手术径路的临床结果比较研究
2022-03-17袁荣华于晓强王春战夏春秋仲崇俊黄海涛
袁荣华,于晓强,王春战,夏春秋,仲崇俊,黄海涛
1.南通大学附属第二医院,南通市第一人民医院胃肠外科,江苏 南通 226001;
2.南通大学附属第二医院,南通市第一人民医院胸心血管外科,江苏 南通 226001
贲门癌预后受到多种因素的影响,包括手术淋巴结清扫的个数、肿瘤与切缘的距离(切缘阳性与否),肿瘤的病理类型、分化程度、TNM 分期,患者的全身状态及手术方式的选择等[1]。外科手术任然是治疗贲门癌的主要方法,目前贲门癌根治的手术径路主要有经腹、经胸、胸腹联合切口3 种,前2 种临床上更常被选用。选择种手术方式更为合理,目前各家报道尚无定论。大多数专家学者认为应根据每例患者的具体的情况及外科医师的习惯来选择合适的手术方式,最终的目的是完整切除肿瘤,清扫区域淋巴结。本文通过病例回顾分析了2014年1月—2017年12月收治的部分贲门癌患者资料,分析比较了经胸及经腹贲门癌根治术后临床结果的差异。
1 资料与方法
1.1 一般资料
回顾分析2014 年1 月—2017 年12 月南通市第一人民医院胸心外科收治的198例贲门癌患者。为保证两组患者术后参数具有可比性,统一纳入标准:(1)术前行胃镜及病理检查,明确诊断为贲门腺癌,常规行上消化道钡餐造影及胸腹部CT 检查;(2)术前上消化道钡餐造影及胸腹部CT检查提示侵犯食管≤1 cm,胃部远端侵犯≤5 cm 的腺癌患者;(3)手术均行胃近端切除胃食管吻合重建消化道。其中经腹切口组108 例和经左胸切口组90 例。排除标准:有胸腹腔脏器转移,术前行放化疗的患者。本研究经南通市第一人民医院伦理委员会批准。
1.2 手术方法
研究组患者全麻双腔气管插管,右侧卧位,左胸第8肋间进胸,探查肿瘤侵犯食管下段距离,切开左侧膈肌,探查胃远端肿瘤侵犯范围,充分游离胃及食管下段,清扫胃大弯、胃小弯、胃周、贲门周围,食管周围及纵隔可疑淋巴结,行胃食管主动脉弓下机械吻合器吻合。
对照组患者采取全麻醉平卧取中上腹正中切口上至剑突处,下至脐或绕脐,暴露术野,常规由远及近腹腔探查确定肿瘤部位、大小及食管、胃受侵范围。游离胃清扫胃大弯、胃小弯、胃周、贲门周围及下段食管周围淋巴结,切开膈肌脚或食管裂孔弓形部,充分暴露纵隔内下段食管,将食管向下拉出5~8 cm 左右,尽可能切除较长的下段食管,切下的食管术中打开直视下观察切缘距肿瘤的距离,残胃与食管用吻合器行端侧吻合。
1.3 观察指标
淋巴结清扫个数、切缘与肿瘤的长度、切缘肿瘤阳性率(根据术后的病理报告结果)、术中及术后出血量、并发症发生率、围手术期死亡率、术后平均恢复时间(术后至出院),随访及预后
1.4 统计学分析
应用SPSS 13.0 软件进行数据分析。计量资料用xˉ±s表示,行t检验;计数资料用百分率(%)表示,行χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 一般资料
两组患者的性别构成、年龄、营养状态(血清白蛋白、血红蛋白、体重指数)、危险因素(吸烟、酗酒)、慢性基础疾病(高血压、糖尿病、心肺疾病)方面的差异无统计学意义。本研究患者在病例的选择上对肿瘤大小进行了限制,通过术前的检查(CT、胃镜、钡餐)综合评判,两组患者肿瘤大小的差异不具有统计学差异。见表1。
2.2 术后并发症
对照组中及术后第1个24 h的出血量明显高于研究组(P<0.05);经腹组术后心肺并发症及乳糜胸的发生率低于经胸组(P<0.05);经胸组患者的平均住院时间要长于经腹组(P<0.05);患者而术后吻合口漏及切口感染率经腹组略高于经胸组(P>0.05),两组的住院死亡率均较低,差异无统计学意义(P>0.05)。见表2。
2.3 病理学检查结果
对照组能够清扫的淋巴结数少于研究组(P<0.05),但对照组可以切除更长的食管下段,虽然两组在手术切除上均达到完全根治,未见上下切缘阳性情况,但对照手术理论上减少了肉眼及镜下尚不能确定的经食管粘膜下的上行转移。两组病例术后病理分期及病理类型的差异无统计学意义(P>0.05),因而术后的放化疗辅助治疗率也未见显著差异(P>0.05)。见表2。
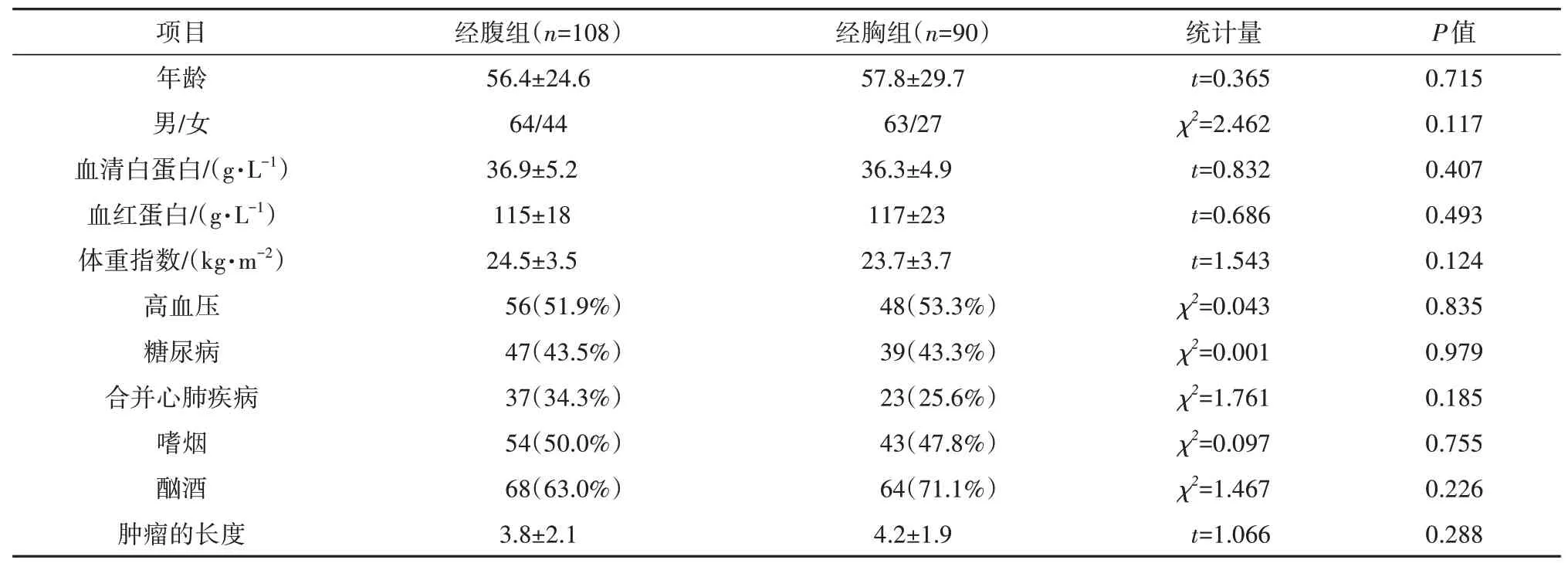
表 1 两组患者一般临床资料的比较Tab.1 Comparison of general clinical data between two groups
表 2 比较两组患者术中情况、术后并发症及病理资料(±s)Tab. 2 Comparison of intraoperative conditions, postoperative complications, and pathological data between two groups(±s)
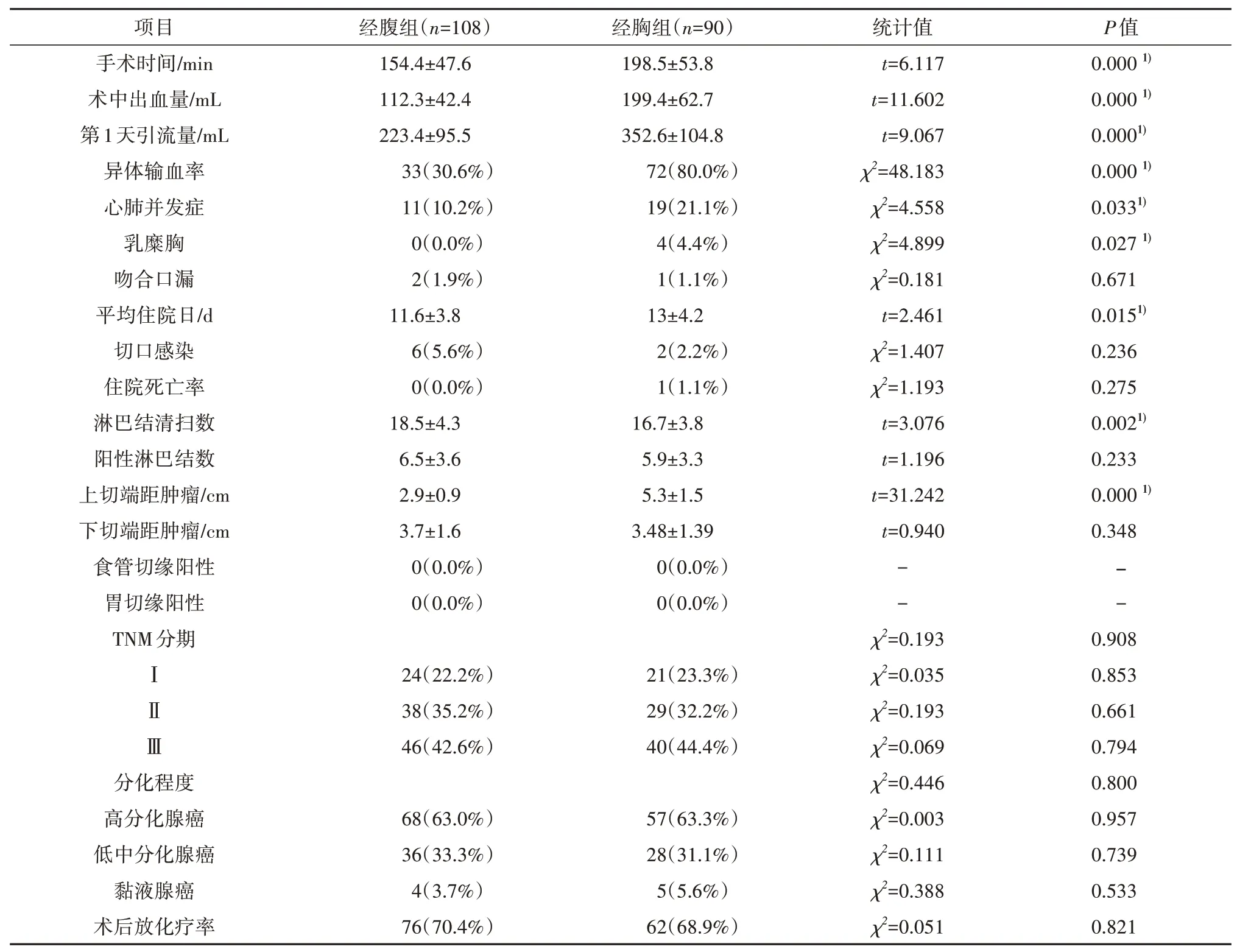
表 2 比较两组患者术中情况、术后并发症及病理资料(±s)Tab. 2 Comparison of intraoperative conditions, postoperative complications, and pathological data between two groups(±s)
注:1) P<0.05 差异具有统计学意义。
?
2.4 比较两组术后生存率
每组患者均随访达到5 年,随访率达95.6%。前3 年生存率显示:经腹组患者生存率略高于经胸组,但差异不具有统计学差异(P>0.05);两组患者的5 年生存总体率相当(log-rank:0.337,P>0.05)。见图1。
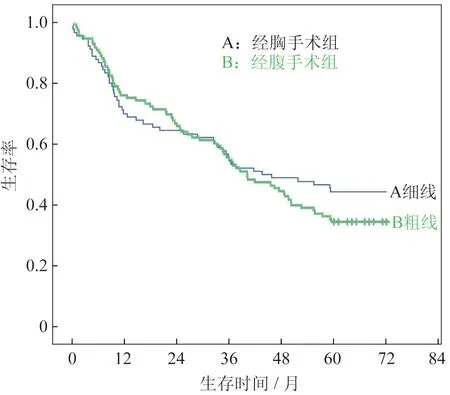
图1 两组患者的生存曲线图Fig. 1 Survival curves of two groups
3 讨 论
贲门癌具有特殊的解剖学位置,根据肿瘤侵犯的方向及程度不同,手术方式的选择上也各不相同。该部位发生的恶性肿瘤目前国际上常称之为“食管胃交界恶性肿瘤”Esophago-Gastric Junction Carcinoma (EGJC),其病理类型为腺癌。EGJC 可分为三型:Ⅰ型,肿瘤位于胃食管交界处上1~5 cm;Ⅱ型,肿瘤位于胃食管交界处上1 cm 至下2 cm,被认为是真正意义上的贲门癌;Ⅲ型,肿瘤位于胃食管 交 界 处 下2~5 cm[2]。该 分 型 在International Gastric Cancer Association (IGCA)和International Society for Diseases of the Esophagus (ISDE)两大会议上达成共识,并被全世界广泛采用[1,3]。Ⅲ期临床实验研究结果建议:Ⅰ型EGJC 手术方式按食管癌处理;Ⅲ型手术方式按胃癌处理;而Ⅱ型EGJC 手术方式存在较大的争议,更多的研究认为,在临床上更加推荐应用经腹贲门癌根治术[4]。
理论上经胸贲门癌根治术可切除足够长度的食管下段,清扫胸腔及腹腔的淋巴结可以获得更加优越的术后生存率,本组研究结果提示:经胸经腹贲门癌根治术均能达到完全根治的效果,但是由于开胸手术本身创伤大、腹腔淋巴结清扫不够彻底、术后并发症较多等因素导致术后生存与经腹贲门癌根治术相当。本研究结果同样提示对于Ⅱ、Ⅲ型EGJC的患者推荐以经腹手术为主。
淋巴结的清扫是影响贲门癌患者术后5年生存率的一个重要因素。研究发现扩大清扫纵隔淋巴结并不能显著提高Ⅱ型EGJC 患者的5年生存率,反而增加了手术的风险[4-5]。Siewert 等[6]和Urabe 等[7]报道Ⅱ、Ⅲ型EGJC 主要向腹腔淋巴结转移。这些患者术后肿瘤复发时主要表现为腹腔淋巴结、腹膜及肝脏转移,与胃癌转移方式相似,也说明了Ⅱ型、Ⅲ型EGJC 肿瘤主要向腹腔淋巴结及脏器转移[5]。D2淋巴结清扫目前公认为本组患者的标准术式,其临床结果与D2加腹主动脉旁淋巴结清扫相似,而与D1 淋巴结清扫相比5 年生存率明显提高[8-9]。本组患者术后病理检查提示经腹组淋巴结清扫平均数多于经胸组(18.52±4.32 对 16.74±3.82,P<0.05),分析原因主要由于经胸手术组虽增加食管周围及下肺韧带等处的淋巴结清扫,但是对腹腔淋巴结的清扫不足,且两组阳性淋巴结数并无统计学差异,经胸组术后5年生存率与经腹组相比未及明显差异。
无论采取那种手术方式,完成切除肿瘤组织是最基本的要求。两组患者在食管切除端与肿瘤边缘距离上存在显著的差异,由此导致的结果是经腹手术组上切缘的肿瘤残存率增加。贲门癌患者食管下段需要切除多少长度才能达到完整切除肿瘤的目的呢?一般认为切缘至少应距肿瘤上缘5~6 cm,但也有研究认为只有切缘在奇静脉弓水平以上才可避免上切端阳性的发生[10]。本组只有经胸手术组(5.27±1.52) cm 能够达到食管切除范围的基本要求。行腹贲门癌根治术患者食管上切缘与肿瘤的距离仅有(2.86±0.93) cm,本组患者切缘阳性率为均为阴性,与经胸手术组相比差异不具有统计学差异。Ⅱ、Ⅲ型与Ⅰ型EGJC 在肿瘤起源及生物学行为上有着较大的区别。Ⅰ型EGJC 的来源于主要是食管下段的腺上皮或肠上皮化生腺体(即Barrett食管)[6,11],更加容易向上侵犯食管下段,所以推荐采用经胸手术;而Ⅱ型EGJC 的肿瘤细胞主要的来源是位于交界处的上皮细胞,也有少部分的来源与Ⅰ型EGJC 相同,然而更多Ⅱ型EGJC 的肿瘤生物学行为与Ⅲ型EGJC 相同[12-13],与临床上常见的胃癌相似,早期侵犯食管向下段的概率较小,因此,尽管Ⅱ、Ⅲ型EGJC 经腹手术后食管切缘有一定阳性率,但发生率较低,这部分患者的肿瘤起源多数与Ⅰ型EGJC相同,经胸手术具有一定优势。
贲门癌术后腹腔转移或腹膜种植与手术创伤、手术相关输血[5]、术前白蛋白水平[14]密切相关。有动物研究显示:胸腹联合切口手术比单纯开腹手术更促进肿瘤细胞的生长,同时降低了术后的生存率[15],这一现象可能与手术引起的免疫抑制有关[16]。有研究显示贲门癌经腹根治手术能够减少手术对免疫功能的影响,降低了手术的并发症[17],Tai 等[18]研究发现这种手术介导免疫抑制效应与自然杀伤细胞及巨噬细胞的活性降低、脾脏细胞增殖反应减弱密切相关。本研究未能检测两组患者术后体内免疫状态,虽然两组患者术前白蛋白水平无明显差异,但两组患者术后输血的比例有着显著的差异(30%对 80%,P<0.05)。
在5 年生存率没有显著差异的情况下,经腹行贲门癌根治术具有较大的优势。首先从经济因素的角度看,我国贲门癌发病人群主要为农村贫困地区人口,经腹贲门癌根治术后平均住院时间短、并发症少、平均住院费用降低,减轻住院患者经济负担,使更多的患者有条件继续行下一步辅助治疗;另外,对本组肿瘤侵犯食管下段不超过1 cm 的患者,经腹贲门癌根治术可以广泛清扫腹腔淋巴结、输血率低、对胸腔的影响小,有利于患者术后的恢复,尤其适用于心肺功能较差的老年患者。
