胰岛素泵与胰岛素皮下注射治疗2型糖尿病的效果比较
2022-03-17方亚杨彬
方亚,杨彬
(贵州盘江投资控股(集团)有限公司总医院内科,贵州 盘州 553536)
随着人们生活方式的改变,2 型糖尿病的发病率逐年升高,发病年龄持续下降。2 型糖尿病属于慢性、终身性疾病,无法根治,只能通过药物控制病情,减轻疾病对患者身心健康造成的不良影响[1]。有研究指出[2],2型糖尿病患者血糖若无法得到有效控制,长期处于高血糖状态,会对心脑血管造成刺激,继而诱发糖尿病周围神经病变、糖尿病足、糖尿病肾病等多种并发症,严重影响患者的身体健康,威胁患者的生命安全。胰岛素是临床治疗2型糖尿病的常用药物,皮下注射是常用给药方式。但随着医疗水平的提高,胰岛素泵持续注射成为患者新的选择。相关研究[3]指出,相较于胰岛素皮下注射,胰岛素泵持续注射的血糖达标时间更短,血糖控制效果更佳。基于此,本研究旨在分析胰岛素泵持续注射治疗与胰岛素皮下注射治疗的应用价值,现报道如下。
1 资料与方法
1.1 临床资料 选取 2019 年 1 月至 2021 年 1 月本院收治的96例初诊2型糖尿病患者作为研究对象,按照随机抽签法分为观察组与对照组,每组48 例。观察组男 26 例,女 22 例;年龄 48~75 岁,平均(61.76±10.28)岁。对照组男25 例,女23 例;年龄47~75岁,平均(61.49±10.23)岁。两组患者临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准。
1.2 纳入及排除标准 纳入标准:①患者均满足《中国糖尿病防治指南》中关于2型糖尿病的诊断标准[4];②患者均首次确诊疾病;③患者均具备正常的沟通能力;④患者均对本研究知情并签署知情同意书。排除标准:①存在胰岛素应用禁忌证;②存在糖尿病酮症酸中毒;③合并急性感染或慢性感染;④合并严重肝肾功能不全或恶性肿瘤患者。
1.3 方法 观察组采用胰岛素泵持续治疗,为患者简单介绍胰岛素泵治疗相关知识,并指导患者控制饮食;将注射用胰岛素置入胰岛素泵中,将药物注入模式调节为滴注模式,药物平均用量为0.5~1.0 U/(kg·d);早餐前胰岛素需泵入一天用药量的20%,午餐前胰岛素需泵入一天用药量的15%,晚餐前胰岛素需泵入一天用药量的15%,其他胰岛素则分摊至其他时间,药物昼夜不断泵入,持续治疗15 d。
对照组采用胰岛素皮下注射治疗,为患者简单介绍胰岛素皮下注射相关知识,并指导患者控制饮食;注射用胰岛素(北京赛升药业股份有限公司,国药准字H11020361),前15 min 进行皮下注射,注射3次;胰岛素初始用量为0.5~0.7 U/(kg·d),持续治疗15 d;治疗期间,患者必须严格遵循医嘱,结合自身血糖变化科学调节药物实际用量。
1.4 观察指标 ①比较两组血糖指标水平,于治疗前后采用血糖检测仪检测两组患者的空腹血糖(FBG)、餐后2 h 血糖(2 h PG),采用高效液相色谱检测患者糖化血红蛋白(HbA1c)。②比较两组β 细胞功能指标,于治疗前后计算患者胰岛素抵抗指数(HOMA-IR)、β 细胞功能指数(HOMA-β)。③比较两组不良反应发生率,包括低血糖、消化道不适、头晕乏力。
1.5 统计学方法 采用SPSS 26.0统计学软件进行数据分析,计量资料以“”表示,采用t检验,计数资料以[n(%)]表示,采用χ²检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组血糖指标水平比较 治疗前,两组FBG、2 h PG、HbA1c 水平比较差异无统计学意义;治疗后,两组FBG、2 h PG、HbA1c均低于治疗前,且观察组明显低于对照组,差异具有统计学意义(P<0.05),见表1。
表1 两组血糖水平比较()
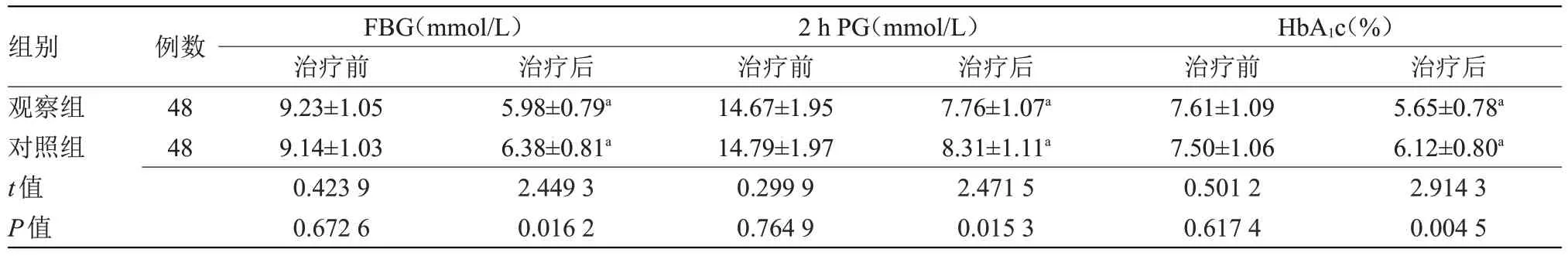
表1 两组血糖水平比较()
注:FBG,空腹血糖;2 h PG,餐后2 h血糖;HbA1c,糖化血红蛋白。与本组治疗前比较,aP<0.05
组别观察组对照组t值P值治疗后5.65±0.78a 6.12±0.80a 2.914 3 0.004 5例数48 48 FBG(mmol/L)治疗前9.23±1.05 9.14±1.03 0.423 9 0.672 6治疗后5.98±0.79a 6.38±0.81a 2.449 3 0.016 2 2 h PG(mmol/L)治疗前14.67±1.95 14.79±1.97 0.299 9 0.764 9治疗后7.76±1.07a 8.31±1.11a 2.471 5 0.015 3 HbA1c(%)治疗前7.61±1.09 7.50±1.06 0.501 2 0.617 4
2.2 两组β 细胞功能指标比较 治疗前,两组HOMA-IR、HOMA-β 比较差异无统计学意义;治疗后,两组 HOMA-IR 低于治疗前,HOMA-β 高于治疗前,且观察组HOMA-IR 低于对照组,HOMA-β高于对照组,差异具有统计学意义(P<0.05),见表2。
表2 两组β细胞功能指标比较()
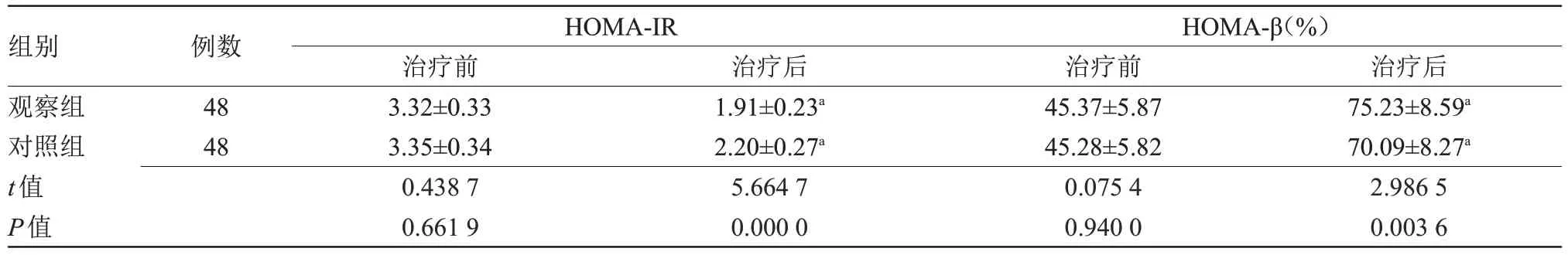
表2 两组β细胞功能指标比较()
注:HOMA-IR,胰岛素抵抗指数;HOMA-β,β细胞功能指数。与本组治疗前比较,aP<0.05
组别观察组对照组t值P值HOMA-IR HOMA-β(%)治疗后75.23±8.59a 70.09±8.27a 2.986 5 0.003 6例数48 48治疗前3.32±0.33 3.35±0.34 0.438 7 0.661 9治疗后1.91±0.23a 2.20±0.27a 5.664 7 0.000 0治疗前45.37±5.87 45.28±5.82 0.075 4 0.940 0
2.3 两组不良反应发生率比较 观察组不良反应总发生率为2.08%,显著低于对照组的14.58%,差异具有统计学意义(P<0.05),见表3。

表3 两组不良反应比较
3 讨论
随着环境恶化现象的加重,人们生活习惯与饮食习惯的改变,人们身体机能逐渐下降,易引发各种疾病,尤其是糖尿病、冠心病等慢性疾病[5]。这类慢性疾病不仅影响患者的身体健康,而且会对患者的生活质量造成严重影响,并且会增加医疗负担及医疗资源损耗,增加社会压力。
2 型糖尿病是一种内分泌疾病,也是胰岛功能衰退性疾病,病程漫长且无法治愈[6]。多数患者需要终身用药控制维持正常生活,若不能及时治疗可诱发一系列生理、病理改变,威胁患者生命安全。胰岛素是临床常用治疗药物,定时注射胰岛素,可改善患者胰岛功能,弥补机体胰岛素分泌不足现象,满足机体需求,维持正常糖代谢[7]。目前,胰岛素应用方法包括皮下注射与胰岛素泵两种。皮下注射胰岛素,具有简单易操作等特点,但患者胰岛素用量较大,无法全面模拟人体正常生理性胰岛素分泌功能,血胰岛素浓度的波动比较大,易诱发高胰岛素血症,增加低血糖发生率[8]。
胰岛素泵是一种特殊的装置,也是一种智能型装置,主要由泵、输液管与注射器等部件组成[9]。这种用药方法属于基础用量和餐前用量的结合注射法,可更好地模拟人体正常生理性胰岛素分泌形式,可有效平衡机体随时升高的血糖,促使人体血糖水平维持平稳状态,不断缩小血糖变化波动,避免血糖波动幅度过大造成的不良影响。另外,胰岛素泵持续注射,可发挥更强的降糖效果,促使患者血糖水平迅速达到标准范围,用药安全性更高,血糖整体水平更为平稳,还可减少胰岛素用量,预防胰岛素大剂量造成的不良影响[10]。本研究结果显示,治疗后,观察组FBG、2 h PG、HbA1c、HOMA-IR均低于对照组,HOMA-β 高于对照组,不良反应发生率低于对照组(P<0.05)。
综上所述,胰岛素泵持续注射治疗2 型糖尿病患者,可有效改善患者血糖水平、β 细胞功能,减少用药不良反应。
