盆底肌电刺激联合盆底肌训练治疗自然分娩后压力性尿失禁的临床运用探讨
2022-03-12邱琳琳潘琳黄丽琼
邱琳琳,潘琳,黄丽琼
福建省莆田市第一医院妇产科,福建莆田 351100
作为临床多发病,压力性尿失禁以腹压增加时尿液自尿道口流出等为主要表现,高龄、肥胖、妊娠分娩、慢性呼吸系统疾病等各种慢性病均可成为诱因[1-2]。妊娠分娩产妇产后出现压力性尿失禁的概率较高,原因在于分娩过程中活动不当致使提肛肌、球海绵肌、尿道括约肌等对盆底组织发挥支持作用的结缔组织、韧带等受损,继而造成阴道收缩功能出现异常改变,产妇咳嗽或者打喷嚏时均可能出现尿液自主流出现象,对产妇正常生活会造成一定程度的影响,甚至会导致产妇出现心理障碍,损害其身心健康[3-4]。尿道中段吊带术、无张力悬吊术等手术治疗能够有效改善产妇临床症状,但是由于手术治疗容易产生较大创伤且术后并发症发生风险较高,因此,轻度或中度压力性尿失禁产妇应采用非手术疗法,盆底肌训练以及盆底肌电刺激等均属于常见非手术治疗方式,有助于促进产妇盆底肌功能的恢复[5-6]。本研究方便选取2020年2月—2021年10月在福建省莆田市第一医院接受治疗的自然分娩后压力性尿失禁产妇78例为研究对象,探讨产妇联合应用盆底肌电刺激与盆底肌训练治疗的效果,现报道如下。
1 资料与方法
1.1 一般资料
方便选取自然分娩后压力性尿失禁产妇78例作为研究对象。依照产妇入院顺序进行编号并通过随机数表法实施分组,对照组39例中年龄21~42岁,平均(29.47±3.02)岁;病程1~11个月,平均(5.07±0.38)个月。观察组39例中年龄20~42岁,平均(29.51±2.97)岁;病 程1~12个月,平均(5.12±0.36)个月。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。医院伦理委员已批准本研究方案。
1.2 纳入与排除标准
纳入标准:①经尿垫试验、压力试验、棉签试验、指压试验并结合产妇临床表现等确诊为产后轻中度压力性尿失禁;②均为单胎且足月;③产妇顺产且产妇与其家属签署同意书。排除标准:①产前即有尿失禁、肾病、泌尿系统感染等病症者;②重度压力性尿失禁者或者有盆腔手术史者;③合并阴道炎者;④合并心脑血管疾病者;⑤合并妊娠综合征者;⑥合并认知功能异常或者精神障碍者;⑦配合度较低导致临床无法对治疗效果进行准确评价者。
1.3 方法
对照组产妇进行盆底肌训练。观察组产妇予以盆底肌训练指导及盆底肌电刺激疗法,详细内容如下。
1.3.1 盆底肌训练 ①提臀肌训练。收缩盆底肌并行提臀训练,保持呼吸均匀,收缩臀肌时将肛肌提起,放松臀肌时保持肛肌放松,交替练习,每组1次,10组/d,共计练习8周。②坐立提肛训练。指导产妇坐于床边并保持双手叉腰、双脚交叉状,坐姿状态时放松肛门,保持续放松5 s,站立状态时上提肛门,持续上提5 s,上述动作交替进行,每组1次,3组/d。③腹式呼吸训练。指导产妇保持平卧位,在腹部放置双手以感知腹部起伏,呼气时放松腹部,吸气时收缩腹部,采用随机训练模式。④尿道、会阴及肛门收缩、放松训练。连续收缩5~10 s后放松5~10 s,采用交替训练模式,2次/d,连续训练2个月。
1.3.2 盆底肌电刺激 应用低频神经肌肉刺激治疗仪进行治疗,初次治疗时参数如下:脉宽:250 μs、频率:50 Hz,逐渐上调电流强度,自0 mA起逐渐上调直至患者能够感受到盆底收缩,持续刺激20 min。第2、3次治疗时参数如下:脉宽:250 μs、频率:30 Hz,持续刺激25 min。第4、5次治疗时参数如下:脉宽:250 μs、频率:30 Hz,持续刺激25 min。第6~14次治疗时参数如下:脉宽:100 μs、频率:75 Hz,持续刺激25 min。第15次治疗时参数如下:脉宽:500 μs、频率:30 Hz,持续刺激20 min。治疗次数:15次,治疗频率:2次/周,连续治疗2个月。两组患者治疗期间不可接受压力性尿失禁相关药物治疗。
1.4 观察指标
①对比治疗前与治疗后8周两组产妇盆底肌表面电信号,治疗前后分别将电极置于产妇阴道内并监测Ⅰ类及Ⅱ类肌纤维电位情况。
②评估并对比治疗后两组产妇盆底肌力,应用徒手法对产妇治疗后盆底肌力实施评估,标准如下,0级:肌肉无收缩;Ⅰ级:盆底肌肉可轻度收缩但是收缩不能持续;Ⅱ级:盆底肌肉有较为明显收缩且可做2次收缩动作,持续时间较短(≤2 s);Ⅲ级:盆底肌肉有明显收缩,可做3次收缩动作,持续时间有所延长(≤3 s);Ⅳ级:盆底肌肉收缩明显且有力(持续抵抗指压达4 s);Ⅴ级:盆底肌肉连续有力收缩次数不少于5次且持续时间较长(持续抵抗指压时间≥5 s)。以盆底肌力≥3级作为产妇盆底肌力恢复正常标准。
③比较治疗前后产妇漏尿量及尿失禁生活质量问卷(Incontinence Quality of Life Instrument, IQOL)评分,应用1 h尿垫试验检测漏尿情况,通过I-QOL评估产妇社交尴尬、行为受限以及心理影响等指标,以百分制进行评分,分值越高表明产妇生活质量越高。
1.5 统计方法
采用SPSS 23.0统计学软件处理数据,计量资料符合正态分布,以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组盆底肌表面电信号对比
治疗前,两组产妇Ⅰ类肌纤维电位、Ⅱ类肌纤维电位比较,差异无统计学意义(P>0.05);治疗后,观察组Ⅰ类肌纤维电位及Ⅱ类肌纤维电位均更高,差异有统计学意义(P<0.05)。见表1。
表1 治疗前后两组产妇盆底肌表面电信号比较[(±s),μV]Table 1 Comparison of the surface electrical signals of pelvic floor muscles between the two groups before and after treatment[(±s),μV]
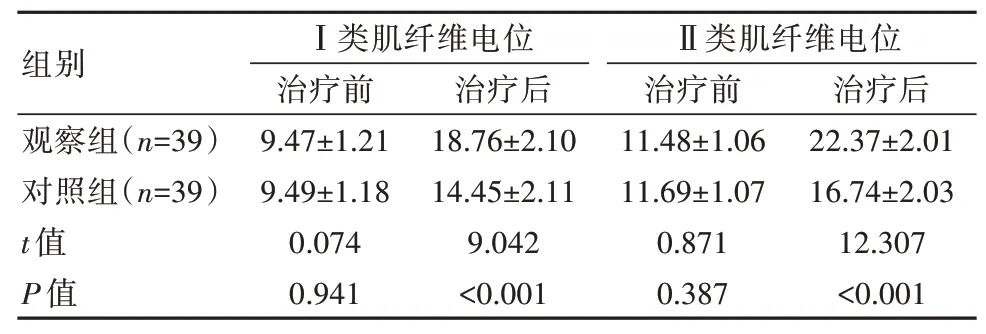
表1 治疗前后两组产妇盆底肌表面电信号比较[(±s),μV]Table 1 Comparison of the surface electrical signals of pelvic floor muscles between the two groups before and after treatment[(±s),μV]
?
2.2 两组盆底肌力对比
治疗后,观察组盆底肌正常率明显较对照组高,差异有统计学意义(P<0.05)。见表2。

表2 治疗后两组产妇盆底肌力比较[n(%)]Table 2 Comparison of pelvic floor muscle strength between the two groups after treatment [n(%)]
2.3 治疗前后两组漏尿量及I-QOL评分对比
治疗前,两组产妇漏尿量及I-QOL评分比较,差异无统计学意义(P>0.05);治疗后,观察组漏尿量更少、I-QOL评分更高,差异有统计学意义(P<0.05)。见表3。
表3 治疗前后两组产妇漏尿量及I-QOL评分比较(±s)Table 3 Comparison of urine leakage and I-QOL score between the two groups before and after treatment (±s)

表3 治疗前后两组产妇漏尿量及I-QOL评分比较(±s)Table 3 Comparison of urine leakage and I-QOL score between the two groups before and after treatment (±s)
?
3 讨论
自然分娩有利于产妇产后恢复,可有效减少产后并发症,促进新生儿肺部功能改善,对感觉与神经系统发育和维护母婴健康均有重要价值,但是分娩过程容易导致产妇盆底韧带、肌肉以及神经等受损,膀胱颈活动度增加也可造成尿失禁风险升高,影响其产后恢复,不利于帮助产妇恢复正常生活[7-8]。
盆底肌电刺激疗法将电极置于阴道,可促进低频电流产生,能够对盆底神经及盆底肌肉产生刺激作用,推动盆底肌肉被动运动,有效抑制膀胱兴奋,同时还能够使尿道闭合压得到提高并能够增强盆底肌力[9-10]。盆底肌电刺激可精确检测阴道与盆底肌收缩耐力、力度与反应速度,同时还能够模拟视觉信号,有利于充分反映盆底肌肉活动状态,可为临床制订个体化的训练计划并设置合理的电流参数提供指导和参考,进而能够推动训练计划顺利进行并提高产妇的训练主动性和积极性[11]。
本研究结果表明,盆底肌训练及盆底肌电刺激对于改善产妇压力性尿失禁均能够发挥一定的作用,但是与单纯进行盆底肌训练相比,盆底肌训练联合盆底肌电刺激治疗效果更加明显。观察组Ⅰ类肌纤维电位及Ⅱ类肌纤维电位均更高,盆底肌正常率明显更高,漏尿量更少且I-QOL评分更高(P<0.05)。本研究中,观察组患者治疗前后漏尿量分别为(15.97±2.62)、(2.07±0.21)g,对照组分别为(15.89±2.60)、(7.04±0.23)g。孙航等[12]研究中,接受盆底肌锻炼的患者治疗前及治疗后3个月漏尿量分别为(11.05±4.36)、(2.08±1.02)g,联合采用盆底肌训练及盆底生物反馈电刺激治疗的患者漏尿量分别为(10.23±3.12)、(1.65±0.98)g,研究结果具有一致性。盆底肌Ⅰ类肌纤维为盆底肌支持系统,具有肌力持久、收缩时间长以及不易疲劳等特点,盆底肌Ⅱ类肌纤维具有易疲劳、收缩持续时间短等特点,主要表现为阶段性收缩且收缩有力且迅速。电刺激有助于取得Ⅰ类及Ⅱ类肌纤维肥大的效果,不但能够使盆底尿道支持系统获得修复,同时还能够将尿道固定于耻骨及盆筋膜腱弓上,有助于显著增强尿道闭合能力[13-14]。除此之外,盆底肌电刺激还可对反射性逼尿肌收缩产生抑制作用,有助于显著增加膀胱封闭性[15-16]。盆底肌训练联合盆底肌电刺激可促进收缩或萎缩盆底肌纤维再生及恢复[17-18]。盆底肌训练联合盆底肌电刺激有助于改善盆底肌肉血液循环,增强盆底肌肉收缩与扩张的协调性[19-20],可促进受损组织修复及再生,显著增强尿道支撑能力,有利于缓解和控制尿失禁症状[21-22]。
综上所述,自然分娩后压力性尿失禁产妇采用盆底肌电刺激及盆底肌训练能够有效减轻其临床症状,同时还能改善盆底肌力,推荐价值较高。
