Micra无导线起搏器和传统起搏器的近期临床疗效比较
2022-03-03陆政德石磊覃绍明刘伶李庆宽黄华廷王孟杰林英忠吉庆伟胡昌兴
陆政德 石磊 覃绍明 刘伶 李庆宽 黄华廷 王孟杰 林英忠 吉庆伟 胡昌兴
随着我国人口老龄化进展,缓慢性心律失常需要接受起搏治疗的患者与日俱增。传统心脏起搏器由于导线及囊袋而可能出现诸如导线脱位、囊袋血肿、囊袋感染并发症,临床处理起来十分棘手。无导线起搏器由于无须导线和囊袋,理论上可有效地减少传统起搏器相关并发症,诸多临床研究证实了其有效性和安全性[1—5]。无导线起搏器于2019年11月开始在中国大陆地区上市,目前国内累计植入的无导线起搏器超过400例,但国内相关文献报道仍较少,笔者在广西少数民族区域观察Micra无导线起搏器和传统起搏器的近期临床疗效。
1 资料与方法
1.1 一般资料 连续入组2020年1月至2020年9月因缓慢性心律失常[病窦综合征或心房颤动(简称房颤)伴长间歇]在广西壮族自治区人民医院心血管内科植入心脏单腔起搏器的患者,根据所植入的起搏器型号分为2组:Micra组(植入Micra无导线起搏器)与传统组(植入传统单腔起搏器);所有患者均符合心脏永久起搏器植入的适应证。
1.2 Micra组起搏器植入方法 穿刺右侧股静脉,放置0.035超硬导丝至右房上部;用14-18 Fr的扩张鞘逐步扩张穿刺部位及血管后,经导丝插入外径27F的Micra输送鞘至右房中部,移除导丝和鞘芯,在持续的冲洗Micra递送系统下,将Micra递送系统插入Micra输送鞘,推送递送系统至右房中部,将输送鞘回退至下腔静脉,逆时针旋转手柄将递送系统跨过三尖瓣,将Micra送至右室间隔中下1/3处,顺时针旋转递送系统使Micra更偏向于间隔的位置,右前斜位30°注射造影剂确认递送系统与心肌贴靠良好,左前斜位30°再次注射造影剂确认Micra头端朝向间隔部,解锁栓绳,向前推送递送系统以使头端产生压力,可以通过透视观察到递送导管头端呈现鹅颈形的变化,满意后,准备释放Micra,按下并往回退一半解锁按钮,使固定翼释放,往回轻拉递送系统以释放鞘管上的压力,同时回退解锁按钮。完全释放Micra,将递送系统回撤,使其与Micra完全分离,初测电学参数,同时进行牵拉试验,逐帧观察影像,确保至少2个固定翼固定于心肌,再次进行电学参数的测试。要求R 波>5 m V ,阻抗400~900Ω,阈值<l V/0.24 ms。如参数不满意,需要重新定位Micra。如各方面参数满意,则准备结束手术,拉紧拴绳,往前推送递送系统接近Micra尾端,冲洗递送系统,轻轻往复牵拉拴绳确保无阻碍。从阻力最大的一端剪断拴绳,在影像下缓慢回拉栓绳直到拴绳完全拉出递送系统。手术时间定义为Micra输送鞘进入皮肤至起搏器植入完成后输送鞘撤除的时间。
1.3 传统组起搏器植入方法 患者去枕平卧头偏向右侧,适当垫高右侧肩胛,在左锁骨中外1/3下方约2 cm 处局麻浸润麻醉,横切一长约5 cm 切口,逐层顿性分离至肌筋膜,制作深约4 cm 的囊袋,成功穿刺左腋静脉或锁骨下静脉,交换导丝后置入起搏器传送鞘,经静脉途径植入电极,主动螺旋固定于右心室流出道或心尖部,术中检测各项起参数满意(起搏阈值<1.5 V/0.24 ms,R波振幅>5 m V,500Ω≤阻抗≤1 500Ω)后,连接起搏脉冲发生器并将其用缝线固定在肌筋膜上,接着置于皮下囊袋中,反复确认无活动性渗血再逐层缝合,于术后1周拆线。起搏模式均为VVI(心室起搏、心室感知、按需起搏模式)。
1.4 随访 所有患者植入起搏器后,术后第2天行起搏器程控检查,出院前拍胸片了解有无起搏器和(或)电极移位,植入后1个月行起搏器程控检查了解起搏参数变化情况。
1.5 统计学处理 采用SPSS18.0软件,所得数据均进行正态性检验,计量资料以均数±标准差(±s)表示,数据分布符合正态分布时采用t检验,否则采用非参数检验;计数资料以频数(比值)表示,组间比较采用卡方检验。以P<0.05为差异有显著性。
2 结果
2.1 两组一般情况比较 植入Micra无导线起搏器的患者6例(micra组),其中房颤伴长间歇2例,病窦综合征4例,男性4例,年龄(76.8±10.5)岁;植入传统单腔起搏器18例(传统组),其中房颤伴长间歇8例,病窦综合征10例,男性11例,年龄(73.5±11.8)岁;两组患者在性别、年龄、起搏器植入指征等方面均无差异。
2.2 两组手术过程参数、手术费用和住院天数比较
Micra组手术时间、X 线曝光时间均短于传统组,Micra组住院费用显著高于传统组,但平均住院日Micra组明显短于传统组,见表1。

表1 两组患者手术过程参数、手术费用、住院天数比较
2.3 两组心室起搏参数的比较 两组患者的心室电极夺获阈值、R 波振幅和电极阻抗在各随访时间点均无差异(P>0.05)。详见表2。
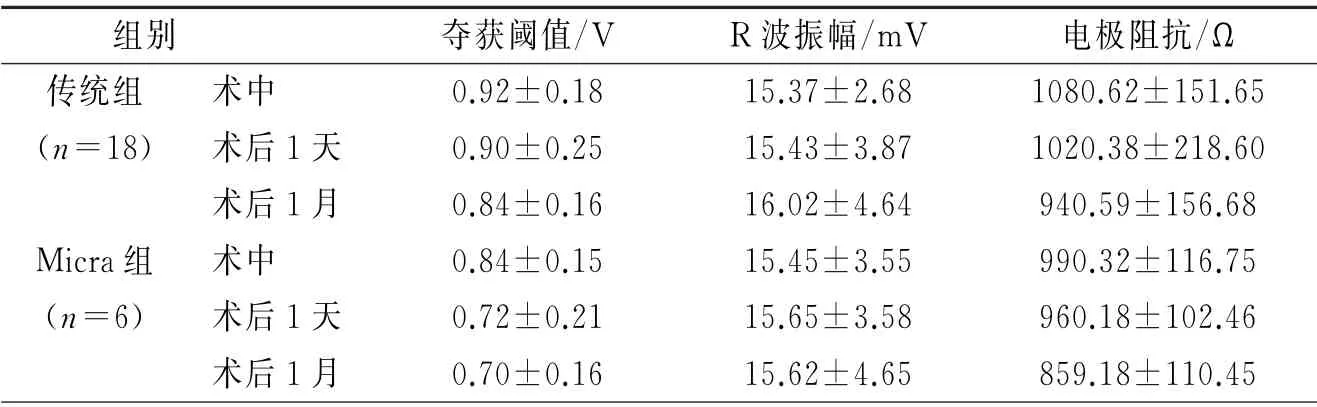
表2 两组患者心室电极夺获阈值、R 波振幅和电极阻抗的比较
2.4 两组并发症的比较 Micra组术中和术后均无并发症发生,传统组术中无心室穿孔、心包积液等并发症发生,但术后出现囊袋血肿3例,其中2例需要打开囊袋清创止血,1例停用抗凝药物和局部加压后血肿吸收;传统组出现电极移位1例需要再次入院并接受二次手术治疗;随访1个月,均无手术切口或囊袋感染。两组间并发症无差异(P>0.05)。
3 讨论
近年来,起搏治疗领域突飞猛进,起搏器不断更新换代,无导线起搏器因其外形小巧,植入简单,学习曲线较短,有望在将来取代传统的囊袋脉冲发生器+电极导线的起搏模式。传统起搏器无论是单腔还是双腔,植入后在部分患者身上都不可避免地出现囊袋或者导线的相关并发症,国外文献报道发生率为9.5%~12.4%[6—7],而无导线起搏器植入并发症仅为4.0%~6.5%[8]。无导线起搏器与普通起搏器不同,它不需要电极导线,也不需要制作囊袋,因此几乎完全消除囊袋和导线相关并发症,并在使用寿命上不劣于传统起搏器;它自身重量约2 g,通过自带抓钩可以牢固植入在心脏内壁上,末端发出电脉冲起搏心跳,并且同时兼具频率应答、远程监控及抗核磁功能。与St.Jude 5056,Metronic Sigma两种进口起搏器比较,Micra起搏器的重量最轻(2 g vs 23,25 g),体积最小(1.0 cm3vs 13.3,11.0 cm3),预期寿命比传统单腔起搏器更长(12.8年vs 10.2,10.2年)。
本研究中,Micra组手术成功率100%,大部分患者30 min内完成手术,曝光时间大部分低于10 min,而传统起搏手术时间和X 线曝光时间几乎是Micra组的两倍以上,说明无导线起搏器学习曲线更短,同时X 线对患者和医务人员辐射量更少,更加有益于患者和操作者的身体健康。两组住院天数相比,Micra组大幅短于传统起搏组,2天左右即可出院并恢复日常工作生活,由于无囊袋无切口缝合所以无须拆线,术后恢复情况也相对传统手术方式更加良好。无导线起搏手术方式避免了传统心脏起搏器手术植入给患者带来的皮下囊袋痕迹和手术创口伤疤,减轻患者病症的同时,提高了患者的生活质量[9],对部分年轻女性患者,无导线起搏治疗更加美观。无导线起搏器目前价格远高于传统单腔起搏器,医保政策上对高值耗材有缩紧趋势,高额费用可能是影响无导线起搏器大规模临床应用的主要因素之一。
本研究发现,两组患者术中和术后随访的起搏相关参数(心室电极夺获阈值、R 波振幅和电极阻抗)都是良好的,不会随着时间发生明显变化,参数比较稳定,与国内外学者报道基本一致[10—13],说明无导线起搏是十分可靠的。传统起搏组中有3例患者出现囊袋血肿,均为房颤长期服用抗凝药物的患者,其中2例需要打开囊袋清创止血,1例停用抗凝药物并加压压迫后血肿消失。抗凝药物是起搏器囊袋血肿的危险因素之一,传统手术方式需要暴力钝性分离皮下组织,容易造成小血管损伤,如同时使用抗凝药物,术后容易形成囊袋血肿,大多需要打开囊袋清创止血,不仅延长住院时长,还增加囊袋感染的风险。传统起搏组中还有1例患者因为出院后出现电极移位需要二次手术治疗,经过统计学处理,两组间并发症发生率并不存在统计学差异,考虑与本研究纳入病例数较少有关。
无导线起搏器由于无须起搏器囊袋和导线,减少了手术步骤,降低了手术难度,关键是降低了并发症的发生率。随着技术的进步,无导线起搏器功能会越来越完善,之前广受诟病的只能进行单右室起搏而无法房室同步起搏的问题,现在已经通过采用基于加速度计的心房传感与自动增强算法实现房室同步起搏,虽然仍存在很多问题需要解决,但起搏革命已经掀起,相信不久的将来越来越多的患者会从中获益。
