血培养分离出212株念珠菌的菌种分布及耐药性分析
2022-03-02俞晓晨郭大文孙妍陈淑兰关秀茹
俞晓晨 郭大文 孙妍 陈淑兰 关秀茹
(哈尔滨医科大学第一临床医学院检验科,哈尔滨 150001)
念珠菌广泛分布在自然界,可以寄生在人体皮肤、口腔、胃肠道、阴道和肛门的黏膜上,是一种典型的条件致病菌。目前念珠菌属有150多种,临床常见的有白念珠菌、光滑念珠菌、近平滑念珠菌、热带念珠菌、克柔念珠菌[1-2]。近年来随着广谱抗生素、免疫抑制剂、糖皮质激素的使用,肿瘤的放化疗及一些侵入性操作,念珠菌的血流感染呈上升趋势。了解血培养阳性的分离菌中念珠菌菌群的分布和耐药情况,可以为临床用药提供参考。
本文对本院2017年1月—2020年12月期间,血培养检测出的念珠菌进行回顾性分析。重点分析念珠菌种类、科室分布、药敏试验结果和G试验结果,旨在为临床念珠菌血症的预判和诊治提供理论依据和参考。
1 资料与方法
1.1 一般资料
收集2017年1月至2020年12月本院门诊和住院患者送检的血培养中分离鉴定为念珠菌的临床和实验室相关资料。G试验结果选择初次血培养念珠菌阳性的患者,96 h内的G试验结果[3]。
1.2 培养基及试剂
沙堡弱培养基(SDA),血培养采用法国梅里埃公司BacT/Alert 3D 240型和美国BD公司生产的BACTECTMFX型全自动血培养仪。VITEX 2 compact型全自动微生物鉴定药敏分析仪配套的酵母菌鉴定卡(VITEX-2 Compact YST)与德国布鲁克公司的MALDI-TOF质谱仪进行念珠菌鉴定。药敏试验使用法国梅里埃公司生产的ATB FUNGUS 3 酵母样真菌药敏试剂。G试验即(1-3)-β-D-葡聚糖检测,使用的仪器和试剂为北京金山川科技发展有限公司的MB-80X微生物快速动态检测系统及GKT-1M set 动态真菌(1-3)-β-D-葡聚糖检测试剂盒(定量)(GKT-306)。
1.3 鉴定、药敏试验和G试验
严格按照第四版《全国临床检验操作规程》,血培养仪器报阳后,取出培养瓶,取瓶内标本培养液进行涂片和转种血琼脂平板。对于涂片检出酵母样菌的阳性标本,需转种沙堡弱培养基。28℃培养1~3 d待单独菌落明显后,VITEX 2 compact 型全自动微生物鉴定药敏分析仪或质谱进行鉴定,用ATB FUNGUS 3酵母样真菌药敏试剂进行药敏试验。氟康唑、伏立康唑、伊曲康唑和两性霉素B的药敏判定标准参考2020年CLSI M59和M60文件。G试验的操作严格按照试剂盒所规定的无热源操作方法进行测定,血浆(1-3)-β-D-葡聚糖值为>100 ng/L为阳性。
1.4 仪器设备及质控菌株
比浊仪(法国梅里埃公司,180330-1),生物安全柜(美国Thermo公司1389-1300/A2),近平滑念珠菌 ATCC22019。
1.5 统计学处理
使用WHONET5.6软件进行药敏试验结果统计分析。采用统计软件SPSS16.0进行统计分析,卡方检验及Fisher精确概率法检测分类变量,P<0.05为差异具有统计学意义。
2 结 果
2.1 2017年1月—2020年12月本院血培养中念珠菌检出率
2017年1月—2020年12月送检的15 265份血培养标本中,培养出念珠菌314株,阳性率2.1%,其中非重复分离212株。2017年—2020年血培养分离出念珠菌的阳性率分别为2.1%、2.1%、2.3%、1.5%(见表1)。2020年数据与2019年相比下降,数据差异有统计学意义(P<0.05)。
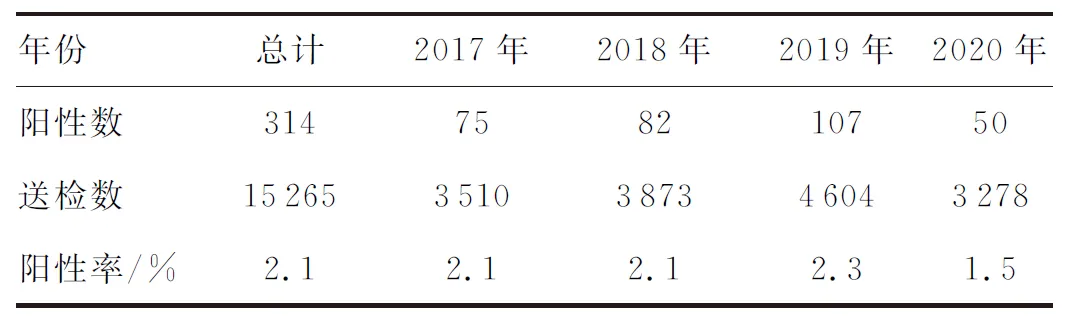
表1 2017年1月—2020年12月血培养念珠菌检出率Tab.1 Detection rates of Candida in blood culture from January 2017 to December 2020
2.2 血培养分离出念珠菌的科室分布
血培养检出念珠菌的标本以来自ICU最多(29.2%),其次为新生儿科(18.4%)、血液科(9.4%)。ICU和新生儿科分离出的念珠菌前3位都分别是近平滑念珠菌、白念珠菌和光滑念珠菌。血液科分离的念珠菌前3位分别是热带念珠菌、白念珠菌和近平滑念珠菌(见表2)。

表2 血培养分离出念珠菌的科室分布
2.3 血培养分离出念珠菌的患者年龄分布
血培养检出念珠菌的患者共212人,其中男性132例,占62.3%;女性80例,占37.7%。各个年龄段均有血培养念珠菌检出,最主要分布在60岁以上,占35.8%(见表3)。

表3 血培养分离出念珠菌的患者年龄分布情况Tab.3 Age distribution of patients with Candida isolate from blood culture
2.4 血培养分离出念珠菌的菌种分布
2017年1月—2020年12月分离出的212株念珠菌中,近平滑念珠菌72株居首位,占34.0%。其次是白念珠菌(55株,占25.9%)和光滑念珠菌(28株,占13.2%)。2017年、2018年和2020年,这三年分离的念珠菌前3位均为近平滑念珠菌、白念珠菌和光滑念珠菌(见表4)。2019年分离的念珠菌前3位分为是近平滑念珠菌、白念珠菌和热带念珠菌。
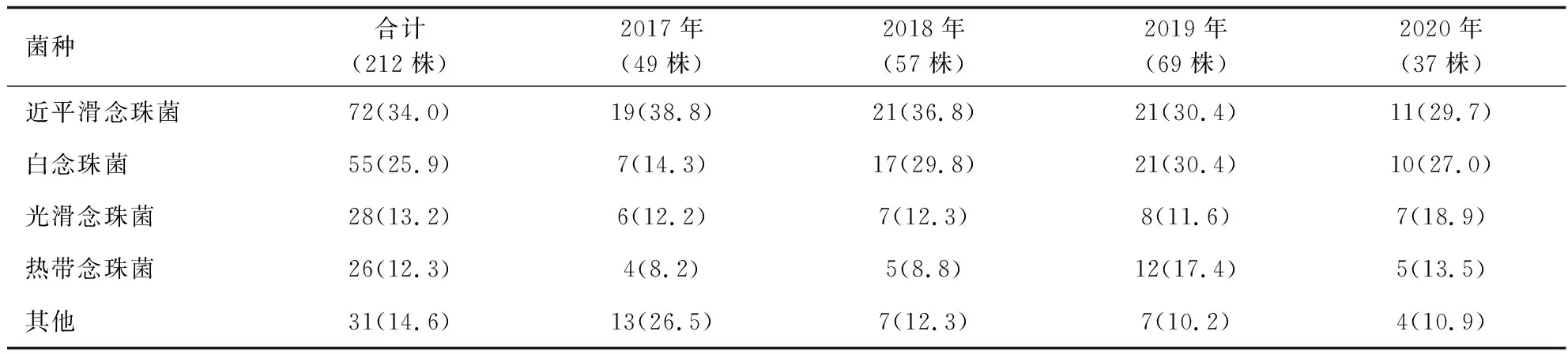
表4 血培养分离出的念珠菌的菌种分布
2.5 念珠菌的药敏试验结果
药敏结果共测试5种药物,分别为伏立康唑、氟康唑、伊曲康唑、两性霉素B和5-氟胞嘧啶。分离出的近平滑念珠菌和白念珠菌对唑类药物的敏感性较高(>80%),但热带念珠菌对唑类的敏感性偏低。除1株近平滑念珠菌的两性霉素B结果>1 μg/mL,其余均为野生型(见表5)。
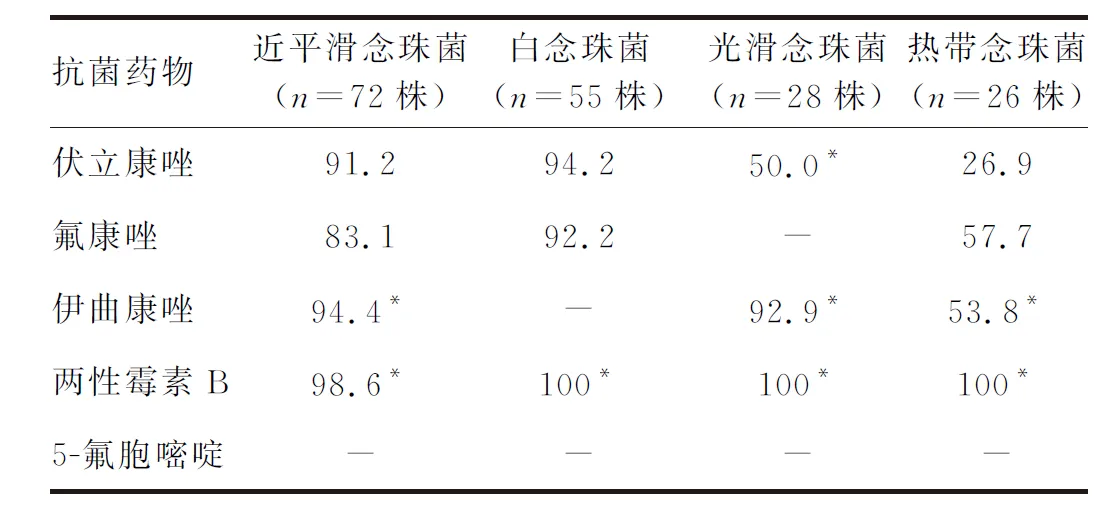
表5 常见念珠菌的药物敏感性(S%,WT%)
2.6 G试验结果
本院2017年1月—2020年12月间共有57位患者在血培养查出念珠菌前后96h内进行了G试验检测,占筛查人数28.1%。G试验结果为阳性的有42例,阳性率73.7%(42/57)。
3 讨 论
念珠菌属于条件致病菌,在正常人的皮肤和黏膜表面广泛存在。人口的老龄化,各种基础疾病导致机体免疫力低下、营养不良及长期使用广谱抗生素和医源性的侵入性操作,都会增加念珠菌血症的感染机会。念珠菌血症是医院获得性血流感染的主要原因之一,也是医院最流行的侵袭性真菌感染之一[4]。其导致的血流感染无特异性症状和体征,常被患者严重的基础疾病所掩盖。早期诊断困难,病死率较高[5-6]。了解医院里侵袭性念珠菌感染的菌种分布和抗真菌药物的耐药性,对经验性抗真菌的治疗有重要意义[7]。
本院2017年1月—2020年12月血培养中共分离出念珠菌314株,属于首次分离(非重复分离)的有212株。近4年的念珠菌血培养阳性率为2.1%。本院临床总体标本中分离出的念珠菌中,白念珠菌占首位。但血培养分离的念珠菌中近平滑念珠菌占首位,与文献中上海长海医院、内蒙古包钢医院的一致[8-9]。来自加拿大8个省中14个城市中的18家医院的联合调查显示,2011年—2016年期间的血培养中分离出的1 882株念珠菌中,白念珠菌占首位,其次是光滑念珠菌和近平滑念珠菌[10]。本院血培养中分离出的前3位的念珠菌分别为近平滑念珠菌、白念珠菌和光滑念珠菌,与此报道的菌株相同,但比例有所不同。值得注意的是,本院血液科分离的念珠菌前3位分别是热带念珠菌、白念珠菌和近平滑念珠菌,且热带念珠菌占50%(10/20)。热带念珠菌对唑类的敏感性较低,唑类药物的经验性使用可能导致临床治疗的失败。
近期一份澳大利亚的研究表明,由光滑念珠菌引起的念珠菌血症有所增加[11]。光滑念珠菌对唑类的耐药问题是一个值得关注的临床问题。有研究发现,光滑念珠菌的血流感染者一般年龄比较大,前期也接触过唑类药物。白念珠菌的血流感染者比较年轻,很少在之前接触过药物[12]。本院的数据显示,光滑念珠菌主要在ICU中检出,占53.6%,远高于分离率第2位的新生儿科。另外血培养分离出的念珠菌最主要分布在60岁以上,占35.8%。
按照药物的化学结构,抗真菌药被分为嘧啶类、多烯类、唑类和棘白菌素类。本院念珠菌药敏结果显示,近平滑念珠菌和白念珠菌对唑类药物的敏感性较高,但光滑念珠菌和热带念珠菌的敏感性很低。念珠菌对唑类药物的耐药机制比较复杂。有研究证实,念珠菌细胞膜上的外排泵活力增强是其对唑类药物耐药的主要机制之一。此机制通过外排药物降低细胞内药物浓度导致耐药;念珠菌细胞膜上的靶酶发生改变或者靶位缺乏时,唑类药无法与其发生结合,发挥不了抑菌或杀菌作用,也会导致耐药;细胞膜的通透性下降、固醇合成旁路下游的改变以及生物膜的形成均与念珠菌的耐药性有关[13]。
长期以来,血培养一直是血流感染的金标准,但尽管它的缺点是敏感性低(约50%)、周期长(3~5 d)[14]。研究表明,血清中(1,3)-β-D的测定对念珠菌血症早期诊断非常有用[15]。测定血清(1,3)-β-D水平在区分侵袭性真菌感染患者和非侵袭性真菌感染患者方面有很高的准确性。首次念珠菌血症患者G试验的筛查率为28.1%。本院的研究表明对于血培养检出念珠菌的患者,在检出96h内,G试验的阳性率为73.7%,有较高的敏感性。但值得注意的是,透析患者、注射免疫球蛋白、抗肿瘤药物的应用等会导致G试验假阳性,所以动态监测G试验的结果变化,对临床诊断念珠菌血症更有价值。
念珠菌血症具有较高的死亡率和治疗周期,早期诊断能改善念珠菌血症患者预后。一项多中心的研究表明,在有念珠菌血症风险的老年患者中,棘白菌素可能更适合经验性治疗。因为延迟开始适当的抗真菌治疗与侵袭性念珠菌感染患者的死亡率增加有关[5]。2020中国成人念珠菌病诊治与治疗专家共识也推荐,血培养一旦阳性,在获得药敏试验结果之前,尽早抗真菌治疗以降低病死率[16]。在念珠菌血症的经验治疗时,临床医生应该选择合理抗真菌药物,更加科学有效地为念珠菌血症患者提供诊断和治疗。
