非酒精性脂肪性肝病与结肠腺瘤性息肉相关性研究
2022-03-01张静怡陈章兴薛赠燕
张静怡,陈章兴,薛赠燕
(陆军第七十三集团军医院,福建 厦门 361001)
非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)是与遗传、环境、代谢、应激相关的慢性肝脏疾病,常与肥胖、糖尿病等代谢综合征密切相关[1]。尽管病变在肝脏,但其除与2型糖尿病、慢性肾脏疾病、心脑血管疾病的发生密切相关外,还与结肠肿瘤、甲状腺功能减退、骨质疏松等众多肝外并发症有关[1-3]。目前有关NAFLD与结肠肿瘤的相关文献较少,本研究通过对2017年~2019年在陆军第七十三集团军医院消化内科行结肠镜检查及肝脏影像学检查患者的病例资料进行回顾性分析,探讨NAFLD与结肠腺瘤性息肉的关系,为临床诊治提供依据。
1 对象与方法
1.1对象 纳入标准:(1)2017年~2019年于陆军第七十三集团军医院消化内科行结肠镜检查及肝脏影像学检查患者;(2)病历资料保存完整,可以查阅完整病例。排除标准:(1)未在我院行肝脏影像学检查和(或)未完成全结肠镜检查;(2)明确非腺瘤性息肉的其他肠道疾病,如大肠增生性息肉、炎性息肉、炎症性肠病、结肠肿瘤、结肠黑变病等;(3)明确肝脏疾病如病毒性肝炎、药物性肝炎、肝豆状核变性等导致的脂肪肝以及饮酒史(酒精摄入量,男性:≥140 g/周,女性:≥70 g/周);(4)由于各种原因导致数据不能正常分析。
1 371例纳入本研究,诊断脂肪肝组470例(男性201例,女性269例),对照组A 901例(男性336例,女性565例);其中诊断脂肪肝组按照肝脏影像学检查(包括超声及CT检查)结果分为轻度脂肪肝组176例(男性79例,女性97例)、中度214例(男性90例,女性124例)、重度80例(男性32例,女性48例);同时根据结肠镜检查及病理组织学检查提示1 371例患者中存在结肠腺瘤组638例(男性325例,女性313例),对照组B 733例(男性212例,女性521例)。
1.2临床指标 收集病例的一般资料(性别、年龄、收缩压、舒张压、心率),测量身高、体质量,计算BMI,血常规及生化检验资料(采用全自动生化分析仪检测)包括血红蛋白(Hemoglobin,Hb)、血小板计数(Platelet count,PLT)、白细胞计数(Leukocyte count,WBC)、红细胞计数(Red blood cell count,RBC)、谷丙转氨酶(Alanine aminotransferase ,ALT)、谷草转氨酶(Aspartate aminotransferase,AST)、γ-谷氨酰转肽酶(γ-Glutamyl transpeptidase,GGT)、碱性磷酸酶(Alkaline phosphatase,AKP)、载脂蛋白(Apolipoprotein,ApoA)、甘油三酯(Triglyceride,TG)、总胆固醇(Total cholesterol,TC)、高密度脂蛋白(High density lipoprotein,HDL-C)、低密度脂蛋白(Low density lipoprotein,LDL-C)、尿酸(Uric acid,BUA)、血尿素氮(Blood urea nitrogen,BUN)、血肌酐(Serum creatinine,CR)、总蛋白(Total protein,TB)、白蛋白(Albumin,WB)、球蛋白(Globulin,STB)、空腹血糖(Fasting blood glucose,FBG)、甲胎蛋白(Alpha fetoprotein,AFP)等。
1.3NAFLD诊断 NAFID诊断参照中华医学会肝病学分会脂肪肝和酒精性肝病学组推荐2010年修订版的临床诊断标准[4]:(1)无饮酒史或饮酒折合酒精摄入量(男性:<140 g/周;女性:<70 g/周);(2)除外病毒性肝炎、药物性肝病、全胃肠外营养、肝豆状核变性、自身免疫性肝病等可导致脂肪肝的特定疾病;(3)肝脏影像学表现符合弥漫性脂肪肝的诊断标准、且无其他原因可供解释。

2 结果
2.1NAFLD不同严重程度患者一般资料比较 NAFLD组与对照组A相比,年龄、BMI、收缩压、舒张压、ALT、AST、GGT、AKP、STB、WB、心率、Hb、PLT、WBC、RBC、TG、TC、HDL-C、LDL-C、BUA、FBG、ApoA差异均有统计学意义(P<0.05)。见表1。

表1 NAFLD不同严重程度患者一般资料比较
2.2腺瘤组与对照组B一般资料比较 两组性别、年龄、BMI、收缩压、舒张压、AST、GGT、AKP、STB、BUN、CR、心率、Hb、RBC、PLT、TG、TC、LDL-C、BUA、FBG、AFP比较,差异均有统计学意义(P<0.05)。见表2。

表2 腺瘤组与对照组B一般资料比较
2.3NAFLD严重程度与结肠腺瘤性息肉的相关性分析 通过二元Logistic回归结果显示,分别校正不同的因素建立三个模型,模型1就性别、年龄、BMI进行校正,结果显示重度脂肪肝组与对照组A比较,发现结肠腺瘤的风险会增加(P<0.05);模型2,在模型1基础上进一步校正收缩压、舒张压,结果显示重度脂肪肝组与对照组A比较,发现结肠腺瘤的风险会增加(P<0.05);模型3,在模型2基础上进一步校正ALT、AST、UA,结果显示重度脂肪肝组与对照组A比较,发现结肠腺瘤的风险会增加(P<0.05)。综合上述三个模型均显示重度脂肪肝组与对照组A比较,发现结肠腺瘤的风险会增加(P<0.05),轻、中度脂肪肝组与对照组A进行比较差异无统计学意义(P>0.05)。见表3~5。
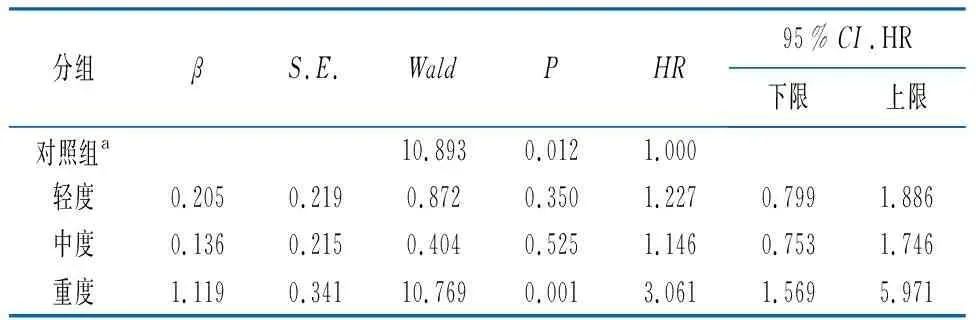
表3 NAFLD严重程度与结肠腺瘤性息肉关系的Logistic回归分析—模型1

表4 NAFLD严重程度与结肠腺瘤性息肉关系的Logistic回归分析—模型2

表5 NAFLD严重程度与结肠腺瘤性息肉关系的Logistic回归分析—模型3
3 讨论
我国结肠癌的发病率逐年升高,许多大中城市其发病率已接近西方国家水平[5-6]。腺瘤-腺癌顺变学说[7]认为,绝大部分结肠癌来源于结肠腺瘤的恶变,结肠腺瘤若未及时治疗处理,有很大可能发展为结肠癌,因此确定结肠肿瘤的危险因素并且对高危人群筛查是降低其发病率和死亡率最有效的措施[6]。
NAFLD是一种与胰岛素抵抗和遗传易感密切相关的代谢应激性肝脏损伤,其发病与高脂肪高热量膳食结构、多坐少动的生活方式、代谢综合征、肥胖、高血压、血脂紊乱和2型糖尿病等密切相关[4]。2007年,韩国学者Hwang等[8]研究结果显示NAFLD与结肠腺瘤性息肉相关,这是第一次以人群为基础、研究超声诊断的NAFLD与结肠腺瘤性息肉之间的关系。迄今多数研究[8-11]中,大部分仅针对NAFLD与结肠腺瘤性息肉相关性进行探讨。2017年Mahamid等[12]对以色列Holy Family医院进行结肠镜检查的NAFLD患者的病例资料进行回顾性研究,发现NAFLD与增生性结肠息肉相关。同年,该研究团队进一步通过回顾性对比肝活检证实的NASH患者及正常人群的结肠镜检查结果,评估NASH患者是否更有可能发生结肠腺瘤,结果发现,NASH患者结肠腺瘤的发生率为22.7 %,对照组为8.0 %[13]。Cho等[10]对2013年~2018年接受结肠镜检查的NAFLD患者进行评估,其中NAFLD患者均行肝活检证实,发现结肠腺瘤的患者肝脏脂肪变性分级和肝纤维化分级均高于结肠镜正常的患者,进一步进行多变量logistic回归分析显示NAFLD是结肠腺瘤的独立危险因素。上述研究是选取肝活检证实的NAFLD患者为研究对象,虽然肝活检是诊断肝脏脂肪变的金标准[14-15],但其属于有创性检查,存在潜在出血、胆漏等风险[14];无症状脂肪肝患者大多难以接受肝活检,因此在目前研究大多采用超声、CT来判断有无脂肪肝。本研究根据肝脏影像学检查,将纳入研究对象分为对照组A及轻度、中度、重度NAFLD组,通过二元Logistic回归分析,探讨了NAFLD严重程度与结肠腺瘤性息肉两者的关系,并分别校正不同的因素建立三个模型,其中重度脂肪肝组与对照组A比较,发生结肠腺瘤的风险会增加,轻、中度脂肪肝组与对照组A比较差异无统计学意义。Chen等[16]对3 686名健康体检者进行回顾性横断面调查,发现NAFLD与结肠腺瘤性息肉相关,同时在分析不同性别差异时发现男性NAFLD患者中结肠腺瘤性息肉风险明显增高,而NAFLD可能不是女性结肠腺瘤性息肉的重要因素。在本次研究中相关数据亦显示男性患者结肠腺瘤性息肉风险增高。
NAFLD与结肠肿瘤之间关联的确切机制目前尚不明确。有研究发现长期高脂饮食人群结肠肿瘤发病率高,其肠道中胆酸、次胆酸和7α脱羟梭状芽孢杆菌含量较高,短链脂肪酸和乳酸杆菌含量较低[17-18]。梭杆菌是结肠癌组织和正常组织菌群差异中最重要的核心菌属[19],这类人群其肠道硫酸盐还原菌过度生长,产生具有遗传毒性的硫化氢及次级胆汁酸,损伤细胞色素氧化酶,阻止黏液合成及促进DNA甲基化等,易促进肿瘤生长[20]。产丁酸菌及乳酸杆菌比例明显降低,而具有7α脱羟基酶作用的厌氧菌比例升高,使肠道中能抑制肿瘤细胞增殖的丁酸盐含量降低[21],促进肿瘤形成的脱氧胆酸或石胆酸含量升高[3]。有报道胰岛素抵抗、机体炎症状态、脂联素和瘦素、遗传等因素也影响着NAFLD与结肠腺瘤疾病的进展[3,11,15,22],可见多方面机制相互联系、相互促进,有待进一步研究以明确。
综上所述,NAFLD与结肠腺瘤性息肉发生密切相关,本研究有助于为结肠肿瘤的筛查提供新思路,建议NAFLD患者,特别是重度NAFLD患者定期行结肠镜检查,以早期发现、早期治疗结肠腺瘤性息肉,降低结肠肿瘤发病率和死亡率[6]。
