基于“健脾益气”的灸药合治法对难治性痛风缓解期临床研究*
2022-02-22高维琴杨晓凌顾军花
高维琴 杨晓凌 顾军花
(1.上海光华中西医结合医院,上海 200050;2.上海中医药大学附属龙华医院,上海 200032)
痛风是一种难治愈、易复发的代谢性风湿病。进入临床慢性期以出现痛风石、痛风性肾炎、关节功能障碍甚至关节畸形等为特点,现有治疗手段往往收效甚微[1-2]。临床通常将具有以下两个临床特征之一的患者定义为难治性痛风:①血尿酸难以达标(<6 mg·dL-1);②有持续性痛风相关临床表现(反复痛风发作,慢性痛风性关节炎,痛风石形成)[3-4]。随着痛风发病率的增高,难治性痛风患者越来越多见[5]。目前痛风的全球发病率为0.02%~0.035%[6],而我国的发病率为0.15%~0.67%[7]。有英美国的文献报道,0.26%~0.84%[8]的成年人会发生痛风。难治性痛风约占痛风总数的1%[5],多伴高血压,糖尿病及冠心病等,给患者带来巨大痛苦,影响生活质量和寿命[9-10]。在现代医学尚未明确发病机制的前提下,西医仍然缺乏针对难治性痛风有效的治疗方案。以往的研究大都集中于普通痛风的诊治。努力探索一套能提高疗效/风险比的综合性治疗方案,是临床迫切需要解决的问题。
国内外的风湿病学家对于慢性痛风特别是有大量痛风石者应降至的血尿酸水平已达成了共识[11]。对痛风间歇期尿酸的控制,要求将尿酸水平控制在360 μmol·L-1(6 mg·dL-1)以下,对有痛风石的患者要控制在300 μmol·L-1(5mg·dL-1)以下,即高尿酸血症的“达标”治疗。但即便指南已经完善明确,指南中提到的治疗目标值达标情况却不理想。据CRDC对6814例痛风患者的注册研究数据显示,我国痛风患者治疗3个月的血尿酸水平达标率只有29.12%,6个月的血尿酸水平达标率也仅有38.20%,这与达标治疗的要求相距甚远[12]。目前仍有许多问题干扰痛风的有效治疗,且在临床实中普遍存在。随着近年痛风流行病学调查的增多,国外专家分析了当前影响痛风治疗依从性的主要原因,其中开始降尿酸治疗时急性痛风的发作是导致长期治疗依从性差的主要原因。McGowan等[13-14]发现,患者急性痛风持续发作是其不愿坚持ULA的原因之一。尤其难治性痛风患者病史较长,受累关节内存在大量尿酸盐结晶,构成了体内尿酸盐结晶的储存库,引起反复发病、广泛关节破坏,非单纯药物降尿酸所能解决。初次痛风发作若未治疗,痛风石5年患病率为30%,10年为50%,20年可达72%。不仅关节功能障碍,更侵蚀脏器,影响预后[15-16]。
以往临床观察结果显示,运用“健脾益气”为主导理念的灸药结合方案治疗难治性痛风,具有稳定降酸、抗炎镇痛的优势。纵观先贤著述,“脾失运化”概念得到了众多现代中医大家的重视,该理念不但从人体新陈代谢失调,而且从自身免疫功能失稳,遗传基因作用等多重角度出发对痛风病机进行了解析。为客观评价该方法对难治性痛风缓解期的治疗效果。自2018年1月—2019年12月年我院收治56例难治性痛风患者,随机分为2组,分别采取灸药并用的办法和非布司他治疗,现报道如下。
1 资料与方法
1.1一般资料 本研究纳入病例均为2018年1月—2019年12月在上海中医药大学附属光华医院痛风科门诊就诊或病房住院的痛风患者,纳入56例,其中完成研究共39例。纳入患者按就诊的先后顺序编号,采用随机数字表法随机分为治疗组和对照组。治疗组25例:均为男性;年龄29~83岁,平均(53.28±12.90)岁;痛风病史平均(4.74±6.33)年。对照组14例:均为男性;年龄33~79岁,平均(59.21±13.30)岁;病史平均(6.04±3.90)年。经统计检验,治疗前两组患者的年龄、性别、病史差异无统计学意义(P>0.05),具有可比性。
表1 两组一般资料比较
1.2诊断标准 西医诊断标准参照1997年美国风湿病协会发布的诊断标准制订。具体如下:①滑囊液中查见特异性尿酸盐结晶。②痛风石经化学方法或偏振光显微镜检查,证实含有尿酸钠结晶。③曾经具备下列临床、实验室和X线征象等12项中的6项:1次以上的急性关节炎发作;炎症表现在1 d内达到高峰;单关节炎发作;患病关节皮肤呈暗红色;第一跖趾关节疼痛或肿胀;单侧发作累及第一跖趾关节;单侧发作累及跗骨关节;有可疑的痛风石;高尿酸血症;X线显示关节非对称性肿胀;X线摄片示骨皮质下囊肿,不伴有质侵蚀;关节炎症发作期间关节液微生物培养阴性。中医辨证标准参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》、中华中医药学会发布的《中医内科常见病诊疗指南》制定。慢性关节炎表现,或见身困倦怠,头昏头晕,腰膝酸痛,纳食减少,脘腹胀闷,舌质淡胖或舌尖红,苔白或黄厚腻,脉细或弦滑等。
1.3纳入标准 ①符合痛风性关节炎的诊断标准,且4周内关节症状表现稳定,无急性关节炎发作者。②关节B超提示有关节腔内尿酸盐结晶沉积或尿酸盐形成。③血清尿酸>420 μmol。
1.4排除标准 ①继发性高尿酸血症;②肝肾功能异常:丙氨酸氨基转移酶(ALT)和天门冬氨酸氨基转移酶(AST)>正常值1.5倍;肌酐(Scr)超过正常上限;③血白细胞计数WBC)<4.0×109·L-1,血小板计数(PLT)<100×109·L-1,血红蛋白(Hb)<90 g·L-1,或有其他血液系统疾病;④应用影响尿酸代谢或排泄的药物,且不能或无法停用以下药物:硫唑嘌呤、6-巯基嘌呤、噻嗪类利尿剂、阿司匹林或其他水杨酸盐。
1.5治疗方法
1.5.1治疗组 在对照组的基础上,加中药汤剂口服+艾灸疗法。益气健脾汤:生黄芪30 g,生白术12 g,土茯苓30 g,萆薢30 g,炙甘草6 g。汤剂每日1剂,水煎200 mL,早晚各100 mL口服。艾灸:取穴神阙、气海;纳入研究时研究者指导患者及家属掌握艾灸疗法。采用艾箱灸,取艾条5 cm长度,点燃后放于艾箱内,盖上艾箱盖子,腹部皮肤放置一小毛巾保护,把艾箱放于腹部相应穴位处。隔日1次,每次30 min。
1.5.2对照组 非布司他40 mg/次,1次·d-1;碳酸氢钠片300 mg/次,3次·d-1。为8 w。如治疗过程中有痛风急性发作情况,可临时加用控制急性发作药物NSAIDs(双氯芬酸钠)。
1.5.3两组均采取低嘌呤饮食 避免进食海鲜、动物内脏、软饮料和果糖;严格禁酒;每日饮水>2000 mL,使每日尿量增加至平日的一倍以上;减少热量的摄入,控制体重;禁用影响尿酸排泄的药物,如阿司匹林、呋塞米和氢氯噻嗪等。
1.6评价指标及方法 观察周期12 w,第0、4、8、12周各观察记录一次。①VAS疼痛评分VAS评分标准(0~10分):0分:无痛;3分以下:有轻微的疼痛,患者能忍受;4~6分:患者疼痛并影响睡眠,尚能忍受;7~10分:患者有渐强烈的疼痛,疼痛难忍;②血尿酸水平;③各组治疗期间加用NSAIDs药物人数

2 结果
2.1两组疾病活动度(服用NSAIDs药物人数)比较 本次研究中通过记录服用NSAIDs人数以判断治疗中疾病活动有无。结果提示两组治疗期间疾病活动无差异,见表2。

表2 两组服用NSAIDs药物人数(个)比较
2.2两组VAS疼痛评分比较 实验前两组间VAS疼痛评分无显著性差异(P>0.05);经治后各观察节点,两组VAS水平均显著低于治疗前水平(P<0.05)。治疗8 w后,两组VAS比较,差异无统计学意义(P>0.05);治疗12 w后,治疗组VAS水平显著低于对照组(P<0.05),见表3。
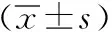
表3 两组VAS疼痛评分比较
2.3两组血尿酸水平比较 研究前两组间血尿酸水平无显著性差异(P>0.05);经治疗后各观察节点,两组血尿酸水平均显著低于治疗前水平(P<0.05)。治疗8 w后治疗组血尿酸水平显著低于对照组(P<0.05);治疗12 w后两组血尿酸水平比较,差异无统计学意义(P>0.05),见表4。
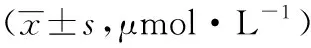
表4 两组血尿酸水平比较
2.4两组依从性比较 本研究治疗组在组率89.29%(在组人数25人),对照组50%(在组人数14人)。根据在组率判断依从性,治疗组对显著高于对照组(P<0.05),见表5。
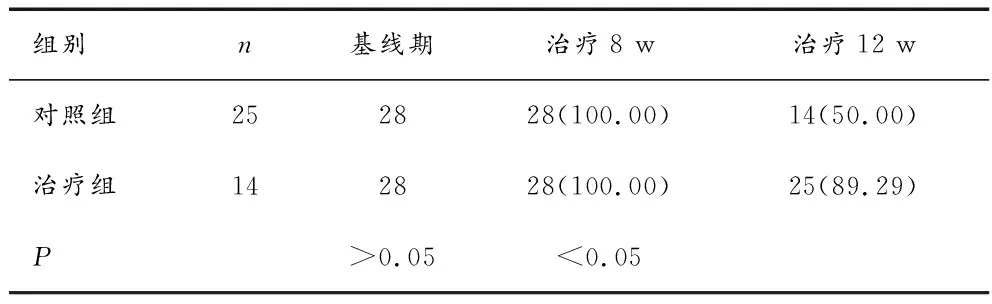
表5 两组在组人数/率比较[(n/%)]
3 讨论
纵观先贤著述,可在“痹病”“热痹”“痛痹”“厉节”“白虎风”“脚气”等诸多疾病的描述中兼见痛风的典型症状。这些论著各自所表达的痛风病机要点不尽相同,其中“脾失运化”概念得到了众多医家的重视,不仅从人体新陈代谢失调,更从自身免疫功能失稳,遗传基因作用等多重角度出发对痛风病机进行了解析。
从尿酸的生成来看,体内尿酸有两个来源,一是外源性的,从富含核蛋白的食物中核苷酸分解而来;二是内源性的,从体内氨基酸、磷酸核糖及其他小分子化合物合成和核酸分代谢而来。在中医学理论中,脾为后天之本,是人体能量来源的物质基础,而“脾主运化”是保证这能量新陈代谢的重要基础。故脾之运化正常方能保障能量代谢平衡,脾主运化功能是涉及到消化吸收、物质能量转化以及免疫内分泌等多系统、多器官的综合功能单位。
脾失运化对痛风的影响可以贯穿病程始终。起病之初,内因脾虚,外加饮食不节,或兼外感风寒湿,酿生湿浊,随着病邪的逐渐深入,病邪入络、痹阻经络,外攻手足,多表现为红肿热痛功能障碍的急性痛风性关节炎。湿浊之邪本就缠绵难去,加之脾虚湿恋的特点,导致关节炎症状反复、病情迁延,进入痛风间歇期或慢性痛风性关节炎期,形成虚实夹杂,浊、热、瘀与内虚交争的局面,表现为结石丛生,关节疼痛难消的慢性期表现,并进一步影响肝、肾、膀胱等其他脏器。邪愈胜则正愈虚,脾虚湿盛,湿盛困脾,既是此期临床常见证型之一,也是重要的病机。
通过生理、病理两方面论证,我们总结得出中医认为:脾失运化对痛风的影响贯穿始终,是病机之本。早期脾失运化,为招致外邪、内生湿邪埋下伏笔;急性发作期过后,脾虚邪胜是病情反复及加重的根本。所以治脾是痛风治疗和预防的关键所在。
基于循证医学证据提示:科学、合理的治疗策略必然是综合性的[17]。上海光华中西医结合医院痛风科团队结合多年实践经验,针对难治性痛风的缓解期的疾病特点进行了以中医健脾益气理念为主导的中西医结合治疗模式的探索,经过不断的实践总结和改进,形成以中医辨证论治、辨证施护、内外相结合为特色的综合治疗方案,在临床中显示出良好的疗效。特别是对缓解期痛风采取灸药结合的综合中医手段介入。
健脾益气方组方精炼,共生黄芪、生白术、土茯苓、萆薢、炙甘草5味,其中黄芪大补脾肺之气,补脾胃助健运,补中益气以行滞,为君药。生白术补气健脾,与黄芪共用增强其补中益气之功,为臣药。土茯苓可助升清降浊,有解毒利湿、舒经通络之功,使邪去正安,同时通经络,止痹痛,标本兼顾。而痛风之病以浊毒瘀滞为患,故用萆薢以降泄浊毒,通利关节,甚为合拍,不但能降低血尿酸水平,又可解除骨节肿痛,皆为佐药。炙甘草、白术与黄芪共用增加其补中益气之功,且有调和之用。
艾灸取穴:神阙,气海。神阙为培元固本要穴;气海为盲之原穴,两穴配合可激活人体的原气,充分激发有包括脾胃在内的中焦脏腑经络的机能,气化正常,则湿热得解,痛风之疾自除。
由于痛风的间歇性发作和病程漫长的特点,导致病人的关注点往往偏重于急性期的治疗,待急性炎症控制后进入临床缓解期和慢性病期,涵待进一步调整内因之际,却恰恰缺乏重视懈于管理,造成正气日虚,邪气日进,病情更加难以控制的后果。目前,原发性痛风尚不能根治,光华团队提倡将“治未病”的理念纳入痛风预防和慢病管理中。对难治性痛风缓解期的治疗,基于脾失运化是病机关键的认识,借鉴风湿名家陈湘君提出:痛风诊断一旦明确,治疗便应恪守健脾化湿解毒这一大法的观点[18]。在使用西药降尿酸的同时,采取灸药结合的综合中医手段介入。
本研究结果显示,治疗组在非布司他治疗的基础上加用以“健脾益气”为核心理念的灸药结合方案。其组间治疗后比较,治疗组较对照组更快速降低血尿酸水平。其中两组血尿酸水平均较治疗前有显著差异性改善,但组间比较无显著差异性。该结果说明,此次研究所用的西药非布司他在降尿酸中发挥主导作用;灸药结合方案在所观察的12 w中未对血尿酸变化形成显著影响。治疗组较对照组更长久地发挥减轻疼痛的效果,并且以此改善患者对治疗的依从性,更好地实行现代医学界统一认识地痛风需要慢病管理的措施。以上结果表明从脾论治的治疗理念入手治疗缓解期难治性痛风性关节炎疗效确切:有效辅助快速降血尿酸,长久改善关节功能障碍,提高患者对治疗依从性,值得临床推广应用。
受经济发展、文化传承、政策体系等诸多因素影响,我国的痛风病防控不能照搬欧美发达国家的经验,卫生部联合相关15部门共同制定了《中国慢性病防治工作规划(2012—2015年)》,其中指出,在慢性病的防治工作中,要坚持中西医并重,充分发挥中医药“简、便、验、廉”和“治未病”的特点[19]。我们亟需全力探索“中国模式”的痛风慢性病管理方式方法。如果能在国外成功模式的基础上,加强中医元素的介入,同时开展大规模的流行病学调查和研究,一方面提高痛风防治的效果,另一方面产生高质量的循证医学研究证据,对于中国痛风的防治将起到极大的促进作用。
