强直性脊柱炎患者MRI表现与血清MMP-3、TNF-α水平的关系
2022-02-22周锐志李彦磊尚雪萍丛文斌
周锐志 李彦磊 钟 鑫 尚雪萍 丛文斌,*
1.青岛大学附属医院放射科(山东 青岛 266003)
2.青岛市中心医院中西医科(山东 青岛 266003)
强直性脊柱炎(ankylosing spondylitis,AS)是以炎症为主要症状的疾病。可导致关节畸形、强直,故早诊断和治疗至关重要[1]。由于骶髂关节结构复杂,X线片和CT分辨率较低,故诊断较为困难[2]。随着影像学技术的发展,MRI逐渐成为诊断AS的有效手段,能够避免其不足,具有无创伤及多平面成像的优势[3]。相关研究显示,基质金属蛋白酶(matrix metalloproteinases,MMPs)参与关节软骨及骨组织降解和破坏[4]。MMP-3被认为是导致软骨降解最重要的蛋白酶[5]。且研究证实,炎症在AS病理过程中具有重要作用,TNF-α是众多细胞因子中具有生物学活性的致炎因子[6]。同时相关研究显示,AS骶髂关节MRI表现与血清MMP-3、TNF-α水平具有相关性[7]。但临床相关报道较少,故本研究进一步分析AS骶髂关节MRI表现与血清MMP-3、TNF-α水平的关系,一起为临床诊断和治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料选取2016年6月至2019年6月我院收治60例AS患者作为研究对象,并选取同期于我院进行体检的60例健康者作为对照组,观察组:男36例,女24例,年龄21~59岁,平均年龄(30.53±4.27)岁;病程4个月~7年,平均病程(3.17±0.56)年。对照组:男32例,女28例,年龄20~60岁,平均年龄(32.16±4.33)岁。两组一般资料比较无显著差异(P>0.05),有可比性。
纳入标准:经血清学检验和影像学确诊;年龄20~60岁;知情同意。排除标准:脊柱骨折、椎管病变者及合并心、肺等器官严重衰竭者。
1.2 研究方法MRI检查:采用GE Signal 1.5T磁共振扫描仪,脊柱线圈。患者取仰卧位,常规扫描采取斜冠状位和轴位扫描,扫描参数:斜冠状位自旋回波序列:重复时间/回波时间(TR/TE)=410ms/12ms,视野(FOV)=38.0cm,层厚5.0mm,层间距1.0mm;斜冠状位快速自旋回波序列:TR/TE=3000ms/87.5ms,FOV=38.0cm,层厚5.0mm,层间距1.0mm;斜冠状位反转恢复脉冲序列:TR/TE=3000ms/37.5ms,FOV=38.0cm,层厚5.0mm,层间距1.0mm。轴位短时反转恢复序列:TR/TE=410ms/37.5ms,FOV=38.0cm,层厚6.0mm,层间距2.0mm。
MRI评价标准采用加拿大脊柱关节炎研究协会制定的SPARCC评分法进行评估[8]:累及范围计分:将每层面的骶髂关节分为4个象限,每象限内若无高信号骨髓水肿则为0分,有高信号骨髓水肿则为1分,共计6个层面,0~48分,分值越高说明累及范围越严重;水肿强度计分:每层骶髂关节病灶信号强度≥髂前静脉信号强度为1分,共计6个层面,0~12分,分值越高水肿强度越严重;水肿深度计分:每层面水肿病灶深度>1cm,共计6个层面,0~12分,分值越高水肿越深;总评分为0~72分,分值越高病情越重(图1~图4)。

图1 轴位T1平扫显示双侧骶髂关节面不规则、信号不均匀。图2 冠状位T2压脂可见骶髂关节面下骨质水肿,以左侧显著。图3 增强T1轴位显示双侧骶髂关节强化。图4 增强冠状位T1压脂显示左侧骶髂关节局部明显强化。
血清基质金属蛋白酶-3(MMP-3)、肿瘤坏死因子-α(TNF-α)水平检测:清晨空腹抽取静脉血5mL,离心20min,取血浆于-70℃冻存备查,采用双抗体夹心酶联免疫吸附测定法(ELISA)检测(福建迈特生物工程有限公司)MMP-3、TNF-α水平。
1.3 统计学方法选用统计学软件SPSS 20.0对实验数据分析和处理,计量资料(±s)表示,行t检验和Pearson相关系数进行相关性分析,以P<0.05为差异显著。
2 结 果
2.1 两组骶髂关节MRI表现比较观察组累及范围计分、水肿强度计分、水肿深度计分及总评分均显著高于对照组(P<0.05),见表1。
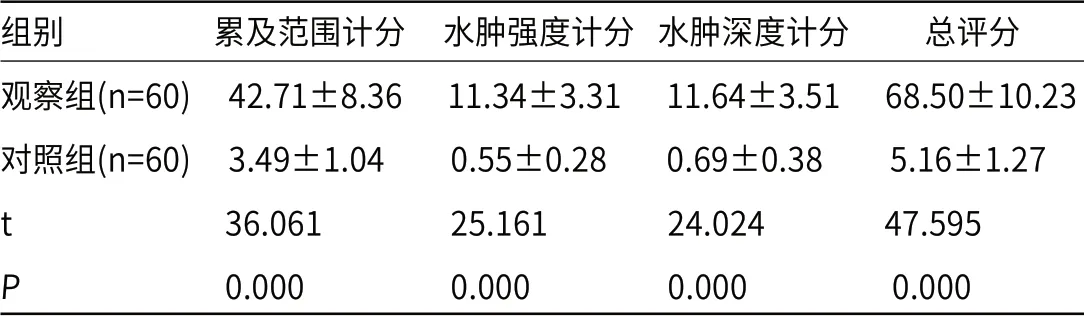
表1 两组骶髂关节MRI表现比较(分)
2.2 两组血清MMP-3、TNF-α水平比较观察组血清MMP-3、TNF-α水平均显著高于对照组(P<0.05),见表2。
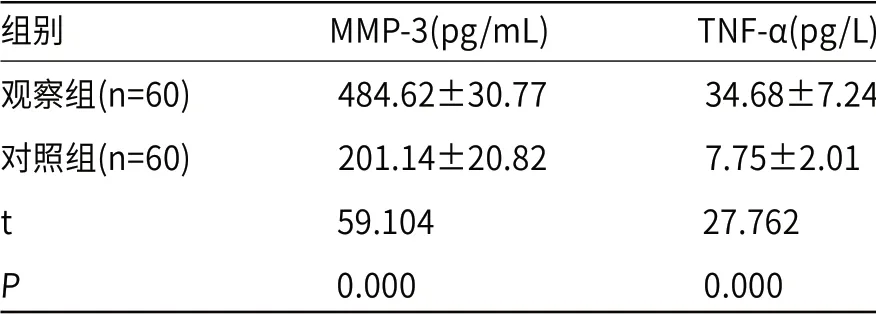
表2 两组血清MMP-3、TNF-α水平比较
2.3 骶髂关节MRI表现与血清MMP-3、TNF-α水平相关性Pearson相关性分析显示,累及范围计分、水肿强度计分、水肿深度计分与血清MMP-3、TNF-α水平呈正相关性(P<0.05),见表3。

表3 骶髂关节MRI表现与血清MMP-3、TNF-α水平相关性
3 讨 论
AS是慢性风湿性炎症疾病,以骶髂关节和脊柱最为常见。近年来,AS发病率呈上升趋势,据相关数据显示,我国患病率约为0.26%[9]。主要侵犯骶髂关节、椎间小关节及肋间关节,可破坏关节面软骨,导致关节下骨髓水肿进而骨质硬化,进而出现关节粘连、纤维化及骨化,故早期诊断、治疗至关重要[10]。
MRI具有无创伤和多平面成像的优势,可观察关节滑膜软骨形态和异常改变。而SPARCC评分法是国际公认的评估骨髓水肿程度指标[11]。本研究结果显示,观察组累及范围计分、水肿强度计分、水肿深度计分及总评分均显著高于对照组,考虑其原因为由于AS患者骶髂关节滑膜细胞层增厚和炎性细胞等浸入骨质,从而导致骨髓水肿。近年来,有报道显示MMPs参与关节软骨和骨组织降解和破坏。同时国外研究显示,MMPs可降解软解和软骨中的胶原和蛋白多糖[12]。由此说明,MMPs是导致关节损伤的因素,其介导的机制降解可破坏关节和软骨,且还与炎性因子形成和血管周围基质降解有关。其中MMP-3是其主要作用的MMPs之一,由成纤维、滑膜及软骨细胞分泌,可降解软骨和骨基质,从而调节骨质破坏,并促进骨吸收和转换[13]。炎症在AS发生发展中具有重要作用,其中TNF-α是一种多效应细胞因子,由单核巨噬细胞刺激下产生的炎性因子,可促使纤维蛋白溶解酶原转变为纤维蛋白溶酶,引起软骨吸收降解破坏,进而加快关节炎症损伤,并能够反映体内单核巨噬细胞的激活状态,血管内皮细胞经TNF-α刺激产致使其通透性增加,从而加重组织炎症,对早期诊断具有指导意义[14]。本研究结果显示,观察组血清MMP-3、TNF-α水平均显著高于对照组,与包杭生等[15]研究结果一致,说明血清MMP-3、TNF-α在AS发病机制中具有非常重要的作用。且Pearson相关性分析显示,累及范围计分、水肿强度计分、水肿深度计分与血清MMP-3、TNF-α水平呈正相关性,与杜明珊等[16]研究结果相符,提示MRI可对骶髂关节炎进行诊断,且血清MMP-3、TNF-α水平可作为评价AS骶髂关节炎参考指标。
综上所述,AS骶髂关节MRI表现与血清MMP-3、TNF-α水平呈正相关,MRI检查和血清MMP-3、TNF-α水平在诊断AS骶髂关节炎中具有重要价值,值得临床推广应用。
