赤峰市“新农合”医保政策调整前后对血液透析患者生存质量的影响因素及分析
2022-02-19赵晓毅孟祥娟郑曼舒金丽新曹俊娟叶素华刘振田乌兰孙丽华管景艳赵义伊凤城金向梅
赵晓毅 孟祥娟 郑曼舒 金丽新 曹俊娟 叶素华 刘振田 乌兰 孙丽华 管景艳 赵义 伊凤城 金向梅
摘 要:目的:收集赤峰市2007年1月至2019年1月透析患者资料,分析影响血透患者透析充分性和生活质量的相关因素,提高其生存质量。方法:收集赤峰市二级医院以上的透析患者资料,根据其支付方式及医保政策实施执行为点分为“新农合”、职工医保组、政策前后组,对比分析透析充分性和医保报销比例的关系。结果:(1)政策后“新农合”患者占比增加。(2)“新农合”患者在政策后血红蛋白Hb、人血白蛋白AlB、透析充分性KT/V、甲状旁腺激素PTH等明显改善。(3)政策后“新农合”患者因并发症住院的人数及死亡比例下降。(4)“新农合”组政策后自付占比下降。结论:“新农合”血透患者在医保政策调整后,报销比例提高,透析充分性改善,提高了生存质量。
关键词:血液透析;新农合;医保政策
中图分类号:R459 文献标识码:A 文章编号:1673-260X(2022)01-0049-06
1 回顾性研究的内容、方法与数据结果
1.1 资料来源和收集方法
收集赤峰市27家开设血液透析的医院,从2007年1月—2019年1月在院透析患者的信息。入选标准:(1)年龄18-75岁。(2)肾小球滤过率(eGFR)<15mL/(min·1.73m2)。(3)规律透析满1年。排除标准:(1)在2014年以前死亡或接受肾脏移植。(2)不在赤峰市医疗机构继续透析。(3)规律透析不足1年。资料收集方法:从病例信息化系统筛选符合条件的患者病例,进行走访调查和专家访谈索取治疗病例等资料。
1.2 数据构成和处理
数据构成包括社会学数据,患者的年龄、性别、家庭人均月收入、医保类型、所在医院、报销比例;医院情况包括医院层级、血液透析人数、透析死亡情况等;血透经济负担数据分别以检验费及营养费、交通费为指标。采用Excel进行数据录入,用SAS统计软件进行统计分析。计量资料采用x±s表示,计量资料比较采用单因素方差分析及t检验,计数资料比较采用?字2检验。P<0.05表示具有统计学意义。
1.3 分析方法
数据分析采用比较检验法。根据医疗费用支付方式,分为原“新农合”组、职工医保组。再以2013年1月1日为界,分为政策调整前组、政策调整后组。通过原“新农合”组与职工医保组,政策调整前后组相关指标比较。
2 数据结果
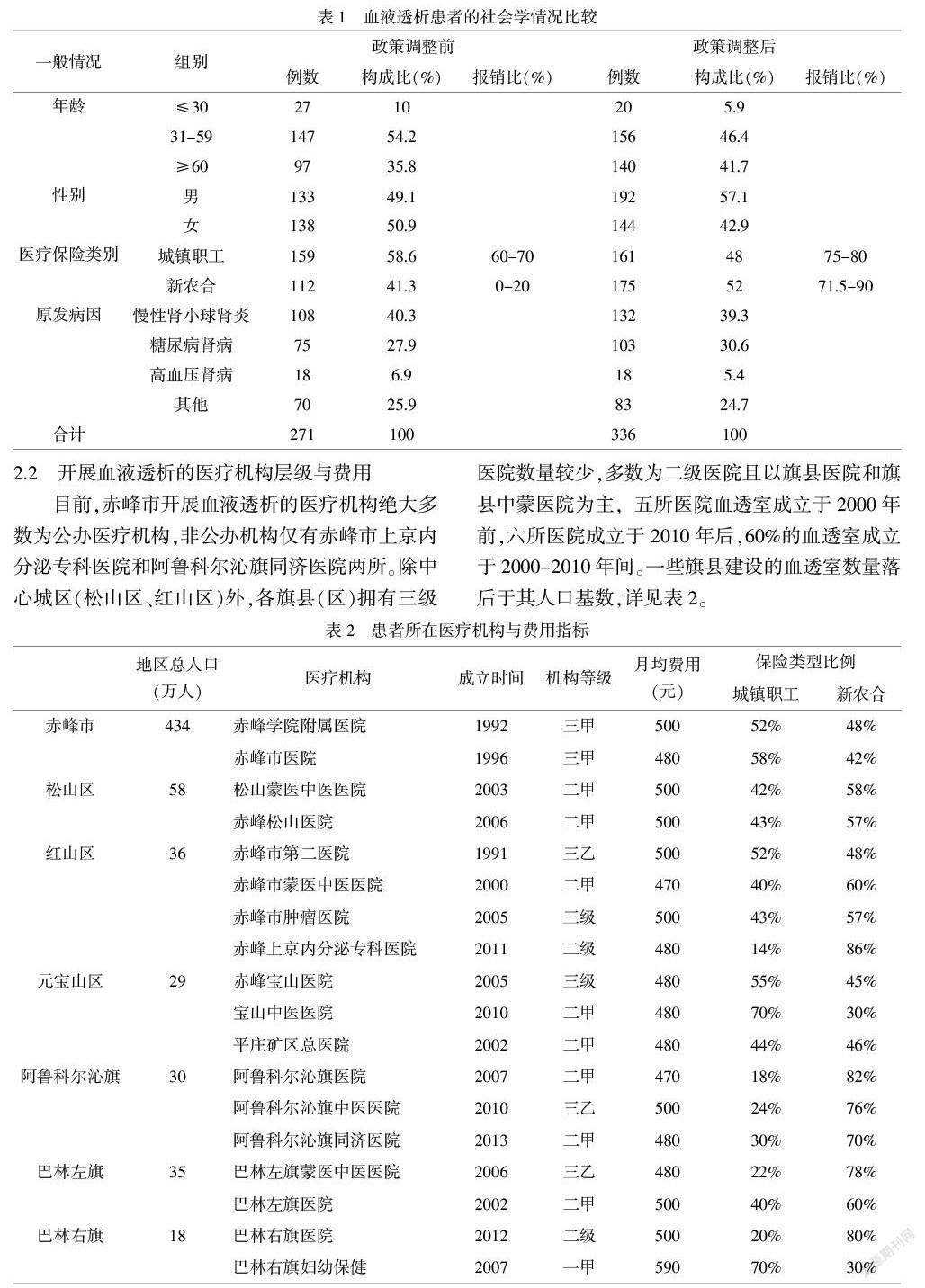
2.1 血液透析患者的社会学情况
经过筛选后,赤峰市27家医院的607名血液透析患者,分为医保政策调整前组271名,政策调整后组336名。患者年龄31-59岁,政策调整前组和政策调整后组病例分别占54.2%和46.4%。在性别构成中,男性略高于女性,政策调整前、后组中男性各占比49.1%和57.1%。按其医疗报销类型划分,政策调整前城镇职工占比最高达58.6%,原“新農合”41.3%,且报销占比城镇职工报销比例达60%~70%,原“新农合”报销仅20%;政策后城镇职工和原“新农合”占比为48%和52%,原“新农合”患者增长迅速,报销占比升到71.5%到90%。详见表1。
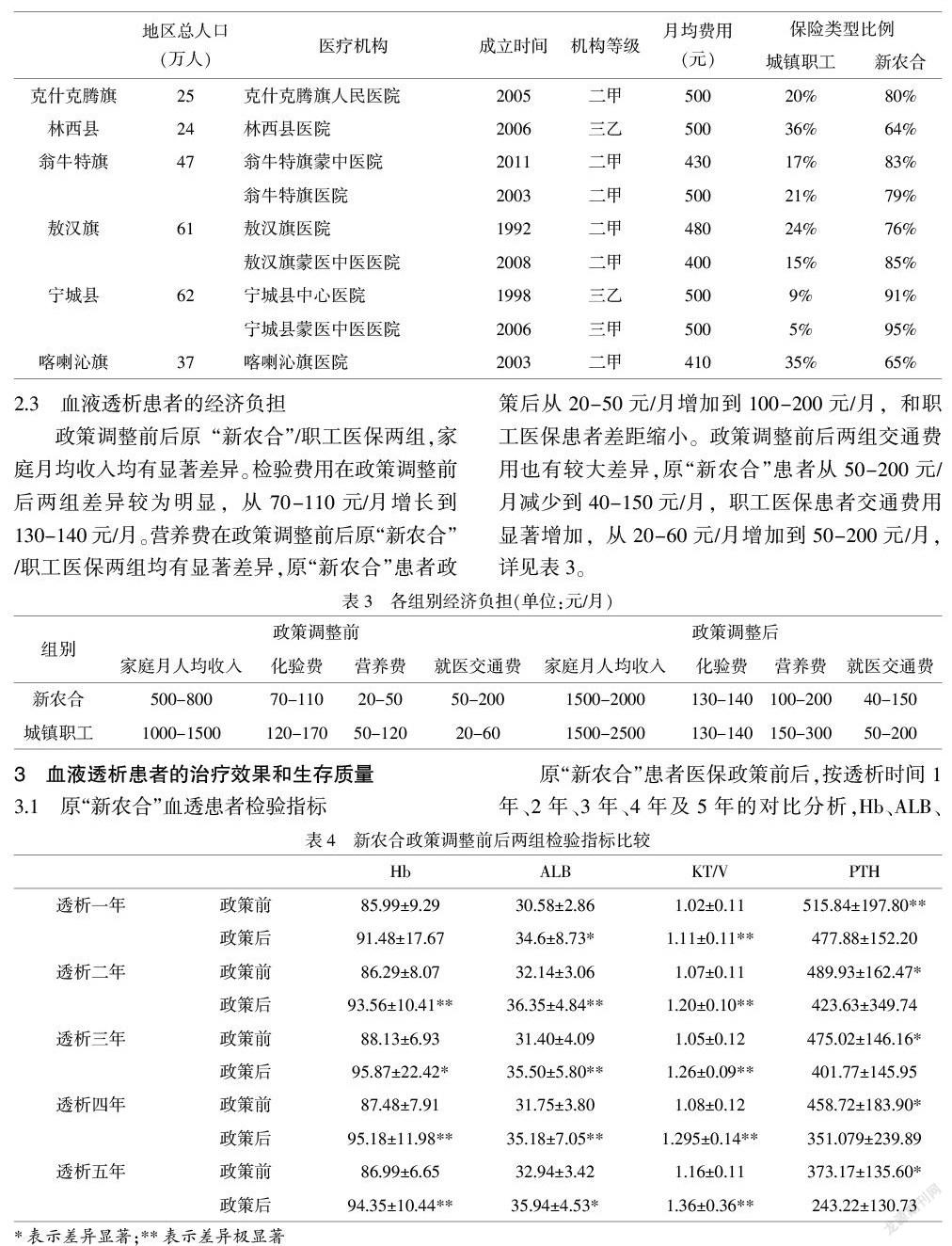
2.2 开展血液透析的医疗机构层级与费用
目前,赤峰市开展血液透析的医疗机构绝大多数为公办医疗机构,非公办机构仅有赤峰市上京内分泌专科医院和阿鲁科尔沁旗同济医院两所。除中心城区(松山区、红山区)外,各旗县(区)拥有三级医院数量较少,多数为二级医院且以旗县医院和旗县中蒙医院为主,五所医院血透室成立于2000年前,六所医院成立于2010年后,60%的血透室成立于2000-2010年间。一些旗县建设的血透室数量落后于其人口基数,详见表2。
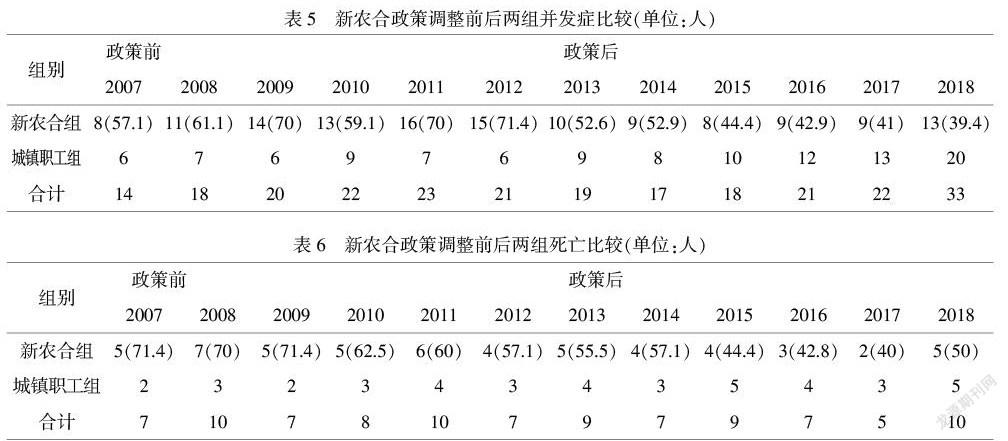
2.3 血液透析患者的经济负担
政策调整前后原“新农合”/职工医保两组,家庭月均收入均有显著差异。检验费用在政策调整前后两组差异较为明显,从70-110元/月增长到130-140元/月。营养费在政策调整前后原“新农合”/职工医保两组均有显著差异,原“新农合”患者政策后从20-50元/月增加到100-200元/月,和职工医保患者差距缩小。政策调整前后两组交通费用也有较大差异,原“新农合”患者从50-200元/月减少到40-150元/月,职工医保患者交通费用显著增加,从20-60元/月增加到50-200元/月,详见表3。
3 血液透析患者的治疗效果和生存质量
3.1 原“新农合”血透患者检验指标
原“新农合”患者医保政策前后,按透析时间1年、2年、3年、4年及5年的对比分析,Hb、ALB、KT/V、PTH在两组间有显著性差异,详见表4。
3.2 并发症及死亡情况
政策调整前后两组的并发症有显著差异,政策调整前原“新农合”患者并发症数平均为64.78%,调整后为45.5%。政策调整前后两组的死亡数也有显著差异,原“新农合”患者死亡率从政策调整前的65.4%,降为调整后的48.3%。详见表5、表6。
4 讨论
血液透析是终末期肾病最主要的替代治疗方法。赤峰市属于边远地区,经济欠发达,血透即使有医保报销,但患者自行担负的各项费用仍不容忽视。2013年国家新的医保政策出台,提高了血透患者的医疗报销比例,患者的透析充分性和生存质量有了大幅度的提高。本研究分析了赤峰地区“新农合”血透患者透析充分性和生活质量的相关因素,旨在探讨医保政策对治疗效果的影响程度,并提出针对性、可操作的政策建议。
通过研究发现,医保政策调整前后原“新农合”/职工医保两组间,在家庭收入、治疗费用、治疗效果、并发症和死亡率等指标均有显著差异,造成这些差异的原因主要有以下方面。
4.1 经济情况
由数据可见,各组之间年龄、性别等社会学指标无明显差异,但以31-59岁青壮年居多。这个年龄段的人群正值收入高峰期,而原“新农合”患者明显对血液透析治疗费用更加敏感。血液透析的主要费用发生在直接费用和间接费用中,透析和检验等直接费用占主体。2013年以前,原“新农合”患者透析为自费,一些患者难以接受规律性血液透析治疗,血透患者以职工人数居多。少量维持透析的“新农合”患者,极少定期进行化验评估,只能进行“盲透”,在允许透析器复用的条件下,透析器复用多达30次,直至透析器彻底堵塞才丢弃,因此治疗效果不理想。2013年医保政策调整后,“新农合”透析患者的透析治疗纳入医保报销范围,且报销比例提高,费用大幅度降低,能够透析的患者增加。新农合患者的透析充分性、营养状况、并发症发生率和职工医保患者差距缩小。但是,血透患者的检验和药物报销比例仅40%,报销限制多,检验仅报销血常规、肾功肝功、甲状旁腺激素化验等,且三个月报销一次。药物报销仅四种药物,透析本身的药物就有四种,如果患者同时有相关疾病,降压、降脂、抗凝、磷结合剂等药物就要自费,少有使用目录外药物,在一定程度上影响整体的治疗效果。
4.2 生活水平和交通情况
原“新农合”患者家庭收入和营养费均有所提高,家庭收入从500元左右到目前1500元左右,涨了近3倍,营养费用也从20-30元升高到100-200元,而透析相关并发症住院的比例下降,由57.1%降至39.45%。尤其是死亡病例,原“新农合”患者也有下降,这些说明近年来“新农合”患者的生活水平有提高,因此在患病期间的日常维护等方面有余力。对于“新农合”血透患者,新政策由自费调整为比例报销,对治疗效果和生活质量有改善。但每周3次往返医院进行血液透析,对“新农合”患者特别是偏远地区的“新农合”患者明显不利,虽交通费用由50-200元降低到40-150元,但我市地域广大通勤路程较长,血液透析往返花费很多时间。因此“新农合”患者透析不规律,随着透析时间的延长,相关并发症如心脑血管和肾性骨病发生率较高,这就需要增加透析模式如高通透析、血液透析滤过等,还有要通过化验检查及相关的药物治疗,才能解决并发症的诊治问题。在回访中,我们发现很多偏远农村牧区患者,为了维持血液透析延长生命,不得不放弃自己的农林牧场,举家搬迁至医院附近,这样做使得家庭远离原收入来源,反而会影响其生活质量。
4.3 医保报销比例和项目
从调查的数据发现,2013年原“新农合”医保政策颁布落实后新农合患者报销比例逐年上升,从自费或报销20%增加到71.5%,最高报销额达90%。目前三级医院报销金额标准提高到每月5150元,基本能满足每周2次低通透析和基本的检验费用(检验包括血常规、肝肾功离子、PTH、传染病四项等)、基本的药物费用(如盐水、肝素、促红素等)。血液透析纳入“新农合”且报销额度提高,改变了新农合患者的就医习惯,更多患者接受透析治疗,原“新农合”患者占总透析人数的比例逐年提高,从41.3%增长到52%。但随着透析时间增加,透析相关并发症逐渐出现,现有报销额度就不能满足治疗需求,要增加透析频率改变透析模式,如原来的低通透析调整为高通透析、血液透析滤过和血液灌流等才能满足临床治疗需求,“新农合”患者自费比例相应提高,他们的透析负担也相应加大。
4.4 医疗资源分布和利用情况
目前全市三级医院血透室已近饱和,二级以下医院尤其是旗县医院的血透室使用率低。赤峰市共计有血透室27所,中心城区有血透室8所,占比29.6%,透析人数占42.3%,其中“新农合”患者占比31%;旗县医院血透室19所,占比70.4%,透析人数占比57.7%,原“新农合”患者平均占比达69%,“新农合”患者在旗县血透室治疗的人数远高于中心城区的三级医院的人数。这说明,一方面慢性肾衰的病人多来自偏远落后、经济欠發达的地区,“新农合”医保政策的普及必将为基层广大的透析患者提供生存保障。另一方面,一些旗县的血透室建设相对于人口基数来说较为落后,部分经济有余力的患者前往三级医院集中就诊,造成血液透析资源利用不均衡,二级以下医院血液透析室存在血透设备不足、医护人员短缺、管理不规范、相关诊疗技术如检验和治疗项目等不能开展。一些“新农合”患者对相关检验治疗手段理解不到位,拒绝接受化验和影像学检查,不能及时发现并发症,影响了患者的生存质量。
5 完善新农合血液透析保障措施的建议
本文研究发现,原“新农合”医保调整了血液透析的报销比例,使患者的自付费用大幅度降低,使透析患者的透析充分性得到明显提高,治疗效果显著改善。因此,应该进一步贯彻“健康中国”战略,在医保资金能够承受的范围内,围绕经济、便捷做文章,采取适度、灵活、立体的措施,进一步提升患者的生存质量。
5.1 提高公共医疗服务保障水平
建议对血液透析单一病种扩大城乡居民医保药品目录范围,延长审批周期、简化报销程序。适度提高门诊血液透析的报销比例和年度支付限额,所有血透参保人员在指定医疗机构中发生的统筹范围内的费用个人承担15%,基金承担85%。将城乡居民医保、大病保险、医疗救助、企业补充保险的四重保障有效衔接,使个人负担不超过总费用的10%,并实行一站式服务结算。探索透析单病种结算方式,在不超过定额的前提下,用共享剩余资金购买灌流器、血滤器等血液透析必需品,进行高通透析、血液灌流和血液透析滤过等血液净化的多种模式的选择,提高透析充分性,减少透析相关并发症的发生,减轻患者负担。
5.2 建立长效救助兜底机制
建立困难群众透析费用的政府兜底机制,探索建设因病致贫返贫群众专项救助基金。把医疗困难救助前置,防止因病致贫、因病返贫。采取精细化、一对一的帮扶方式,按照整合利用、集中使用的原则,将民政、“新农合”医保、福利金、社会捐助等多渠道资金整合,财政预算每年安排一部分投入,在现有医疗救助基础上对个人负担的医疗自付部分进行兜底补偿。对旗县(区)政府认定的农牧区贫困的透析“新农合”患者,给予建档立卡实行倾斜政策,在基本医保、大病保险、医疗救助等按规定支付后,剩余个人负担10%部分,个人支付部分由财政补助,最高可达到“零自付”。
5.3 试点开展非公办血液透析中心的规范化管理工作
《血液透析中心基本标准(试行)》规定,血液透析中心10公里范围内有具备急性并发症救治能力的二级及以上综合医院,并与其签订血液透析急性并发症患者救治的医疗服务协议就可设立。完善医疗服务体系,整合分散的医疗资源,鼓励非公办医疗机构开展血液透析。建议以阿鲁科尔沁旗同济医院等非公办医院为试点,按照《标准》设置医疗质量安全管理部门或配备专职人员,依托赤峰学院附属医院等肾病治疗水平较高的三级医院建设肾脏病质量控制中心,开展质量控制并将结果定期向社会公示,对不合格机构有序退出,建立规范的管理机制。
5.4 推动优质医疗资源向基层下沉
旗县(区)二级以下医院是血液透析患者的治疗单位,其血透室建设管理影响患者生存质量,要加大基层医院血液透析的建设力度,提高硬件设施水平、增加医护技工作人员配置、推行血透专科护士的培训、考核和使用管理机制、提高福利待遇等。探索以二级医院为主体,建立血液透析患者的健康档案,按照“一人一方案、一人一团队”推进精准治疗。大力改善农村基层医疗卫生条件,提升乡镇苏木(街道)卫生院对肾脏疾病的诊疗水平和服务质量。探索利用血肌酐试纸、PTH试纸等简易方法,研发慢性肾衰并发症快速检测包,提高乡镇苏木(街道)卫生院对并发症的诊断率,尽早将患者向三级医院转诊治疗。
5.5 推进“互联网+”医疗服务
推动二级以上医院基于现有医院信息化系统,或引进“互联网医院”等信息化诊疗平台,研發探索健康管理功能,如我区正在开展的“电子健康码系统”等,将血液透析前后的生命体征、透析数据、检验检查报告整合为健康“小管家”;开放医生护士在岗排班信息,增加医患互动版块,方便患者随时查询,让“数据多跑路、患者不出门”,省去多余路程的不便。推动地区各医院间信息系统联网,血液透析质控中心可以查阅全部患者透析数据,统计分析指标充分性,进行网上质控,开展治疗评估,可远程指导二级以下医院调整透析参数,并方便转诊治疗。
5.6 探索中西医结合治疗方式
借鉴先进地区治疗经验,开展腹膜透析和血液透析相结合的“一体化”治疗,采用中西医结合治疗肾脏病,延缓慢性肾衰的发生。开展对血液透析相关低血压等并发症进行中西医结合治疗的临床试验,推广中西医结合的情志护理、中医按摩、生活护理等方式,同时配合西医皮肤护理、环境护理、病情护理等干预措施,降低患者负面情绪,提高患者满意度。
5.7 广泛开展肾脏病健康宣教
赤峰市是内蒙古自治区人口大市,潜在肾脏病患者基数较大。新农合患者健康意识差,对疾病不够重视、认识不足,住院治疗时病情较重,大多数预后差,因此应加大健康宣教力度,提高农村居民的卫生保健意识,让广大群众认识、了解肾脏病;加强群众性体育锻炼,增强预防疾病能力;改变不良生活习惯和嗜好,减少肾脏病发生率。另外重点对肾脏病患者和家属在透析前、中、后进行追踪宣教,针对透析患者的常见心理反应,有针对性地开展心理疏导,减少焦虑、恐惧、悲观,提高其长期生存率。
5.8 加大社会支持力度
增加维持性血液透析患者的社会支持力度,整合社会资源,为包括血液透析在内的危重慢性病患者搭建租住平台、就业平台,优先满足因病致贫返贫家庭的人员进城就业,对吸纳因病致贫返贫家庭就业的企业实行税费减免、贷款贴息、资金补偿等激励措施。制定鼓励透析患者创业扶持政策,用开设低息免息贷款、提供启动资金等方式,帮助进城维持治疗的透析患者进行个体创业。
参考文献:
〔1〕张路霞,王海燕.中国慢性肾脏病的现状及挑战——来自中国慢性肾脏病流行病学调查的启示[J].中华内科杂志,2012,51(07):497—498.
〔2〕徐冷楠.单中心20年间维持性血液透析患者首次透析原因分析.中国血液净化,2017,3(16):162.
〔3〕2014年中国慢性肾脏病患病率分析及血液透析市场前景展望[EB/OL].产业信息网.
