改良营养路径管理对缺血性脑卒中吞咽困难患者的营养指标及洼田饮水试验分级的影响
2022-02-16陈维艳
蒋 珠 陈维艳 陈 嘉 沈 芸
江苏省无锡市人民医院神经内科,江苏无锡 214000
吞咽困难受吞咽皮质中枢、延髓吞咽中枢等病灶影响,患者继发进食费力、进食量减少、进食时间延长等问题,导致营养不良[1]。脑卒中患者营养不良会导致咀嚼肌力下降,进一步加剧吞咽障碍[2]。脑卒中后吞咽困难由于缺乏特异性治疗方案,多以直接或间接摄食训练来实现康复目标[3]。营养管理是吞咽困难患者改善机体营养的基础方式,现有的营养管理缺乏有效评估与干预路径[4-5]。为此,江苏省无锡市人民医院(以下简称“我院”)神经内科为进一步规范脑卒中吞咽困难护理,制订改良营养路径管理方案,并对营养指标及洼田饮水试验分级加以观察。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年4 月就诊我院的脑卒中吞咽困难患者198 例,根据随机数字表法将患者分为对照组和观察组,各99 例。本研究经我院医学伦理委员会审议并通过(2018c005),纳入患者对本研究知情同意并签署知情同意书。纳入标准:①经临床症状、影像学检查符合《中国急性缺血性脑卒中诊治指南(2014 年)》[6]中病因分型为大动脉粥样硬化型、小动脉闭塞型急性缺血性脑卒中相关诊断标准;②洼田饮水试验≥2 级;③意识及认知功能正常;④年龄40~75 岁。排除标准:①入院72 h 内出现严重意识障碍;②仅能采用肠外营养干预;③住院时间≤1 周。对照组男60 例,女39 例;年龄40~75 岁,平均(68.75±5.93)岁;卒中病程5~30 d,平均(14.33±4.56)d;洼田饮水试验分级为2 级30 例,3 级25 例,4 级20 例、5 级24 例;观察组男59 例,女40 例;年龄40~75 岁,平均(68.83±5.99)岁;卒中病程5~30 d,平均(14.25±4.72)d;洼田饮水试验分级为2 级29 例,3 级26 例,4 级20 例,5 级24 例。两组性别,年龄,病程、洼田饮水试验分级比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 护理方法
1.2.1 对照组
采用常规营养管理,洼田饮水试验分级2 级者,给予常规饮食指导,告知患者及家属食物黏度评价方式,对进食体位加以规范,指导患者控制进食速度规范进食体位、控制进食速度及进食方法,经口进食每次量与食物黏度不进行明确规定;当洼田饮水试验分级≥3 级者采用管饲饮食,护理方法依据《成人经鼻管喂养临床实践指南》[7]方法进行。
1.2.2 观察组
本研究将改良营养路径管理,分为容积黏度吞咽试验(volume-viscosity swallow test,V-VST)评估路径、营养管理路径两个方面。
1.2.2.1 评估路径 分为评估准备、V-VST[8]评估、评估结果分类。①评估准备:评估前10 min,准备5、10、20 ml量勺各1 个;制备“滴落”浓稠类食物,将6.4 g 增稠剂(雀巢顺凝宝)与140 ml 温开水(55℃)混匀后充分搅拌,将黏度设定为51~350 mPa·s,慢慢倒出,以液体能够以滴落状态为宜;制备布丁状食物,将12.8 g增稠剂缓慢与140 ml 温开水(55℃)充分搅拌均匀,黏度需>1 750 mPa·s,以食物倒出时,以团块状落下为宜,并准备温开水(55℃)35 ml。②V-VST 评估:护理人员指导患者取坐位,将床头上抬30°,取健侧卧位,依次将5、10、20 ml“滴落”浓稠类食物,一旦发现吞咽过程中存在分次吞咽、无法完全闭合唇部、吞咽中食物残留口咽部、咳嗽、声音嘶哑、血氧饱和度下降5%等影响有效性及安全性情况,及时终止试验。当上一步骤患者能够顺利完成时,护理人员再次将浓稠类食物更换为同体积的水,如能够安全吞咽,将浓稠类食物改为同体积布丁状食物吞咽,收集吞咽过程安全性及有效性受损情况,如仍然能安全吞咽,则终止V-VST 试验。质量控制由两名护理人员共同完成,一名护理人员负责试验操作,另外一名护理人员负责督促、辅助完成V-VST 试验并记录。③V-VST 结果分类:护理人员利用V-VST 评估表单,准确记录吞咽障碍安全性、有效性指标受损程度。其中安全性指标指存在咳嗽、声音嘶哑、血氧饱和度下降5%;有效性指标,分次吞咽、无法完全闭合唇部、吞咽中食物残留在口咽部。并记录患者完成食物具体等级(滴落浓稠类食物、温开水、布丁状食物)及最大食物体积量(5、10、20 ml)。
1.2.2.2 营养管理路径 指导患者用长柄小勺将适宜食物送入舌中后部,进食过程中速度保持缓慢,于食物完全咽下后再取另一口,确保进食完成后无残留食物。依据V-VST 试验有效性及安全性受损容积情况,将患者分为安全性且有效性受损患者、仅存在安全性受损患者、仅存在有效性受损患者。干预开始后V-VST 试验1 次/d,连续1 周,当受损容积进一步加大,需改为管饲喂养。直至吞咽安全及有效性好转(受损容积≥10 ml),继续以目标喂养量60%为营养管理方案。V-VST 试验频次改为1 次/周至出院时止。①安全性且有效性受损患者,若受损容积<10 ml,将经口进食的目标喂养量设定为104.6~146.4 kJ/(kg·d)的60%,采用软烂容易吸收的米糊(米粉∶水=1∶1.2)、土豆泥(无固体)、苹果泥、鲫鱼泥、蒸水蛋(嫩)、酸奶、豆腐泥各50 g 混匀制备膳食;②仅存在安全性受损患者,喂养时,以安全性为原则,采用能确保安全性的最大容量作为喂养量,如患者在10 ml 糖浆状食物下未见安全性受损指征,可选择予以软米饭(米∶水=1∶3)、土豆丁(1.5 cm)、苹果丁(1.5 cm)、炒鸡蛋(加水)、豆腐丁(1.5 cm)各50 g 混匀制备;③仅存在有效性受损患者,以吞咽时最低有效性为原则,利用稠度最低、容量最大的食物,当患者对某类型食物产生有效性受损,需降低该食物稠度,用蒸水蛋(老)、豆腐小丁(0.5 cm)各50 g 混匀制备。由2 名护理人员共同完成营养干预过程,记录进食过程中饮食方案食用量。
1.3 观察指标
1.3.1 营养状态
采集患者护理前、护理2 个月时血红蛋白(hemoglobin,Hb)、前白蛋白(prealbumin,PA)、白蛋白(albumin,Alb)水平进行监测,均采用罗氏P800 全自动生化分析仪及配套试剂测定。
1.3.2 吞咽功能
采集护理前、护理2 个月时用洼田饮水试验[9]对吞咽功能进行评价,指导患者端坐,准备30 ml 温开水,由护理人员观察饮水所需时间和饮水过程呛咳情况。1 级,可顺利将水1 次咽下;2 级需2 次将水咽下且无呛咳;3 级存在呛咳但可1 次咽下;4 级2 次咽下且存在呛咳;5 级频繁呛咳且无法全部咽下,分级越高吞咽困难程度越大。
1.4 统计学方法
采用SPSS 24.0 对所得数据进行统计学分析,符合正态性计量资料采用均数±标准差()表示,组间比较采用t 检验,组内配对样本采用配对t 检验;计数资料采用例数和百分率表示,组间比较采用χ2检验,等级资料组间比较采用独立样本Wilcoxon(Mann-Whitney)检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组干预前后营养指标变化情况比较
护理前,两组Hb、PA、Alb 水平比较,差异无统计学意义(P>0.05);护理后,对照组Hb、Alb 水平均高于护理前,观察组Hb、PA、Alb 水平高于护理前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组干预前后营养指标变化情况比较()
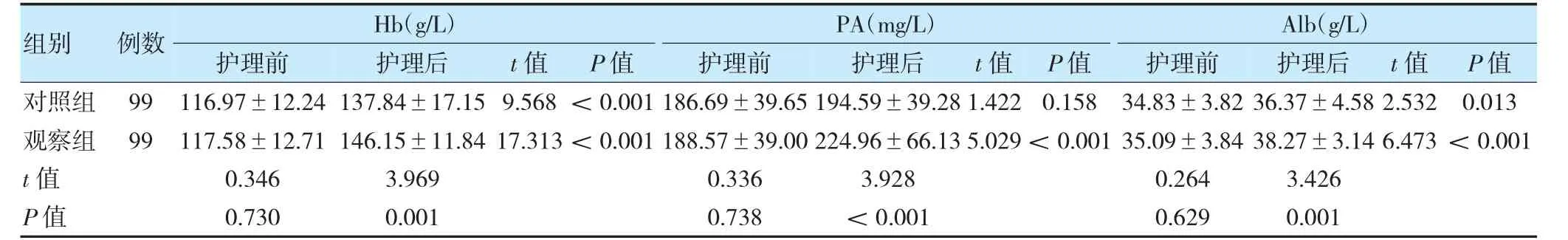
表1 两组干预前后营养指标变化情况比较()
注Hb:血红蛋白;PA:前白蛋白;Alb:白蛋白
2.2 两组护理前后吞咽功能变化情况比较
护理前,两组洼田饮水试验分级比较,差异无统计学意义(P>0.05);护理后,两组洼田饮水试验分级优于护理前,且观察组优于对照组(P<0.05)。见表2。
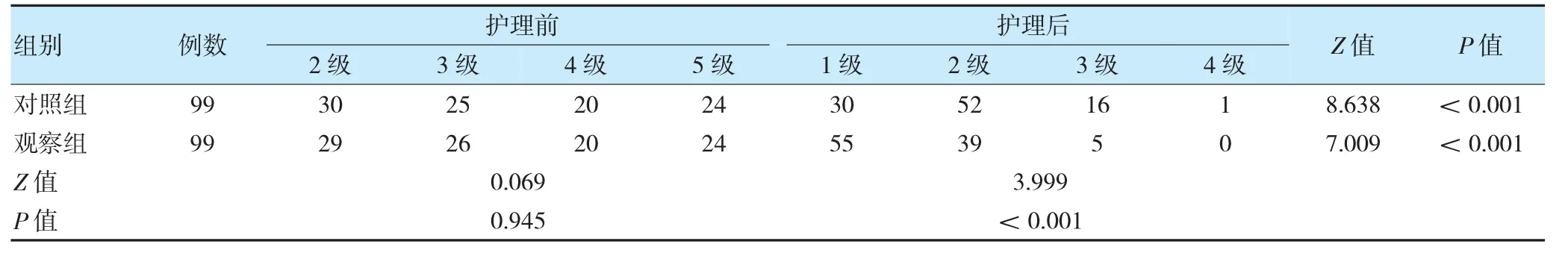
表2 两组护理前后吞咽功能变化情况比较(例)
3 讨论
吞咽活动需要舌骨喉复合体运动配合,口腔底部肌肉牵引效应,使得舌骨及咽喉上抬并前移,开放食管上括约肌,上抬并前移会促使会厌折返,继而封闭喉口,完成吞咽动作[10-12]。脑卒中会继发口腔、食管动作功能受损,出现吞咽障碍[13]。吞咽皮质中枢损伤、皮质下行纤维损伤、延髓吞咽中枢损伤、椎体外系损伤均会出现吞咽障碍[14]。
吞咽障碍评估多以洼田饮水试验为主[15],但洼田饮水试验特异性低,部分可耐受正常喂养者被动进行管饲喂养,增加患者不适症状[16]。V-VST 试验能够对吞咽功能,尤其是对不同黏度、不同容积液体耐受程度进行精确评估,促进量化黏度及量化准确性提升[17]。为减轻脑卒中吞咽过程食物容积、食物黏度选择不当导致呛咳、气促等症状提供评估支持[18]。因此,本研究引入V-VST[19]作为评估工具,制订营养路径化管理方案。
本研究显示,改良营养路径管理对Hb、PA、Alb改善更快。进行V-VST 评估,能够促进经洼田饮水试验后被错分至较高等级患者调整为更为精准的经口营养补充方案,避免错失经口补充营养时机,胃肠功能恢复更快。提供更为精准且能够耐受的最大膳食营养进食量,促进胃肠道吸收。米粉中富含维生素、蛋白质、淀粉、脂肪成分[19];土豆富含碳水化合物、植物蛋白和膳食纤维。苹果是补中益气、生津开胃食材[20];鲫鱼具有补中生气,适用于补虚、除赢、温胃进食[21];鸡蛋有助于改善机体营养状态[22];酸奶、豆腐作为脑卒中调理肠胃常用方法,含丰富蛋白质[23-24]。将上述食材作为营养路径管理的饮食处方,有助于改善患者胃肠吸收功能,营养指标得以提升。观察组洼田饮水分级改善更为显著(P<0.05)。在护理过程中,增加食物黏度,能减慢食物自口腔至咽喉部速度,降低液体稀薄而增加气道不适引发误吸风险,吞咽安全性提升,从而改善吞咽功能[25]。本研究主要针对脑卒中后吞咽困难患者,具有一定局限性,并未阐明营养路径有效具体机制。
综上所述,改良营养路径管理能够改善脑卒中吞咽困难Hb、PA、Alb,降低营养不良风险及洼田饮水分级,具有一定护理借鉴价值。
