维持性血液透析患者合并糖尿病的危险因素分析及预测模型构建
2022-02-16夏福海王雪芬王国庆
夏福海 王雪芬 王国庆
1.武汉大学人民医院护理部,湖北武汉 430060;2.武汉大学人民医院血透室,湖北武汉 430060
终末期肾脏病已发展为全球公认的公共健康卫生问题,其在世界范围内一般人群患病率高达14.3%,且仍不断增高[1]。而维持性血液透析(maintenance hemodialysis,MHD)是其首选治疗措施[2]。据报道,糖尿病是造成发达国家终末期肾脏病的最主要病因[3],同时也是我国终末期肾脏病的第二大病因[4]。有研究显示,MHD 合并糖尿病的患者5 年死亡率超过70%[5]。因此,提前识别合并糖尿病的危险因素并及时做出临床干预就显得极为重要。目前尚缺乏透析合并糖尿病的危险因素分析及预测模型构建研究,故本研究旨在探究MHD 合并糖尿病的危险因素,以期为制订有效的护理干预措施提供参考。
1 对象与方法
1.1 研究对象
采用便利抽样法,于2021 年6 月至9 月选取武汉大学人民医院和武汉大学中南医院血液透析室行MHD 的患者为研究对象。为得到可靠的参数估计,样本量应为协变量个数的10~15 倍[6]。本研究拟进行10~12 个因素的logistic 回归分析,按15 倍计算总样本量227 例满足要求。糖尿病符合世界卫生组织的统一诊断标准[7]。纳入标准:①接受MHD 治疗时间≥3 个月;②年龄≥18 岁;③意识清楚,沟通良好;④知情同意并愿意参加本研究。排除标准:①合并心、脑、肺等急/危重症;②患有精神病史;③在参与本研究期间还参与其他临床试验。依据是否合并糖尿病分为MHD合并糖尿病组91 例,MHD 未合并糖尿病组136 例。本研究已获武汉大学健康学院伦理委员会批准(2020YF0067)。
1.2 调查方法
1.2.1 调查工具
1.2.1.1 一般资料①基本资料:年龄、性别、文化程度、婚姻状况、家庭人均月收入、职业状况、活动能力、医疗费用支付方式、透析龄、血管通路类型;②生理生化指标:体重指数(body mass index,BMI)、脉压差、前白蛋白、血红蛋白、肾小球滤过率、维生素B12、甲状旁腺素、β2-微球蛋白、补体、血清钙、磷、钙磷乘积、透析充分性(Kt/V)。
1.2.1.2 阿森斯失眠量表(Athens insomnia scale,AIS)该量表由Soldatos 等[8]编制,是国际公认的睡眠质量自测量表,主要用于评估个体近1 个月内的睡眠质量。量表包含8 个条目,采用Likert 4 级评分法,“没问题”至“延迟严重或没有睡觉”依次计0~3 分,总分0~24 分,得分越高表示个体睡眠质量越差,0~3 分为无睡眠障碍,4~6 分为可疑失眠,7~24 分为失眠。量表Cronbach’s α 系数为0.868。
1.2.2 问卷调查
调查在患者接受MHD 治疗期间进行。研究员通过问卷星的方式收集问卷,在首页向患者介绍研究目的、知情同意及填写方法,由患者独立或在研究员指导下完成。生理、生化指标均在透析前抽血检测,尿素氮和肌酐在透析前后检测,用于计算Kt/V。每个手机仅能作答1 次,答题时长<180 s 或选项全部一致为无效问卷。
1.3 统计学方法
采用SPSS 26.0 软件对所得数据进行统计分析。服从偏态分布的计量资料以中位数或四分位数[M(P25,P75)]表示,采用Mann-Whitney U 检验。计数资料以例数或百分比表示,采用χ2检验。采用logistic 回归分析危险因素,并计算受试者工作特征曲线(receiver operating characteristic curve,ROC)曲线下面积评估模型的准确性。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组相关指标比较
两组婚姻状况、活动能力、睡眠质量、Kt/V、前白蛋白、BMI、脉压差、维生素B12及年龄比较,差异有统计学意义(P<0.05)。见表1。

表1 两组相关指标比较
2.2 MHD 患者合并糖尿病的多因素logistic 回归分析
以是否合并糖尿病作为因变量(MHD 合并糖尿病=1,MHD 未合并糖尿病=0),将单因素分析中差异有统计学意义(P<0.05)的变量作为自变量进行logistic回归分析。自变量赋值方式:活动能力(0=不能活动、1=活动受限、2=自由活动),BMI(0=<18.5 kg/m2、1=18.5~<24.0 kg/m2;2=24.0~<28.0 kg/m2、3=≥28.0 kg/m2),Kt/V(0=<1.2、1=≥1.2),前白蛋白(0=<280 mg/L、1=280~360 mg/L、2=>360 mg/L),脉压差[0=<30 mmHg(1 mmHg=0.133 kPa)、1=30~40 mmHg、2=>40 mmHg],睡眠质量以0~3 分为参照设置哑变量,婚姻状况以已婚为参照设置哑变量。其中计数资料以原值录入,设定α剔除=0.10,α入选=0.05。结果显示,活动能力、BMI、睡眠质量、Kt/V、前白蛋白、脉压差是MHD 患者合并糖尿病的影响因素(P<0.05)。见表2。
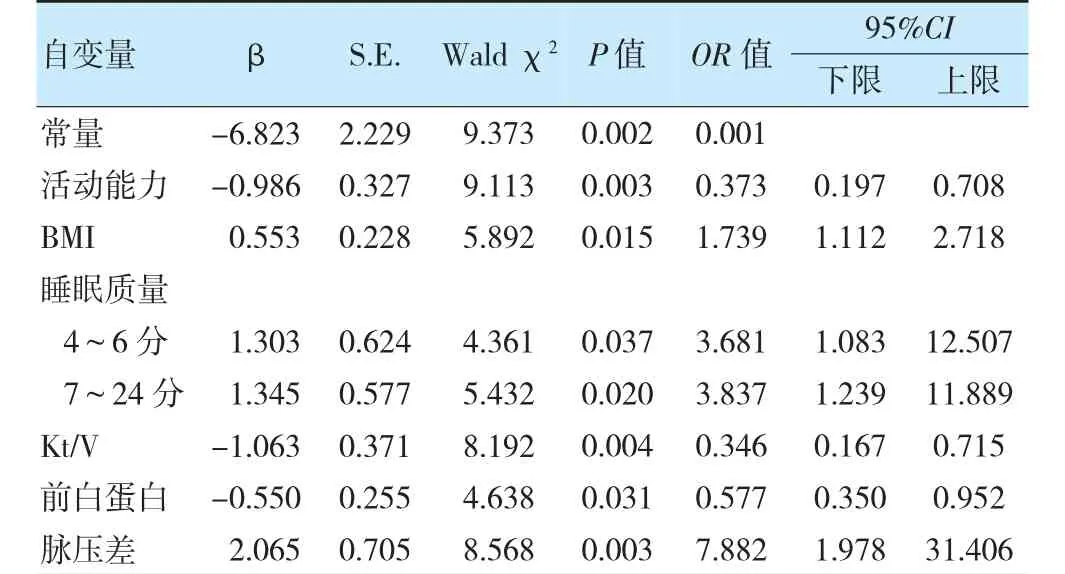
表2 MHD 患者合并糖尿病的多因素logistic 回归分析
2.3 预测模型构建
构建的预测模型:Logit(P)=-6.823-0.986×活动能力+0.553×BMI+1.303×睡眠质量(4~6 分)+1.345×睡眠质量(7~24 分)-1.063×Kt/V-0.550×前白蛋白+2.065×脉压差。Hosmer-Lemeshow 拟合优度检验显示,χ2=12.458,P=0.132,提示该模型拟合较好。模型的ROC 曲线下面积为0.813(95%CI:0.758~0.868,P<0.01),约登指数最大值为0.515,最佳临界值为0.371,灵敏度为0.802,特异度为0.713。见图1。
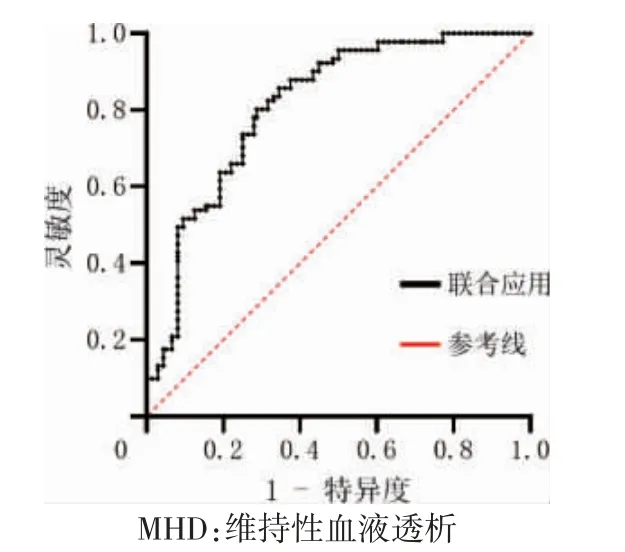
图1 MHD 患者合并糖尿病的ROC 曲线
3 讨论
3.1 MHD 患者合并糖尿病的现状
结果显示,MHD 患者的糖尿病合并率为40.09%,低于Lok 等[9]研究结果(51.00%),原因可能为腹膜透析患者也会合并糖尿病,且欧美国家糖尿病患病率较高。研究报道糖尿病会严重影响MHD 患者的生活量,且死亡率较高[10]。因此,明确导致MHD 患者合并糖尿病的危险因素,并对危险因素进行干预则显得尤为重要。
3.2 MHD 患者合并糖尿病的影响因素分析
3.2.1 活动能力
结果显示,活动能力越好的MHD 患者合并糖尿病的风险越小。原因可能为活动量的增加能使肌肉中葡萄糖转运蛋白增加,有助于提高胰岛素敏感性、降低糖化血红蛋白和增加峰值耗氧量[11]。研究报道,MHD患者普遍存在久坐不动的生活方式,而久坐又是2 型糖尿病的主要病因[12]。Mori 等[13]也指出缺乏体力活动会导致肌少症,从而增加死亡风险。因此,医务人员应根据患者病情制订个体化运动计划,如透析中有氧运动、抗阻力运动和有氧联合抗阻力运动等,预防糖尿病的发生。
3.2.2 BMI
BMI 是一种可接受的肥胖衡量标准,较高的BMI被认为是糖尿病的危险因素[14],这与本研究结果一致。原因可能为肥胖患者体内的脂肪酸含量、极低密度脂蛋白与甘油三酯水平较高,从而产生胰岛素抵抗和β 细胞氧化受损,使机体不能充分降解葡萄糖,进而导致糖尿病发生[15]。有研究显示,随着透析的进行患者会逐渐失去肌肉并增加身体脂肪[16]。因此,透析患者应增加运动和均衡膳食来调节体重,减少并发糖尿病的风险。
3.2.3 睡眠质量
结果显示,睡眠障碍(睡眠质量7~24 分)是MHD 患者合并糖尿病的独立危险因素。既往研究显示,睡眠障碍与糖尿病密切相关,潜在的机制可能是睡眠障碍会导致交感神经系统和肾上腺皮质活动增加,从而导致炎症、氧化应激、糖耐量受损和胰岛素抵抗等不利的代谢影响[17]。研究报道,MHD 患者普遍存在睡眠障碍且高于一般人群,本研究中睡眠障碍的患病率为49.8%,接近国内常模(50%~80%)[18]。因此,应关注MHD 患者睡眠情况,采取干预措施,提高睡眠时间和睡眠质量。
3.2.4 透析充分性
本研究结果显示,透析充分性越好的MHD 患者合并糖尿病的风险越小。原因可能为透析充分性越好越能更好地清除甲状旁腺素等大中分子毒素,提高机体的免疫水平,减少炎症反应,降低胰岛素抵抗来预防糖尿病的发生[19]。因此,应加强对MHD 患者的宣教和管理,通过设定个体化的透析处方、规律透析、使用高通量透析器等措施提高透析的充分性。
3.2.5 前白蛋白
前白蛋白是一种肝脏分泌蛋白,反映蛋白质能量状态,低前白蛋白水平被认为是MHD 患者死亡的独立危险因素[20]。本研究结果显示,低前白蛋白水平的MHD 患者合并糖尿病的风险更大,这与Dalrymple 等[21]研究结果一致。原因可能为低前白蛋白水平会导致蛋白质-能量消耗和炎症的产生,而炎症反应又可通过引起胰岛素抵抗来促进2 型糖尿病的发生,并且在高血糖的情况下又会加剧,从而导致糖尿病的长期并发症[22-24]。因此,MHD 患者的前白蛋白水平应该引起关注。
3.2.6 脉压差
结果显示,脉压差增大是MHD 患者合并糖尿病的独立危险因素,这与国内外研究结果一致。Zhang等[25]指出脉压差增大与中国女性的2 型糖尿病发病有关,Yasuno 等[26]指出脉压差增大是日本高危高血压患者新发糖尿病的独立预测因子。原因可能为高脉压差会增加胰岛素抵抗和β 细胞功能,致胰腺β 细胞的分泌需求增加,从而介导糖尿病的发作[27-28]。因此,对于合并糖尿病的防治,医护人员应重点考虑胰岛素抵抗的降低和β 细胞数量和功能的正常维持。
3.3 ROC 曲线分析
模型的ROC 曲线下面积为0.813,提示本预测模型具有良好的预测效果。本研究中最佳临界值为0.371,因此当截断值≥0.371 时,提示MHD 患者极有可能发生糖尿病,临床护士需提高警惕,及早进行护理干预,必要时需在医生指导下进行药物干预治疗;当截断值处于临界值状态时,也应该引起重视。
4 小结
综上所述,BMI、睡眠质量和脉压差是MHD 患者合并糖尿病的独立危险因素,活动能力、Kt/V 和前白蛋白是其保护因素,构建的预测模型有一定的预测价值。提示医护人员应当为MHD 患者制订日常锻炼计划、均衡膳食、合理控制血压等健康宣教措施,改善其睡眠质量,设定个性化的透析方案,监测前白蛋白水平,依据实测值遵医嘱单独给药。但本研究中的样本量相对较少,且仅局限于本地区,应进一步扩大样本量和研究范围。未来可从对该模型增加外部验证和糖尿病分型深入研究,以便医护人员提前干预,降低MHD患者合并糖尿病的风险。
