膀胱外翻产前超声特征及漏误诊原因分析
2022-02-16侯晴沙董旭东刘焕玲李秀玲
侯晴沙,颜 芳,董旭东,刘焕玲,李秀玲,陈 醇
膀胱外翻是以膀胱黏膜裸露为主要特征的综合畸形,该病非常罕见,在新生儿中的发生率为1/25 000~1/50 000[1-2],男女比例约为2∶1。膀胱外翻的胚胎发生机制复杂,主要为妊娠第4周胎儿腹部外胚层和泄殖腔之间的间充质细胞迁移障碍,导致前腹壁肌肉和膀胱前壁缺失[3]。另一些研究认为,泄殖腔膜异常分割阻止中胚层融合导致膀胱外翻,常合并骨盆异常、耻骨联合分离等[4]。该病出生后容易诊断,但产前诊断率仅有15%,漏诊和误诊率较高[5]。膀胱外翻患儿的膀胱和腹壁如能在出生后48 h内关闭,骨盆支能较好融合,对患儿解剖学修复与功能性重建非常重要[6]。因此,产前正确诊断对孕妇选择终止妊娠或出生后治疗决策有重要的指导意义[7-8]。收集2018年1月—2021年1月我院产前超声确诊的3例胎儿膀胱外翻,其中2例外院误诊,1例外院漏诊。总结胎儿膀胱外翻的超声图像特征,分析漏诊和误诊的原因及防范措施。
1 病例资料
【例1】女,30岁。孕1产0,宫内单胎妊娠24+5周。孕期无毒物、放射性物质接触史,无特殊用药史,无家族遗传史,产检无异常,查体无特殊,母体血清学唐氏筛查结果为低风险。因外院B超检查疑似胎儿尿道下裂来我院会诊。超声表现:动态观察胎儿双侧脐动脉间膀胱未显示,脐带腹壁入口位置低下,外生殖器探查困难,似探及短小的阴茎样结构。见图1和2。诊断为胎儿膀胱外翻合并尿道上裂可能。孕妇要求终止妊娠,引产后证实为膀胱外翻合并尿道上裂。

图1 超声检查胎儿双侧脐动脉中的膀胱未显示(女,30岁,妊娠24+5周)
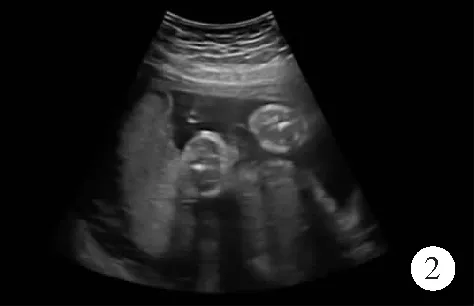
图2 超声检查胎儿脐带腹壁入口位置低下,外生殖器探查困难(女,30岁,妊娠24+5周)
【例2】女,23岁。孕2产0,宫内单胎妊娠23+3周。孕期无毒物、放射性物质接触史,无特殊用药史,无家族遗传史,产检无异常,查体无特殊,孕期无创DNA检查结果为低风险。因外院B超检查胎儿外生殖器显示不清,尿道下裂待排查来我院会诊。超声表现:反复探查胎儿膀胱均未见显示,脐带腹壁入口位置低下,胎儿阴茎短小。见图3。诊断为胎儿膀胱外翻,尿道上裂?孕妇要求终止妊娠,引产后证实为男性胎儿,膀胱外翻、尿道上裂、隐睾。

图3 超声检查发现胎儿阴茎短小,形态异常(女,23岁,妊娠23+3周)
【例3】女,35岁。孕3产1,宫内单胎妊娠28+1周。孕期产检无异常,查体无特殊,孕期无特殊用药史,无家族遗传史,无创DNA检查结果为低风险。因外院B超声检查发现胎儿前下腹壁皮肤增厚、回声增强,多次检查胎儿膀胱未显示前来我院会诊。超声表现:胎儿超声动态观察24 h,反复探查胎儿膀胱未见显示,脐带腹壁入口位置低下,前下腹壁皮肤增厚、回声增强,外生殖器形态未见明显异常。见图4。诊断为胎儿膀胱外翻可能。孕妇回当地医院足月顺产一男婴,经临床检查证实为膀胱外翻,后续行外科手术修复治疗。

图4 超声检查发现胎儿脐带腹壁入口位置低下,前下腹壁皮肤增厚、回声增强(女,35岁,妊娠28+1周)
2 讨论
2.1疾病概述 膀胱外翻是一种罕见的、可手术矫正的泌尿系统畸形,主要特征为下腹壁大面积皮肤缺损,膀胱后壁外翻[9]。膀胱外翻是尿道上裂-膀胱外翻综合征的主要类型[4],或与肢体-体壁综合征相关[10]。产前超声是筛查胎儿膀胱外翻的首要检查方法,但该病产前诊断率较低。
正常情况下,妊娠14周胎儿膀胱显示率可达100%,每隔30~40 min膀胱充盈与排空1次[11],而膀胱外翻的胎儿由于膀胱后壁与腹壁连续,膀胱壁上输尿管外露,尿液直接排入羊膜腔内,膀胱内没有尿液充盈而不能显示[12]。胎儿检查过程中如能观察到尿液直接排入羊膜腔内这一征象,可证实膀胱外翻诊断,但此征象不适用于回顾性研究。孕中期结构筛查时对胎儿膀胱的动态观察非常重要,特别是当胎儿双肾形态未见明显异常,羊水量正常时动态观察双侧脐动脉间膀胱持续未充盈(30~60 min)时要高度怀疑本病[4]。本文3例均有膀胱未显示这一超声征象,该征象是诊断膀胱外翻的重要线索。然而胎儿膀胱存在充盈和排空交替现象,易被产前超声医师忽略,当超声检查膀胱未充盈时,需间隔30 min再次观察胎儿膀胱。
脐带腹壁入口位置低下是前腹壁破裂的结果,是膀胱外翻的特有征象。本文3例均有脐带腹壁入口位置低下的表现。然而目前超声及MRI均没有评价胎儿脐带腹壁入口位置的客观参照点[13],对脐带腹壁入口位置的判断主要依靠超声医师的经验。GILBOA等[14]通过测量妊娠12~18周胎儿正中矢状切面脐带腹壁入口至生殖结节的距离发现,测值低于正常值范围的第5百分位时对膀胱外翻诊断有提示。但是17周以上的胎儿该切面获取困难,降低了该方法在诊断膀胱外翻中的应用价值。
脐下膨出包块为膨出的膀胱后壁和肠管,包块多位于脐带入口下方。但由于受到脐带入口遮挡、腹腔内压低、外翻的膀胱平坦不外突等影响,脐下膨出包块的检出率较低[11]。本文3例膀胱外翻均未探及明显脐下膨出包块,仅例3表现为前下腹壁皮肤增厚、回声增强,可见脐下膨出包块这一超声特征,但并不典型。近年来也有学者提出,MRI成像技术对脐下膨出包块的检查优于超声,产前超声检查怀疑膀胱外翻但未探及脐下膨出包块时,建议行胎儿MRI检查以辅助诊断[15]。
膀胱外翻常伴耻骨联合分离,产前超声可以通过测量胎儿耻骨联合的距离而确定耻骨联合分离程度,但产前观察耻骨联合分离较困难,且该方法在孕周较大的胎儿可行性不高[7]。膀胱外翻常合并外生殖器异常,本文3例中有2例合并尿道上裂,产前超声检查胎儿外生殖器可以对膀胱外翻的诊断提供重要依据。男性胎儿常合并阴茎短小、尿道上裂,女性胎儿常合并阴蒂分裂、阴道缩短、阴道口狭窄[16-17]。因外生殖器异常种类多,产前超声和MRI检查均较困难,当胎儿性别难以确定时,可建议临床进行胎儿染色体检查。
2.2鉴别诊断
2.2.1泄殖腔外翻综合征:泄殖腔外翻综合征也称OEIS综合征,其解剖结构比较复杂,包括脐膨出、内脏外翻、肛门闭塞、脊柱畸形,其上缘为脐膨出,下缘为暴露的肠和膀胱,膀胱外翻且在中线处被肠黏膜区分成两半,分隔膀胱的肠区上部有近端肠口,下部有远端肠口。近端肠口常脱垂,表现为典型的“象鼻”畸形[18]。当产前超声图像观察到胎儿下腹壁巨大前壁缺损伴内脏凸出、闭合性脊柱裂、膀胱缺失和外生殖器异常时,应首先考虑泄殖腔外翻综合征这一诊断[19-20]。该病的另一个重要超声特征为“象鼻”征,代表扩张的终末段回肠[18],可与膀胱外翻相鉴别。
2.2.2脐尿管未闭伴膀胱脱垂:该病非常罕见,脐尿管未闭是由脐和膀胱前上侧壁的尿囊管腔不完全闭合形成的,表现为胎儿膀胱上后方的圆形低回声结构[21]。孕晚期随尿量增加囊壁破裂,部分膀胱壁随破口脱出。该病产前超声图像与膀胱外翻相似,但二者的发病机制及预后截然不同。脐尿管未闭伴膀胱脱垂是脐尿管未闭的继发性改变,膀胱和泌尿生殖窦发育良好。而膀胱外翻则会导致严重的并发症,需要复杂的手术治疗。主要鉴别点为妊娠早期尿道口囊肿伴膀胱内充满尿液及是否合并骨盆异常[21]。
2.2.3脐膨出:脐膨出产前超声征象可表现为下腹壁包块,包块内常含有肠管、胃,甚至肝脏等腹腔内容物。脐膨出通常合并有其他先天性畸形、染色体异常等[22]。二者最重要的区别为脐膨出的胎儿膀胱可以正常显示。
2.3误漏诊原因分析及防范措施 ①首检超声医师对该病特点不熟悉。膀胱未显示是产前诊断膀胱外翻的重要线索,然而膀胱存在充盈及排空变化这一现象,特别是双肾正常,羊水量正常的胎儿,超声医师检查时容易忽略对膀胱的探查。本文2例外院误诊病例均忽略了对膀胱的检查,故在进行胎儿畸形筛查时如双侧脐动脉中膀胱未见显示,一定要动态观察膀胱充盈变化。②检查者鉴别诊断能力欠缺。行产前超声检查时,除注意观察膀胱情况外,还应观察胎儿脐带腹壁入口位置,脐带腹壁入口位置低下是膀胱外翻的特有征象。但目前超声及MRI均没有评价胎儿脐带腹壁入口位置的客观参照点,经验欠佳的超声医师难以观察到脐带腹壁入口位置的改变。脐下膨出包块可以作为产前诊断膀胱外翻的标志,但该征象产前超声检出率较低,检查时需仔细观察前下腹壁皮肤回声及形态,也可结合MRI检查进一步明确诊断。同时还需要观察胎儿外生殖器形态避免漏诊和误诊。
