ERAS 理念下多巴胺输注预防剖宫产腰麻后低血压的临床运用
2022-02-13吴靦李宇琴谢焕龙蒋红娥刁胜翠吴演文李萍黄嘉敏黄鼎简绮嫦
吴靦 李宇琴 谢焕龙 蒋红娥 刁胜翠 吴演文 李萍 黄嘉敏 黄鼎 简绮嫦
腰麻后低血压是剖宫产麻醉常见并发症,低血压可致母婴多种并发症[1]。在ERAS 大背景下,在剖宫产术中使用血管升压剂已被高度推荐用于常规预防腰麻后低血压[2]。剖宫产麻醉推荐常用血管活性药物有去氧肾上腺素、麻黄碱、多巴胺等[3]、去甲肾上腺素[4-7]。然而去氧肾上腺素、麻黄碱、去甲肾上腺素皆有其弊端,限制其使用。有文献报道[8,9],多巴胺取用方便,安全可靠,特别是小剂量静脉泵注,作用温和,并发症少。但多巴胺静脉泵注预防剖宫产腰麻后低血压的适宜剂量尚未有临床报道。为此,本研究旨在找寻较为合适的剂量,为临床麻醉提供参考。
1 资料与方法
1.1 一般资料 选择2019 年6 月~2021 年8 月在中山市博爱医院择期行剖宫产的318 例产妇,以随机数字表法分为A 组、B 组、C 组,每组106 例。纳入标准:孕足月、单胎,年龄18~48 岁,美国麻醉医师协会(ASA)分级Ⅱ级。排除标准:心脏疾病、妊娠期高血压、高危妊娠(前置胎盘、胎盘植入、胎盘早剥)、有椎管内麻醉禁忌证、体质量指数>40 kg/m2、SBP<100 mm Hg(1 mm Hg=0.133 kPa)的产妇。本研究已获得医院医学伦理委员会批准,并与产妇及家属签署知情同意书。
1.2 麻醉方法 所有产妇围术期都采用ERAS 策略。清淡饮食至术前6 h,禁饮2 h,入手术室后,予鼻导管吸氧,氧流量3 L/min,常规连接PHILIPS-G60 监护仪,连续监测血氧饱和度(SpO2)、SBP、舒张压(DBP),平均动脉压(MAP)、心电图(ECG)、HR 等。等产妇安静后测量3 次SBP、HR,3 次的平均值为产妇的基础SBP、基础HR。开放外周静脉,予6%羟乙基淀粉注射液预扩容,予地塞米松5 mg、甲氧氯普胺10 mg 静脉推注防治反流误吸。产妇取右侧卧位,常规消毒铺巾,穿刺成功后,予1%罗哌卡因(商品名:耐乐品,AstraZeneca AB)1.5 ml 和10%葡萄糖注射液1.5 ml 的混合液行腰麻后置入硬膜外导管,操作完成后向左侧倾斜手术床使子宫处于左倾位置。调整床头将麻醉平面控制在T4~6水平(采用针刺法),若达不到T6水平或高于T4将排除在研究外。腰麻注药后立即嘱助手静脉注射10 μg/kg 多巴胺(广州白云山明兴制药有限公司),然后分别持续泵注A 组1 μg/(kg·min)、B 组3 μg/(kg·min)、5 μg/(kg·min)至胎儿娩出后5 min。腰麻后每1 分钟测1 次血压,共10 次。若出现低血压(低于基础SBP 的80%),静脉注射10 μg/kg 多巴胺,2 min 后可重复;若出现HR<50 次/min,且血压<基础SBP 的80%,静脉推注阿托品注射液(河南润弘制药股份有限公司)0.5 mg;若出现高血压(>基础SBP 的120%),停用多巴胺。胎儿娩出后行脐动脉血气分析。予缩宫素20 单位静脉滴注,20 单位子宫肌内注射;氟比洛芬酯(北京泰德制药股份有限公司)50 mg、托烷司琼(齐鲁制药有限公司)5 mg、咪达唑仑(江苏恩华药业股份有限公司)0.03 mg/kg 静脉推注。若出现牵拉反射等不适予地佐辛5~10 mg 静脉推注对症处理。术后予0.25%罗哌卡因40 ml 行B 超引导下双侧腹横肌平面阻滞(TAP),予静脉自控镇痛(PCIA),镇痛泵采用一次性电子泵(南通爱普医疗器械有限公司,爱朋ZZB-I),容量100 ml,PCIA 配方:氟比洛芬酯3 mg/kg和右美托咪定(扬子江药业集团有限公司)4 µg/kg 混合后加入生理盐水至100 ml,背景剂量2 ml/h,患者自控剂量(bolus)3 ml,锁定时间15 min。术毕送返病房。本研究采用的是随机、对照、双盲实验,统计员使用随机数字表将产妇分组后告知麻醉助手,麻醉助手负责多巴胺的配送、用药。主麻医师完全不知道多巴胺的剂量,主麻医师可下达停药的指令。
1.3 观察指标及判定标准 比较三组一般情况、围术期并发症发生情况及用药情况、各时点SBP、HR 变化、脐动脉血气相关数据及Apgar 评分。①一般情况包括体重、身高、输入晶体量、输入胶体量、术中出血量、尿量、腰麻到胎儿娩出时间、基础SBP、基础HR。②围术期并发症发生情况及用药情况包括腰麻后低血压、严重低血压、胎儿娩出后低血压、术中高血压、术中心律失常、恶心、呕吐、多巴胺推注次数、阿托品用量。腰麻后低血压判定标准:SBP<基础SBP 的80%,严重低血压判定标准:<基础SBP 的60%,高血压判定标准:>基础SBP 的120%,胎儿娩出后低血压判定标准:<基础SBP 的80%。③各时点SBP、HR 变化,记录各组基础SBP、HR(T0),腰麻后10 次(每分钟1 次,T1、T2、T3、T4、T5、T6、T7、T8、T9、T10)、出胎时(T11)的SBP、HR。④记录脐动脉血气相关数据(PO2、PCO2、pH、乳酸)及Apgar 评分(1 min 和10 min)。
1.4 统计学方法 采用SPSS17.0 统计学软件处理数据。计量资料以均数±标准差()表示,正态计量资料采用t检验,非正态计量资料采用F检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 三组一般情况比较 最终共有300 例产妇完成研究,A 组100 例,B 组100 例,C 组100 例。研究过程中,A组有5例因机器故障或采血问题未能完成新生儿血气分析而退出,1 例因麻醉平面过高而退出;B 组有2 例新生儿脐带血因采集问题未能完成血气分析而退出,4 例因麻醉平面过高或过低而退出;C 组有2 例因腰麻阻滞失败而退出,2例因血气分析数据丢失而退出,2例因麻醉平面过低而退出。三组产妇体重、身高、输入晶体量、输入胶体量、术中出血量、尿量、腰麻到胎儿娩出时间、基础SBP、基础HR 比较,差异无统计学意义(P<0.05)。见表1。
表1 三组一般情况比较()
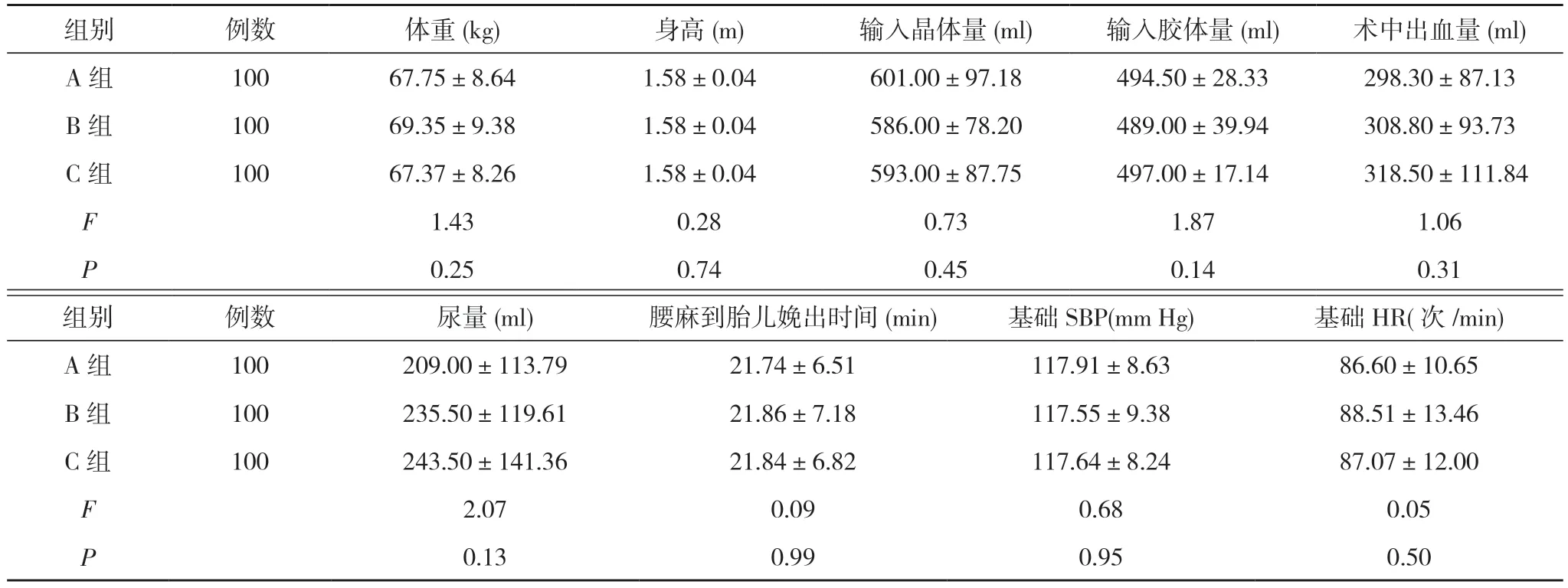
表1 三组一般情况比较()
2.2 三组围术期并发症发生情况及用药情况比较 B 组、C 组腰麻后低血压占比均低于A 组,差异有统计学意义(χ2=16.396、20.411,P=0.000、0.000<0.05);B 组、C 组腰麻后低血压占比比较,差异无统计学意义(χ2=0.355,P=0.552>0.05)。C 组术中高血压占比高于A 组、B 组,差异有统计学意义(χ2=9.424、9.424,P=0.002、0.002<0.05)。B 组、C 组多巴胺推注次数少于A 组,差异有统计学意义(t=4.150、4.469,P=0.000,0.000<0.05)。B 组、C 组多巴胺推注次数比较,差异无统计学意义(t=0.544,P=0.587>0.05)。B 组阿托品用量少于A 组与C 组,差异有统计学意义(t=2.727、2.222,P=0.007、0.027<0.05)。A 组与C 组阿托品用量比较,差异无统计学意义(t=0.704,P=0.483>0.05)。三组产妇腰麻后严重低血压、胎儿娩出后低血压、术中心律失常、恶心、呕吐的占比比较差异无统计学意义(P>0.05)。术中发生心律失常情况,A 组:16 例窦性心动过速,7 例窦性心动过缓,1 例室性早搏;B 组:21 例窦性心动过速;C 组:20 例窦性心动过速,3 例窦性心动过缓,2 例室性早搏,2 例房性早搏。见表2。
表2 三组围术期并发症发生情况及用药情况比较[n(%),]
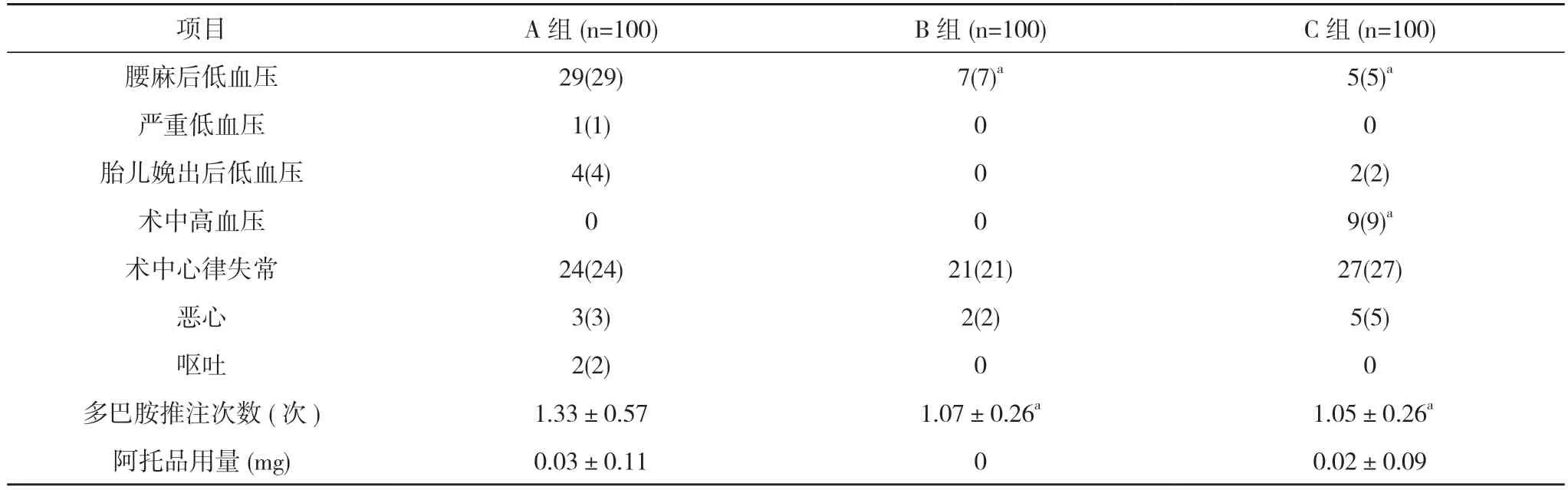
表2 三组围术期并发症发生情况及用药情况比较[n(%),]
2.3 三组各时点SBP 变化比较 A 组T2、T3、T4、T5、T6、T7、T8、T9、T10、T11时的SBP 均低于T0,差异有统计学意义(P<0.05)。B 组T5、T6、T7、T8、T9、T10、T11时的SBP 低于T0,差异有统计学意义(P<0.05)。C 组各时点SBP 比较,差异无统计学意义(P>0.05)。见图1。T4时,B 组HR 高于C 组,差异有统计学意义(P<0.05)。除T4外,三组产妇其他各时点HR 的变化比较,差异无统计学意义(P>0.05)。A 组T8时HR 低于T0,T11时HR高于T8,差异有统计学意义(P<0.05)。B 组T4、T5、T6、T7、T8、T9、T10时HR 均低于T0,差异有统计学意义(P<0.05)。B 组T11时HR 高于T7、T8、T9,差异有统计学 意 义(P<0.05)。C 组T3、T4、T5、T6、T7、T8、T9时HR 均低于T0,差异有统计学意义(P<0.05)。C 组T11时HR 均高于T4、T5、T6、T7、T8、T9、T10,差异有统计学意义(P<0.05)。见图2。
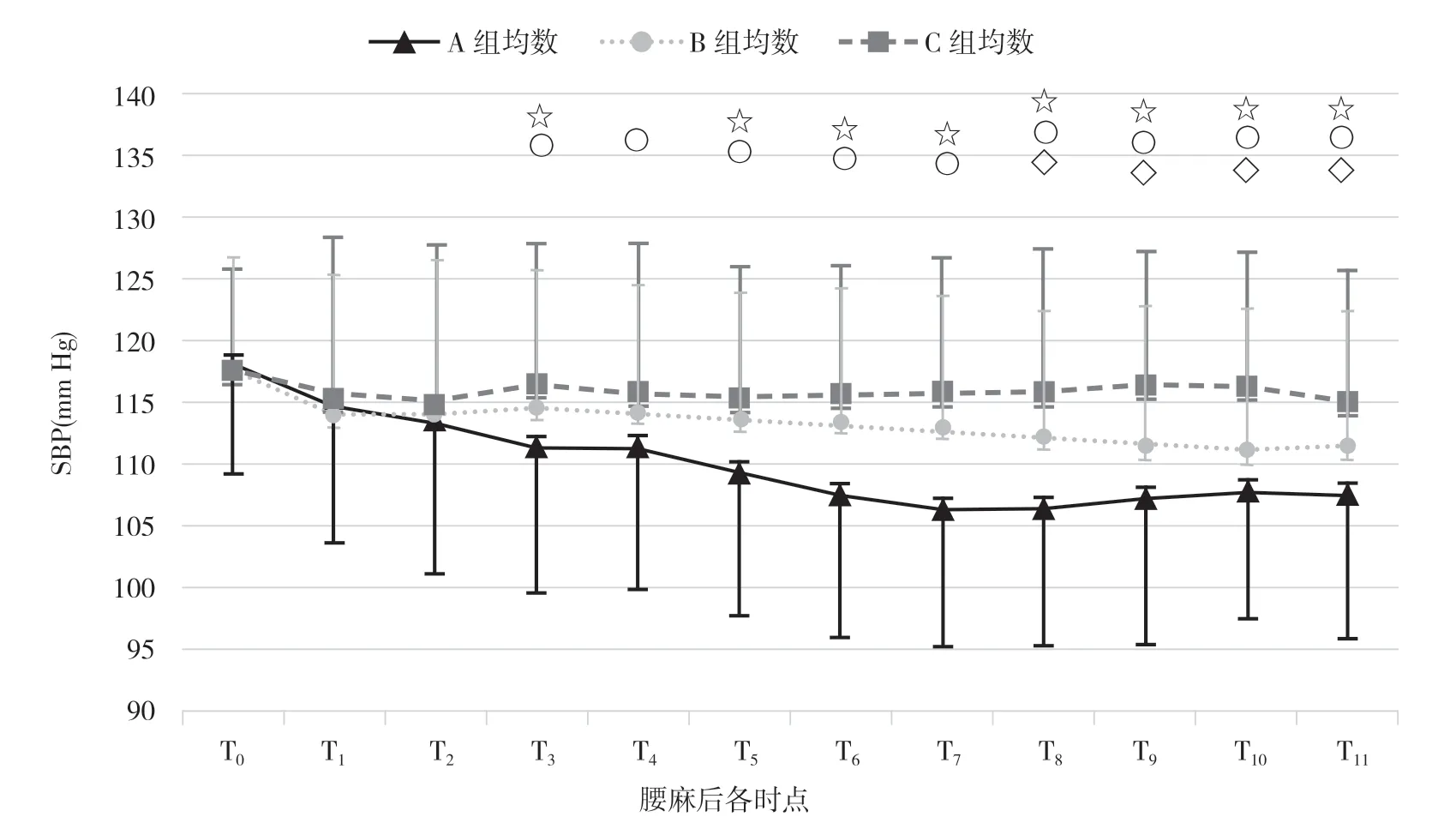
图1 三组各时点SBP 变化比较
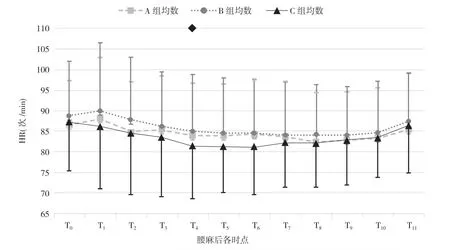
图2 各时点HR 变化
2.4 三组脐动脉血气相关数据及Apgar 评分比较 三组pH、PO2、PCO2、乳酸、1 min Apgar 评分、10 min Apgar 评分比较,差异无统计学意义(P>0.05)。见表3。
表3 三组脐动脉血气相关数据及Apgar 评分比较()
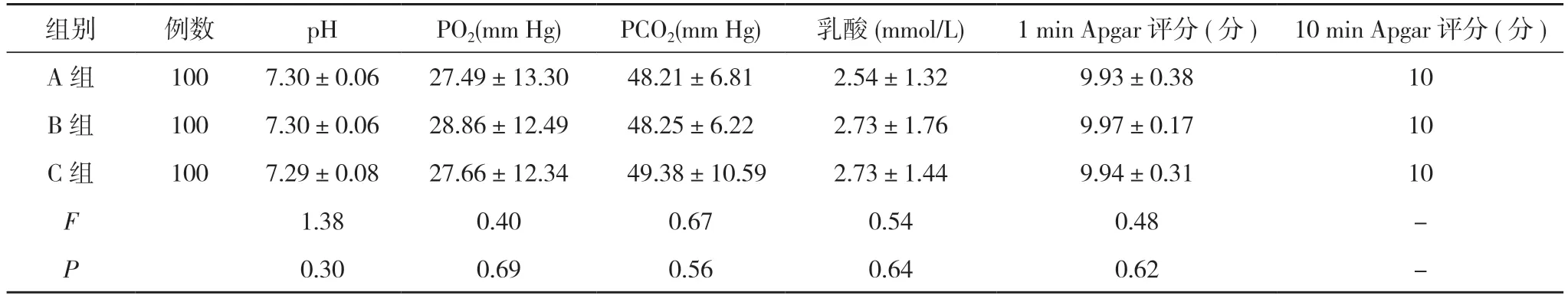
表3 三组脐动脉血气相关数据及Apgar 评分比较()
3 讨论
现如今,ERAS 理念在临床普及度越来越高,为提高医疗服务质量及产妇满意度,践行“舒适化医疗”,本院近几年来逐渐开展并完善了剖宫产围术期ERAS技术[10-12]。剖宫产手术为医院的常规手术,每年大约3500 台。剖宫产腰麻后低血压发生率高,本实验A 组在给予少量升压药的情况下腰麻后低血压发生率高达29%,低血压带来许多不良反应,如恶心、呕吐等,不利于产妇的快速康复。为此术中血流动力学的稳定是ERAS 重要环节之一。如何预防腰麻后低血压是目前ERAS 大环境下大家热议的话题[13]。腰麻后产妇易发生仰卧位综合征,表现为心率快,血压低,去氧肾上腺素为首选。因为去氧肾上腺素是选择性α1受体激动剂,升高血压的同时反射性降低心率。过去,去氧肾上腺素为剖宫产手术的首选升压药,然而还有部分产妇腰麻后,循环血容量不足时静脉回心血量减少,前负荷显著降低,腔静脉、右心房和左心室压力感受器兴奋,通过Bain-bridge 和Bezold-Jarisch 反射,出现严重的心动过缓甚至心脏骤停。这种情况下去氧肾上腺素明显不合适,麻黄碱更合适。麻黄碱曾广泛运用于产妇低血压的治疗。但最近几年临床发现其使胎儿或新生儿出现酸血症,现已趋于否定。去甲肾上腺素作用于α 和β 受体,以α 受体激动为主,其收缩外周血管升高血压并反射性引起心动过缓,回心血量增加,心排血量不变或减少,心肌耗氧明显增加。目前,有许多去甲肾上腺素运用于产科麻醉后低血压的报道。但因去甲肾上腺素外渗会引起组织坏死,故限制了其在外周血管的使用。
多巴胺为体内去甲肾上腺素的前体,也是中枢神经和传出神经的一种递质。多巴胺体内代谢快,作用时间短暂(5~10 min),作用时间的长短与用量不相关。多巴胺可激动多巴胺受体,亦可激动α、β 受体。与其他内源性儿茶酚胺相同,多巴胺适用于静脉持续输注,大剂量正性肌力和血管收缩作用更明显,小剂量可激活多巴胺1 受体,除了改善肾脏血流尚可增加肾小球滤过率与钠的排泄。
杨秀环等[9]报道称以5 μg/(kg·min)多巴胺预注可有效防治腰麻后低血压,心率无明显变化,血压稳定,且操作简便、剂量精准可控。本研究比较了择期剖宫产时输注多巴胺的三组剂量。较高剂量的B 组和C 组比A 组在降低腰麻后低血压发生率的效果上更显著。虽然C 组在少部分时间点腰麻后SBP 比B 组高(最多不超过6 mm Hg),但是总体来说差异并不大。然而随着多巴胺剂量的增加,C 组术中高血压的发生率(9%)明显增加。另外,B 组、C 组多巴胺推注次数、阿托品用量都比A 组更少。因此,认为3 μg/(kg·min)多巴胺泵注在预防择期剖宫产腰麻后低血压中的效果较好,未出现术中高血压、严重低血压、胎儿娩出后低血压,未使用过阿托品,可控性强,安全性高,为最佳剂量。
间断静注较大剂量多巴胺,可明显提高产妇的血压,由于强烈收缩血管,常导致产妇心率增快,且常伴有室性早搏等心律失常。骆建宁等[14]比较了三组不同剂量多巴胺,得出结论静脉推注10~12 μg/kg 治疗腰麻后低血压起效快、疗效佳,对产妇和胎儿影响小。本实验结果亦表明10 μg/kg 多巴胺静脉推注作为负荷量,既能快速提高血压,又不易导致心律失常。
多个研究表明[8,9,14,15]多巴胺泵注可安全用于剖宫产,本实验亦得到了相同的结果。虽然本实验统计到A 组、B 组、C 组产妇分别出现了24、21、27 例的心律失常,但对于普通剖宫产手术来说也是一样,患者麻醉前后体位的改变同样会引起窦性心动过速等心率/心律变化。从实验结果图2 可以看出,使用多巴胺后,产妇HR 都有不同程度的下降,但下降到需要使用阿托品的例数只在少数(A 组5 例,B 组为0,C 组3 例),在胎儿娩出即刻又有所回升,这可能跟多巴胺收缩血管血压升高,反射性引起心率减慢,而在胎儿娩出时,产妇因兴奋而HR 增快;另外,除T4外,三组产妇其他各时点HR 的变化比较,差异无统计学意义(P>0.05),说明随着剂量的增加,多巴胺对HR 的影响并不大。三组产妇术中高血压例数较少,只在C 组发生,且这些事件是暂时的,即刻停止注射马上解决。然而,是否由多巴胺引起的窦性心动过速、室性早搏、窦性心动过缓及房性早搏等心率/心律变化还需进一步研究证实。
三组产妇在围术期并发症发生情况差异都不明显,说明在本实验范围内随着多巴胺泵注剂量的增加并不会增加并发症。较大剂量的多巴胺[>5 μg/(kg·min)]是否会增加并发症,影响新生儿结局需要进一步验证。
综上所述,小剂量的多巴胺[3 μg/(kg·min)]泵注用于剖宫产腰麻后低血压的预防中安全有效,对HR影响小,不会引起术中高血压,并发症少,且方便快捷,无需反复推注给药。该研究方案可有效预防腰麻后低血压,跟ERAS 理念不谋而合,可在临床推广。
