骨小细胞恶性肿瘤的影像特征分析
2022-02-12于荭彭晓娟赵建于宝海崔建岭范娇娇
于荭 彭晓娟 赵建 于宝海 崔建岭 范娇娇
骨小细胞恶性肿瘤(small cell malignant tumor,SCMT)是由淋巴瘤、骨的浆细胞瘤、小细胞骨肉瘤、尤文肉瘤、间叶性软骨肉瘤、神经母细胞性肿瘤、转移性骨小细胞癌等不同组织来源、生物学行为和临床特征各异的一系列肿瘤组成,以小圆细胞为形态特征,曾被命名为骨小细胞肿瘤或骨蓝染小圆细胞肿瘤[1-3]。由于骨SCMT中各种肿瘤的临床症状及影像表现难于区分,在病理学上亦不易鉴别,因此本研究收集临床相对常见的恶性非霍奇金淋巴瘤(malignant non-Hodgkin lymphoma,MNHL)、骨的浆细胞瘤(plasmacytoma of bone,PB)及尤文肉瘤(Ewing sarcoma,ES)病人的临床及影像资料,对比分析这3种肿瘤的临床及影像特征,以提高对骨SCMT的鉴别准确性。
1 资料与方法
1.1 一般资料 回顾性选取2008年9月—2018年9月于河北医科大学第三医院经手术病理证实的骨SCMT病人75例,其中MNHL 25例[MNHL组,男20例、女5例,平均年龄(50.0±18.3)岁],PB 37例[PB组,男20例、女17例,平均年龄(59.1±12.4)岁],ES 13例[ES组,男11例、女2例,平均年龄(17.1±6.7)岁]。纳入标准:①术前行X线和/或CT检查(或MRI检查);②肿瘤首发部位在骨骼,临床及其他辅助检查,特别是影像学检查未发现骨骼外其他部位存在淋巴瘤;③就诊时MNHL只有局部转移,或在原发灶出现至少6个月后才有远处骨骼和其他部位的转移。排除标准:①术前已行放化疗者;②影像质量较差,无法进行评估。共纳入75例病人的75个病灶,其中MNHL组16例为单发病灶,9例为多发病灶(每例选取最大病灶),PB组和ES组均为单发病灶。
1.2 设备与方法 采用500 mA Siemens DR摄片机、Siemens Sensation 64层螺旋CT设备以及Siemens Symphony 1.5 T、Siemens Avanto 1.5 T及Verio 3.0 T MR设备。病人取仰卧位,四肢扫描以病灶为中心包括一个相邻关节;脊柱扫描以病灶椎体为中心,向上下分别多包括2个正常椎体;骶尾部扫描从腰4椎体到骶尾椎下缘。CT扫描参数:管电压120 kV,自动管电流调节,准直0.625 mm×64,转速0.5 s/r,螺距1.0,层厚及层间距均为1.25 mm,矩阵512×512,视野(FOV)36 cm×36 cm。MRI成像序列及参数:①自旋回波T1WI,TR 700 ms,TE 12 ms;②快速自旋回波T2WI或快速自旋回波T2WI抑脂序列,均为TR 4 630 ms,TE 83 ms;③短时反转恢复序列,TR 4 000 ms,TE 28 ms。各序列根据扫描部位不同,采用横断面、矢状面或冠状面扫描,各断面扫描均为FOV 210 mm×210 mm,矩阵448×336,层厚3~5 mm,层间距1 mm。
1.3 影像分析 由2名具有10年及6年骨肌系统影像诊断经验的放射科医师进行独立阅片,意见不一致时商讨确定。分析并记录病变X线或CT特征(骨质破坏类型、骨皮质破坏类型、病灶膨胀性改变、残留骨嵴)、MRI特征(信号特点、病灶周围水肿、骨外软组织肿块及骨膜反应)。
1.4 统计学方法 采用SPSS 21.0软件进行数据分析。采用Kolmogorov-Smirnov检验分析计量资料分布的正态性,符合正态分布的计量资料以均数±标准差(±s)表示,3组间比较采用单因素方差分析,组间两两比较采用LSD-t法。计数资料以例(%)表示,3组间比较采用χ2检验或Fisher确切概率检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组病人的临床表现 所有病人均以局部疼痛为首诊原因。MNHL病人中8例触及肿物,3例出现脊髓或神经根压迫症状,4例关节活动障碍,2例出现病理性骨折,8例贫血;PB病人中3例触及肿物,3例出现脊髓或神经根压迫症状,11例关节活动受限,33例贫血,2例出现病理性骨折;ES病人中2例可触及肿物,3例关节活动受限,4例发热,6例贫血。
2.2 3组病人临床资料比较 3组间年龄、性别差异有统计学意义(P<0.05)。MNHL、PB组的平均年龄均>50岁,且2组均高于ES组(均P<0.05);3组男性均多于女性。3组发生在中轴骨的病例数均略多于四肢长骨,但差异无统计学意义(P>0.05)。详见表1。MNHL组四肢长骨中有6例(6/12例,50.0%)位于骨端,PB组四肢长骨中有9例(9/17例,52.9%)位于长骨近端,ES组四肢长骨中有5例(5/6例,83.3%)位于长骨骨干。
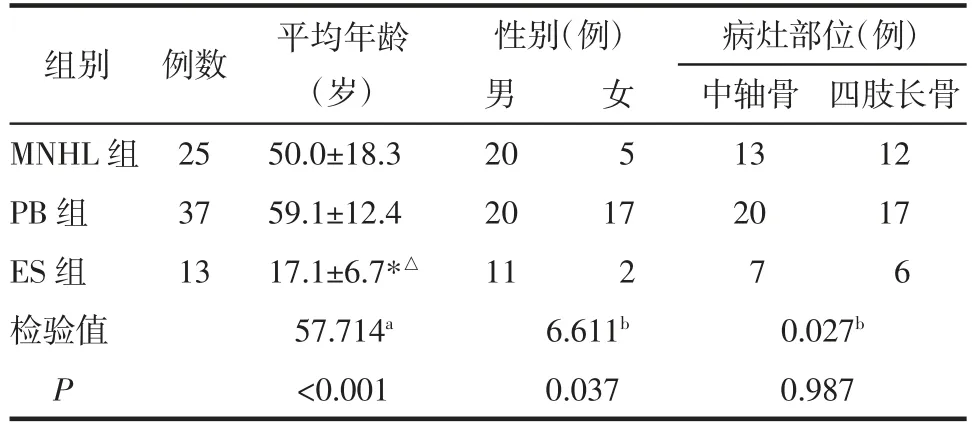
表1 3组病人临床资料比较
2.3 3组病人的X线和CT特征比较 3组病人中分别有18例MNHL、32例PB和13例ES进行了X线和/或CT检查。其中,PB组病人均可见骨质破坏和骨皮质破坏(32/32,100%),且骨质破坏多呈溶骨性改变(29/32,90.6%),并以骨皮质缺损多见(27/32,84.4%)(图1);MNHL组(2/18,11.1%)和ES组(2/13,15.4%)未见骨质破坏(图2)。3组间X线和CT影像特征的差异均有统计学意义(均P<0.05),PB组中骨质破坏、骨皮质破坏、膨胀性改变及病变内残留骨嵴征象的比例均高于MNHL组和ES组(详见表2)。
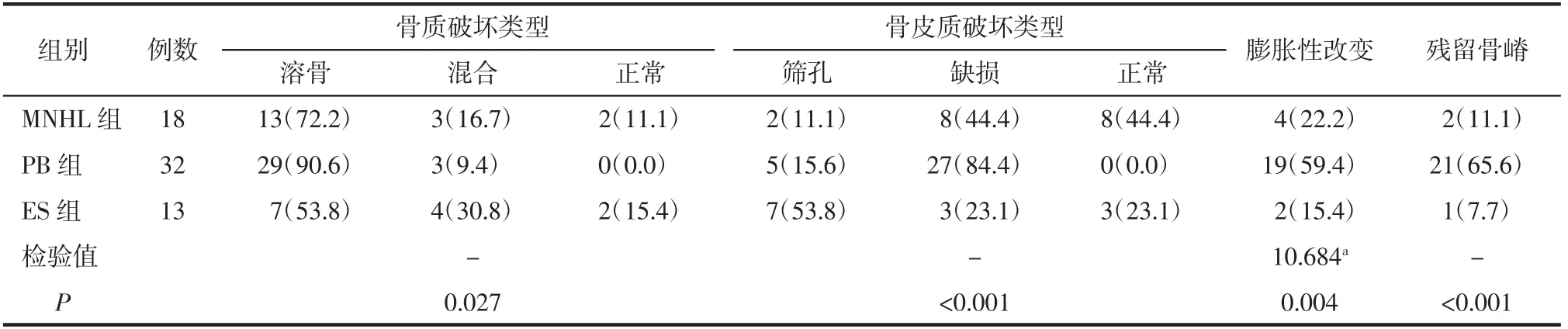
表2 3组病人的X线和CT特征比较 例(%)
图1 病人男,63岁,PB。A图,冠状面CT影像显示左侧肱骨远端溶骨性骨质破坏,突破皮质,形成软组织肿块,未见明显骨膜反应;B、C图,分别为矢状面T1WI及横断面抑脂T2WI,显示左侧肱骨远端髓腔分别呈等信号和高信号,可见软组织肿块影。
图2 病人男,65岁,MNHL。A图,骨盆正位X线平片显示无明显异常。B图,冠状面抑脂T2WI上显示右侧髂骨及左侧耻骨骨髓腔呈高信号。C图,冠状面T1WI上显示右侧髂骨及左侧耻骨骨髓腔呈等信号。2种MR序列上均显示骨皮质连续,并可见软组织肿块影。
2.4 3组病人的MRI特征比较 3组病人中分别有18例MNHL、21例PB和11例ES病人进行了MRI检查,T1WI均呈低信号。3组间T2WI信号特点差异无统计学意义(P>0.05)。其中ES组出现软组织肿块的比例为100%(11/11),骨膜反应比例为54.5%(6/11),且骨膜反应多呈洋葱皮状或放射状改变(图3);MNHL组和PB组出现骨膜反应者仅占5.6%(1/18)和4.8%(1/21)。ES组中可见病灶周围水肿、软组织肿块和骨膜反应的比例均最高,其次为MNH组和PB组(均P<0.05)。详见表3。
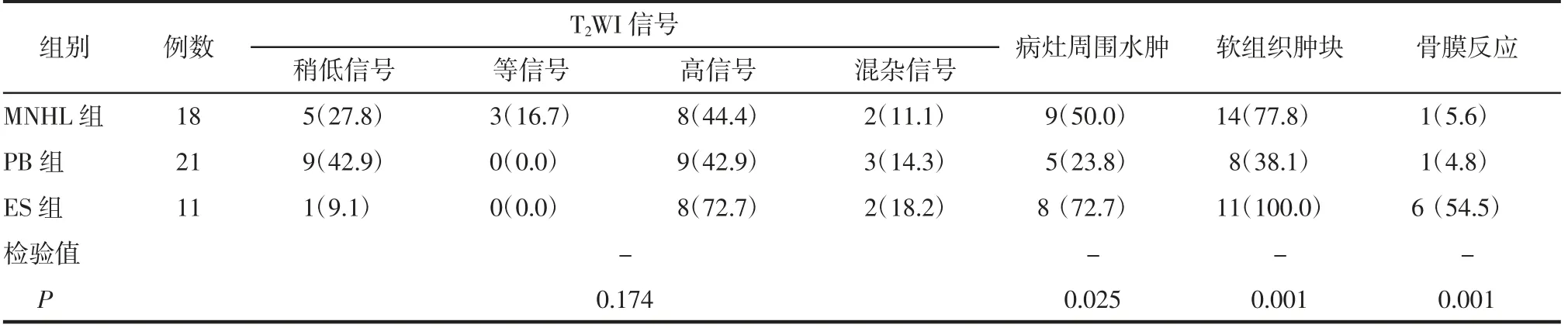
表3 3组病人MRI特征比较 例(%)
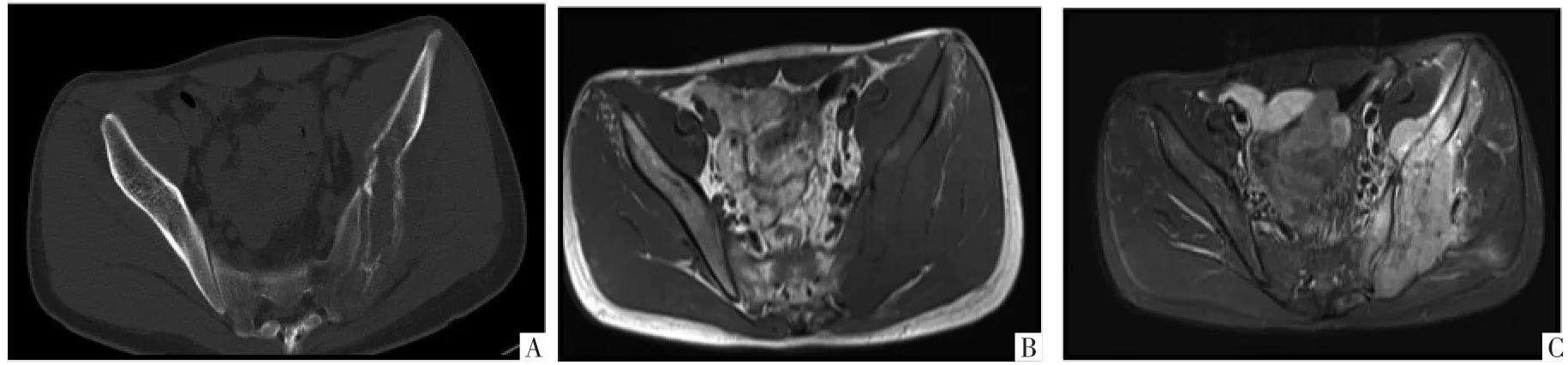
图3 病人男,18岁,左侧髂骨ES。横断面CT影像(A)显示左侧髂骨溶骨性骨质破坏,皮质骨质破坏呈筛孔状改变,可见断续层状骨膜反应。T1WI(B)及抑脂T2WI(C)显示左侧髂骨骨皮质筛孔状骨质破坏,周围可见软组织肿块及瘤周水肿。
3 讨论
骨SCMT在骨肿瘤中相对少见,多数肿瘤缺乏特征性临床及影像表现,其诊断及鉴别诊断较为困难。在2020年新版WHO骨肿瘤分类中[4],MNHL、PB归类为骨的造血系统肿瘤,将骨的原发性非霍奇金淋巴瘤更名为MNHL,删除了骨的孤立性浆细胞瘤,把ES归类为骨与软组织未分化的小圆细胞肉瘤,虽然这些肿瘤的命名或分类发生了改变,但其影像表现存在一定共性,尤其是病理形态学的改变极其相似,临床鉴别相当困难。因此,骨SCMT的诊断一定要遵循临床-影像-病理相结合原则。
3.1 临床特点及发病部位 骨SCMT病人临床表现无特异性,常表现为患处疼痛,部分病人可触及肿物或出现活动障碍、压迫症状,术前诊断及鉴别主要依靠影像学检查[5]。有文献[6-8]报道,ES是儿童第二大常见骨恶性肿瘤,发病中位年龄为15岁,MNHL中位年龄(44岁)小于PB的中位年龄(55岁),而且后2种疾病很少见于儿童,本研究结果与之相符,但其原因尚不明确。本研究显示MNHL、PB及ES 3组间发病部位无明显差异,这可能与3种肿瘤均好发于红骨髓有关。但本研究发现病变发生在四肢长骨的部位对鉴别骨SCMT有提示意义,发生于骨端的SCMT常提示MNHL,但是由于样本量较小,需要进一步验证。
3.2 影像表现 以往研究者认为骨SCMT的主要影像表现为不同程度骨质破坏伴有软组织肿块,但缺乏特征性影像表现,故难于诊断及鉴别[9-12]。本研究发现,MNHL、PB及ES 3种肿瘤的X线摄影、CT或MRI特征中骨质及骨皮质破坏类型、骨质膨胀及残留骨嵴、病灶周围水肿、软组织肿块及骨膜反应均存在一定差异。
3.2.1 CT征象 本研究发现3组的CT特征主要表现为溶骨性骨质破坏和骨皮质不同程度破坏,其中MNHL组中有2例表现为骨质接近“正常型”,即骨质外形轮廓无明显改变,这与文献[9-11]报道的结果基本相似。也有研究者[9]认为“浮冰征”(即骨皮质破坏呈朽木样,残余骨质密度增高,整个病变像海面上刚融化的冰)是诊断MNHL的特征性征象。PB组在CT上骨质多呈膨胀性溶骨性改变(90.6%),骨皮质破坏以骨皮质缺损多见(84.4%),分析原因可能是与肿瘤侵蚀骨松质并对周围骨质产生压迫有关。PB病变内常见残留骨嵴,这可能与其低度侵袭性生长有关;此外,也有研究者[13]认为,残留骨嵴是对骨质破坏产生的一种代偿性反应。ES组CT表现主要为溶骨性骨质破坏,皮质破坏以筛孔状破坏为主,究其原因可能是由于肿瘤坏死因子穿越哈佛管并诱导破骨细胞形成所致。Häussler等[14]研究以骨皮质的破坏类型及程度作为鉴别骨小细胞肿瘤的标准,认为MNHL比ES骨皮质破坏程度轻,如果病人年龄30岁以上、CT或MRI上显示病骨伴有软组织肿块、骨皮质无破坏或破坏轻微就可诊断为MNHL。笔者认为,虽然本研究也得出相应结果,但该结果存在重叠现象,单纯通过单一征象进行定性的诊断准确度还有待研究。
3.2.2 MRI征象 本研究中3种肿瘤病变的MRI信号改变差异均无统计学意义,表现为T1WI呈低信号,T2WI信号可呈多种变化,这与以往文献[10]报道的结果相符。其可能原因为,当肿瘤细胞多且密集、间质少、水分含量相对较少时,则T2WI信号不增高。当肿瘤内含水相对较多,则T2WI信号增高,当出现囊变坏死及出血时,T2WI信号则混杂。本研究发现MNHL组(1/18,5.6%)和PB组的MRI特征均少见骨膜反应(1/21,4.8%),而ES组的骨膜反应多见(6/11,54.5%),且多呈洋葱皮状或放射状改变,这一结果同文献[15]结果基本相符,但其不能作为鉴别诊断的要点,因为在一些良性肿瘤或炎性病变中也可见类似的骨膜反应。此外,ES组软组织肿块及瘤周水肿占比均高于MNHL组和PB组,这与文献[12]报道结果基本相符。软组织肿块形成原因可能是由于肿瘤坏死因子穿越哈佛管并诱导破骨细胞,肿瘤组织借以向周围软组织浸润所致。关于瘤周水肿的产生机制目前仍不清楚,可能由于肿瘤周围炎性反应、毛细血管渗出及肿瘤内部压力增高所致[16]。
3.3 本研究的局限性 ①样本量较少,可能影响部分影像征象的分析而致数据结果存在偏倚;②采用MRI评估骨膜反应,可能影响细微骨膜反应的评估。因此,有待今后扩大样本量进一步研究。
3.4 小结 MNHL和PB发病年龄大,鉴别存在一定困难,如果发病部位位于中轴骨或长骨骨端,X线摄影/CT或MRI影像上表现为病灶呈溶骨性膨胀性改变、有残留骨嵴、骨皮质缺损及软组织肿块较小,提示PB可能性较大。ES发病年龄小,软组织肿块多见且大,骨膜反应多见,但是如果MNHL的发病年龄较年轻,则不易与ES鉴别。
