侧支循环状态对AIS皮质静脉征的评估及对预后的影响
2022-02-12华蓓班然然陈军袁涛全冠民
华蓓 班然然 陈军 袁涛 全冠民
磁敏感加权成像(susceptibility-weighted imaging,SWI)对局部磁场变化具有很高的敏感性,对于急性缺血性卒中(acute ischemic stroke,AIS)评估具有重要价值。AIS梗死区引流静脉乃至供血动脉的去氧血红蛋白含量增高会导致血管周围的磁场变化,在SWI上表现为低信号,称为不对称突出皮质静脉(asymmetrically prominent cortical veins,APCV)征[1]。APCV征可代表缺血低灌注及缺血半暗带范围,但其对于预测AIS预后的价值仍不明确[2]。AIS发病时间、脑组织的缺血耐受程度以及侧支循环代偿程度通过影响缺血区及其附近血管(特别是静脉)内脱氧血红蛋白的含量,改变局部磁化率及APCV征的显示,进而影响AIS病人神经功能预后[3]。其中,侧支循环可能是最重要的影响因素,但目前研究均未探讨不同侧支循环状态下APCV征的显示及该征对急性脑梗死预后的预测能力。本研究首次对侧支循环状态分层研究,旨在对比侧支循环不良和良好病人的APCV征阳性率差异,并分析该征评估AIS功能预后能力差异。
1 资料与方法
1.1 研究对象 回顾性收集2016年1月—2018年1月期间于河北医科大学第二医院就诊并接受MRI检查的AIS病人72例,男44例,女28例,年龄40~75岁,平均(53.78±7.88)岁。纳入标准:①首次出现急性脑卒中症状至MRI检查间隔时间<3 d;②MR血管成像(MR angiography,MRA)显示单侧大脑中动脉(middle cerebral artery,MCA)狭窄或闭塞,扩散加权成像(DWI)显示MCA供血区扩散受限;③经神经保护及抗凝、抗血小板治疗。排除标准:①既往脑梗死病史,或伴其他影响神经功能预后的病变(脑肿瘤、脑出血、动静脉畸形);②双侧脑梗死或单侧MCA区梗死伴其他部位脑梗死;③临床及影像资料不完整。记录病人的性别、年龄、AIS高危因素(吸烟、高血糖、高血脂、高血压、心脏病)、既往脑血管病史、发病至就诊时间、发病至MRI检查时间、入院24 h内及2周时美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)评分、90 d改良Rankin量表(modified Rankin score,mRS)评分。
1.2 设备与方法 采用Philips Achieva 3.0 T MR设备,专用8通道头线圈。扫描范围自枕骨大孔至颅顶水平。成像序列及扫描参数:①常规脑MRI序列即T1WI、T2WI、FLAIR,TR/TE=9 000 ms/140 ms,TI=2 600 ms,翻转角15°,层厚6.5 mm,层间距1.3 mm;②三维时间飞跃法(three dimensional time of flight,3D TOF)MRA,TR/TE=20 ms/35 ms,FOV 200 mm×200 mm,矩阵256×256,层厚1.2 mm,层间距0.6 mm,层数156~176;③磁敏感加权成像(SWI),TR/TE=15 ms/22 ms,翻转角10°,矩阵220×181,FOV 150 mm×150 mm,层厚1.0 mm,层间距0 mm;④DWI,b=0、1 000 s/mm2,单次激发SE-EPI序列,TR/TE=2 400 ms/104 ms,FOV 220 mm×220 mm,矩阵128×128,层厚6.5 mm,层间距1.3 mm,层数17~18。
1.3 影像分析 影像数据传输至Philips Extended MR WorkSpace 2.6.3.4工作站进行处理和分析。2名有11年和16年神经诊断经验的放射科医师分别独立阅片,对区域性软脑膜侧支(regional leptomeningeal collateral,rLMC)进行评分并判断有无APCV征,结果不一致时商讨或咨询另一位具有25年神经影像学经验的医师后确定。rLMC评分[4]总计20分,用于评价侧支循环情况,主要分析患侧软脑膜动脉和豆纹动脉供血区,共包括9个区域:M1-M6区(即Alberta卒中项目早期CT评分的6个区域)、基底节区、大脑前动脉供血区和大脑外侧裂区域。其中,大脑外侧裂区域的评分标准:0分,未显影;2分,显影少于对侧;4分,显影≥对侧;其余8个区域的评分标准:0分,未显影;1分,显影少于对侧;2分,显影≥对侧。根据rLMC评分将全部病人分为侧支循环不良(rLMC≤10)及良好(rLMC>10)。APCV征阳性[5-6]定义为SWI影像上病变侧MCA供血区条带状低信号影较对侧增粗增多。根据有无APCV征将病人分为APCV征阳性组和APCV征阴性组。根据发病后90 d mRS评分[7]评价全部病人的神经功能预后,<2分视为功能预后良好,≥2分视为预后不良。
1.4 统计学方法 采用SPSS 22.0软件进行数据分析。符合正态分布的计量资料以均数±标准差(±s)表示,2组间比较采用独立样本t检验;非正态分布的计量资料以中位数(四分位间距)[M(P25,P75)]表示,2组间比较采用Mann-Whitney U检验。计数资料用例(%)表示,2组间比较采用χ2检验。计算全部病人及不同侧支循环状态的病人中APCV征阳性率并进行比较。采用Spearman相关系数评估APCV征与rLMC评分相关性。采用单因素和多因素Logistic回归分析评估AIS预后的相关因素,单因素Logistic回归分析得出有统计学意义的指标作为自变量,将预后不良作为因变量,行多因素Logistic回归分析。采用组内相关系数(intraclass correlation coefficient,ICC)分析阅片者间一致性ICC<0.4表示一致性差,0.4≤ICC<0.75表示中等,ICC≥0.75表示一致性较好。P<0.05表示差异有统计学意义。
2 结果
2.1 APCV征的阳性率分析 72例AIS病人中,APCV征阳性42例(58.33%),阴性30例(41.67%);其中26例病人侧支循环不良(图1、2),46例病人侧支循环良好(图3、4)。侧支循环不良病人的APCV征阳性率(20/26例,76.92%)高于良好的病人(22/46例,47.83%)(χ2=5.786,P=0.016)。
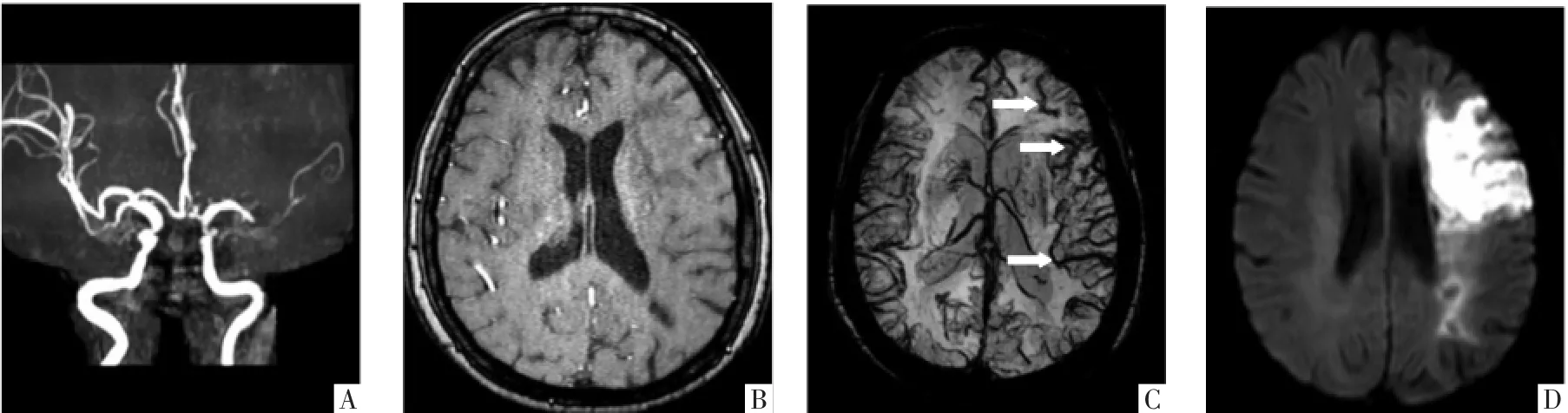
图1 侧支循环不良且APCV征阳性病人,女,60岁。发病12 h,MRA显示左侧MCA闭塞(A图),rLMC评分为6分(B图),APCV征阳性(C图,白箭),DWI显示左侧放射冠大面积脑梗死(79.5 mL)(D图)。入院时及2周后NIHSS分别为14、10分;mRS评分为4分。
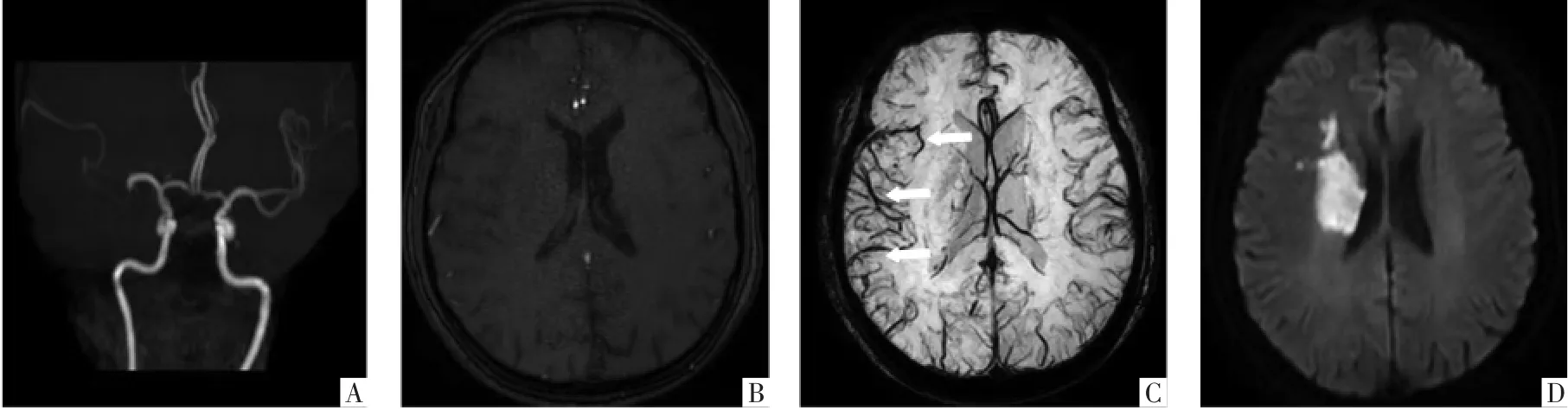
图3 侧支循环良好且APCV征阳性病人,男,63岁。发病4 h,MRA显示右侧MCA重度狭窄(A图),rLMC评分为11分(B图),APCV征阳性(C图),DWI显示右侧基底节-放射冠梗死(13.7 mL)(D图)。入院时和2周NIHSS分别为8、4分,90 d mRS评分为1分。
2.2 2组间临床特征及影像评分比较 全部AIS病人中,APCV征阳性组血压高于阴性组,rLMC评分低于阴性组(均P<0.05)。侧支循环不良的病人中,APCV征阳性组的发病至就诊时间、发病至检查时间及2周后NIHSS评分均高于阴性组(均P<0.05);侧支循环良好的病人中,APCV征阳性组与阴性组各指标间差异均无统计学意义(均P>0.05),详见表1。
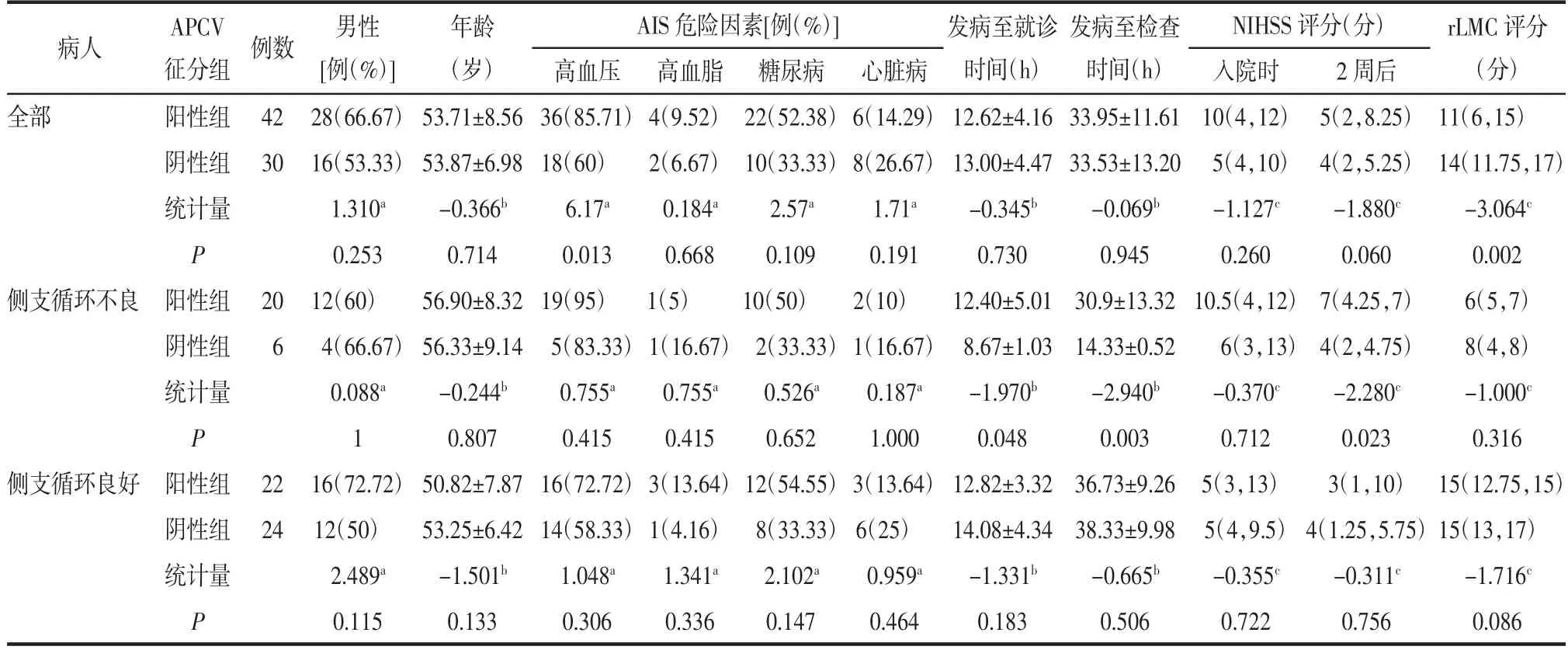
表1 AIS病人中APCV征阳性与阴性组的临床特征及影像评分比较
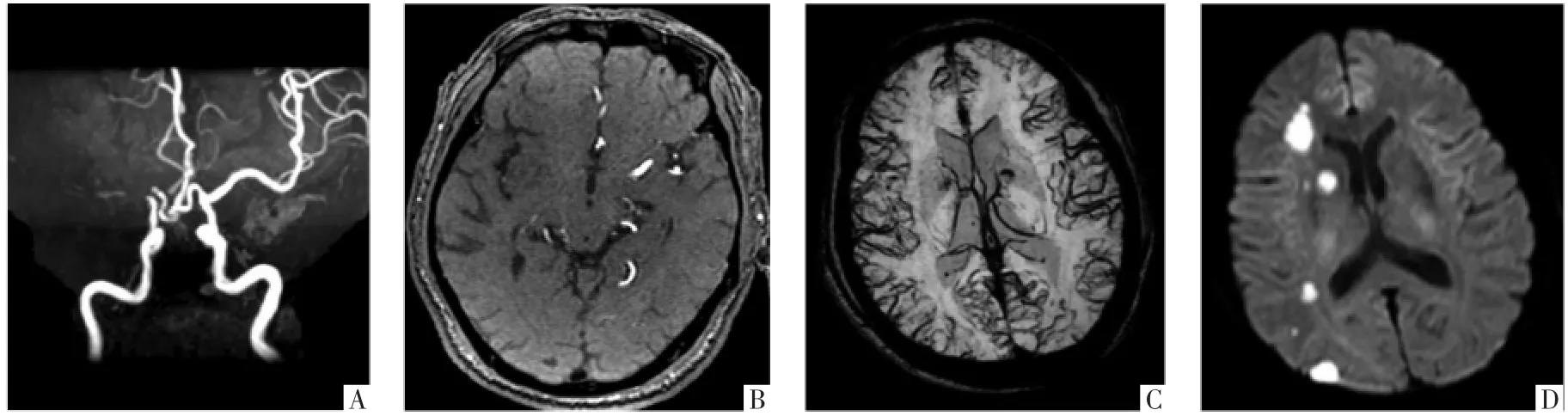
图2 侧支循环不良且APCV征阴性病人,女,56岁。发病10 h,MRA显示右侧MCA闭塞(A图),rLMC评分为5分(B图),APCV征阴性(C图),DWI显示右侧大脑半球多发梗死(27.8 mL)(D图)。入院时和2周后NIHSS分别为6、2分,90 d mRS评分为0分。
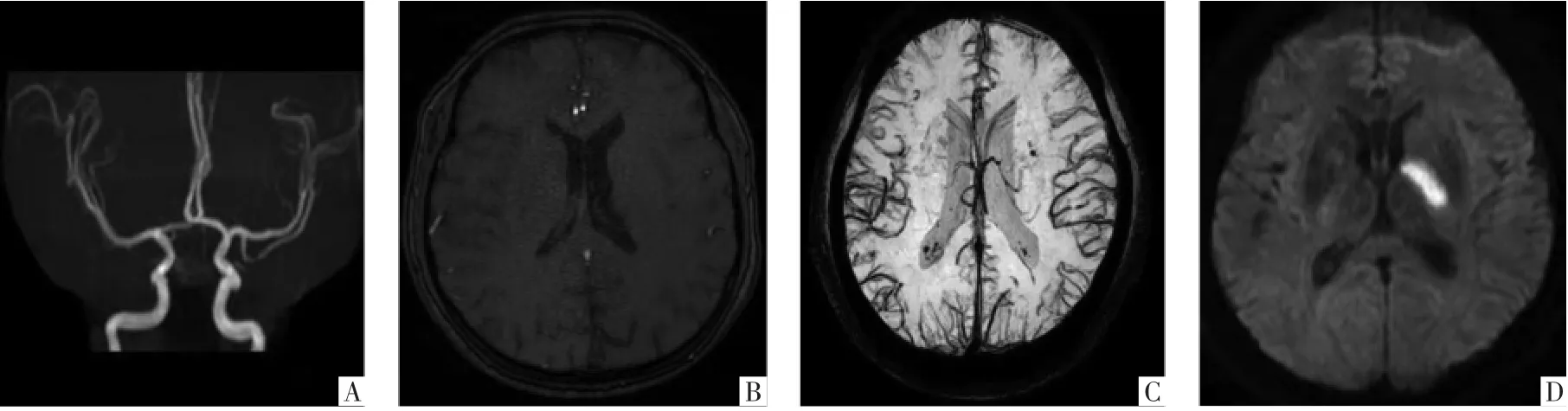
图4 侧支循环良好且APCV征阴性病人,男,32岁。发病12 h,MRA显示左侧MCA-M2段分支中度狭窄(A图),rLMC评分为15分(B图),APCV征阴性(C图),DWI显示左侧基底节区脑梗死(5.96 mL)(D图)。入院时和2周后NIHSS分别为3、1分,90 d mRS评分为0分。
2.3 2组间预后不良率的比较 全部病人中,APCV征阳性组的预后不良率高于阴性组(71.43%和43.33%,χ2=5.740,P=0.017)。其中,侧支循环不良的AIS病人,APCV征阳性组的预后不良率高于阴性组,但差异没有统计学意义(80.00%和33.33%,χ2=4.442,P=0.051);侧支循环良好的AIS病人,APCV征阳性组和阴性组预后不良率间差异无统计学意义(63.64%和45.83%,χ2=1.466,P=0.226)。
2.4 APCV征与rLMC评分相关性分析 全部病人的APCV征与rLMC评分之间呈负相关(r=-0.364,P=0.002)。侧支循环不良及良好的病人中,APCV征与rLMC评分均无相关性(r=-0.200,P=0.326;r=-0.256,P=0.086)。
2.5 APCV征对AIS功能预后的Logistic分析 单因素Logistic分析结果显示,对于全部AIS病人,APCV征、rLMC评分、入院时及2周后NIHSS评分与预后相关;侧支循环不良的AIS病人,APCV征及2周NIHSS评分与预后相关;而侧支循环良好的AIS病人,rLMC评分、入院时及2周后NIHSS评分与预后相关。详见表2。将上述指标纳入回归模型,进一步行多因素Logistic回归分析显示,对于全部AIS病人和侧支循环良好的AIS病人,rLMC评分及2周后NIHSS评分是独立预测因子;而对于侧支循环不良的AIS病人,APCV征为预后不良的独立预测因子。详见表3。
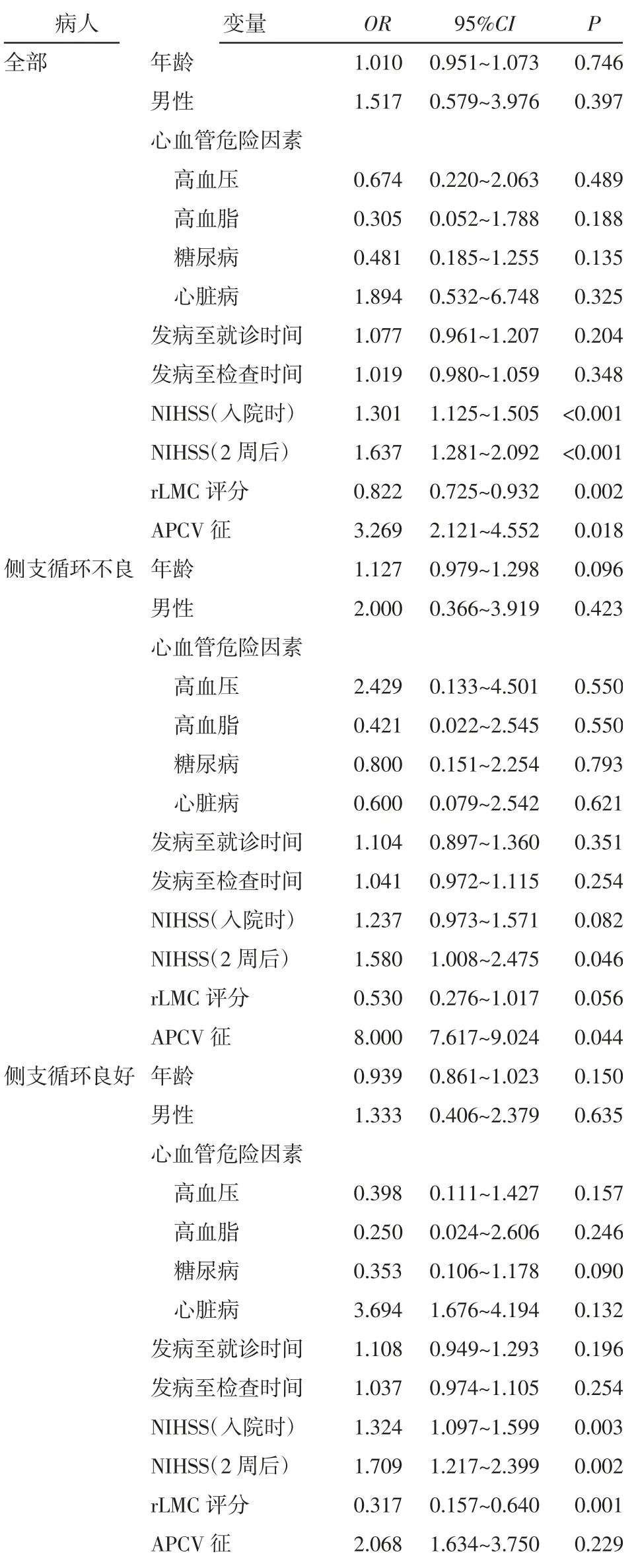
表2 AIS病人预后指标的单因素Logistic分析
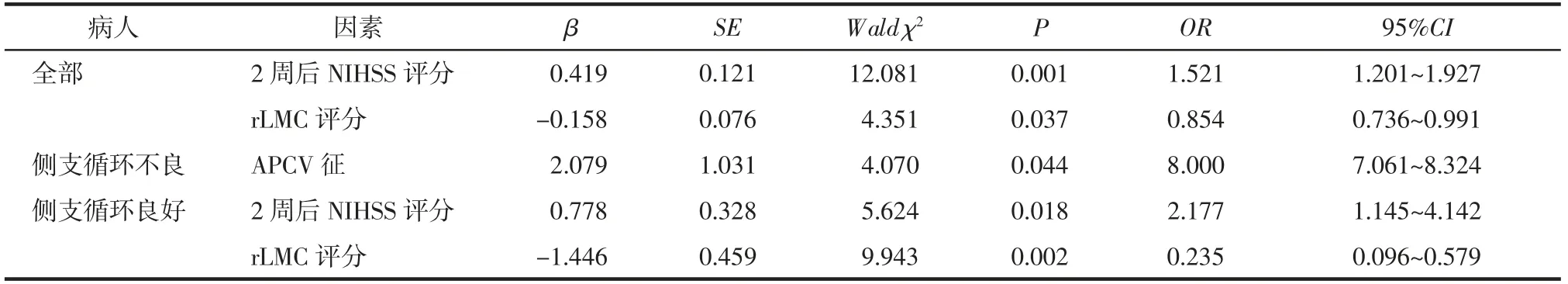
表3 AIS病人预后因素的多因素Logistic回归分析
2.6 2名医师评价的一致性分析 2名医师评价rLMC评分(ICC=0.900,95%CI:0.785~0.941)和APCV征(ICC=0.920,95%CI:0.847~0.939)的一致性良好。
3 讨论
3.1 侧支循环与APCV征的关系 本研究发现侧支循环状态可能是造成AIS病人APCV征阳性率不同的原因。既往Meta分析[8]显示AIS病人APCV征阳性率为34%~81%,本组72例病人的APCV征阳性率为58.33%。此外,本研究根据侧支循环状态将病人进行分层研究,以期更好地揭示APCV发生机制,结果发现侧支循环不良病人的APCV征阳性率(76.92%)更高,其原因可能是侧支循环不良时,责任血管远端脑组织缺乏其他代偿血流,局部灌注压下降及血流量明显减少,局部氧摄取分数(oxygen extraction fraction,OEF)增加,毛细血管及小静脉内氧含量减少,脱氧血红蛋白含量大幅增高,局部磁化率改变导致其APCV征阳性率较高;反之,侧支循环代偿良好时,缺血脑组织通过代偿血流维持一定灌注压及血流量,局部毛细血管及小静脉内氧含量虽然低于正常脑组织,但其OEF改善,脱氧血红蛋白含量相对较少,故而APCV征阳性率较低[6,9-10]。
本研究中,全部病人APCV征与rLMC评分呈负相关,说明侧支循环可影响APCV征的显示,其原因是侧支循环越好,局部脱氧血红蛋白浓度越低,局部磁化率越轻。而侧支循环良好和不良的病人中,APCV征与rLMC评分无明显相关性,可能与样本量小、选择偏差及rLMC评分偏态分布等有关。因此,仍需大样本、多中心研究来阐明APCV征与侧支循环的具体关系。
3.2 发病时间与APCV征的关系 本研究显示,APCV征可能与发病至MRI检查时间的间隔有关。本组侧支循环不良病人中,APCV征阳性组的发病至检查时间明显长于APCV征阴性组。既往研究[9,11]也有类似发现,超急性期AIS病人的APCV征阳性率较低(31%~58%),而急性期及亚急性期较高(67%~89%)。发病时间的不同影响APCV征阳性率,可能是由于随着血管闭塞时间推移,局部脑血流量储备逐渐降低,毛细血管和小静脉内OEF增高,脱氧血红蛋白含量逐渐升高,低信号血管显示更多及更突出。因此,APCV征在一定程度上能够反映AIS区血管内脱氧血红蛋白的动态变化,提示脑缺血病变不可逆程度及其最终预后。
3.3 APCV征对AIS预后评估价值 目前APCV征对于AIS预后评估的价值尚不明确,Vural等[12]认为APCV征阳性者梗死体积较大,提示预后不良。Mundiyanapurath等[13]的结论与之相似。而汪等[1]与Hermier等[14]研究结果与上述报道不同,他们未发现重要的预后指标(包括最终梗死大小、出血性并发症、NIHSS及mRS评分)与APCV征阳性率之间存在明确相关性。但上述研究均未列出不同侧支循环状态下相应APCV征阳性率及该征对神经功能预后的差异。考虑到侧支循环代偿状态可能影响局部皮质静脉的血氧饱和度,本研究对侧支循环状态进行分层研究,结果显示侧支循环不良AIS病人APCV征阳性组的预后不良率稍高于阴性组,但差异无统计学意义(P=0.051),考虑可能与阴性组样本量小(6例)有关,但多因素Logistic回归分析示APCV征是预后不良的独立预测因子。可能是由于侧支循环不良的AIS病人梗死区及缺血低灌注区较大,其局部血流灌注明显下降,皮质静脉OEF效应增强使得APCV征明显。而局部脑组织缺血可以导致神经细胞功能丧失,因此预后不良[15]。侧支循环良好的病人APCV征阳性与阴性组间预后不良率差异无统计学意义。可能是由于侧支循环良好的病人APCV征反映了脑组织对缺血缺氧的一种适度代偿,这种代偿不一定和临床结局形成因果联系[16]。因此,研究APCV征对AIS功能预后的评估价值应考虑侧支循环代偿状态。
3.4 局限性 ①样本量较小,且为单中心回顾性研究。由于纳入的是研究期间所有符合条件的病例,初步结果对于说明侧支循环与APCV征的关系有一定价值,但这一结论仍需多中心研究及增加样本量来验证;②纳入病例均行常规普通内科治疗。将来可进一步研究不同程度的侧支循环开放与APCV显示及溶栓或取栓治疗后脑梗死病人预后的关系;③初步应用rLMC评分评估AIS病人的侧支循环状态,缺乏直接血管造影或脑灌注成像的对照研究。将来可进一步联合直接血管造影及脑灌注成像验证AIS病人侧支循环状态与APCV的关系。
3.5 小结 初步研究表明侧支循环状态可以影响AIS病人APCV征显示,提示采用APCV征评估急性MCA区AIS病人预后时,应考虑侧支循环代偿状态。即当侧支循环不良时,出现APCV征可能预示远期神经功能预后不良;而侧支循环良好时,APCV征对于AIS远期功能预后无明确预测价值。上述差异的原因可能是侧支循环影响局部脱氧血红蛋白浓度及静脉管径。未来研究还应该考虑梗死体积大小、AIS期别以及不同治疗方法对于APCV征象价值的影响。
