阿尔茨海默病与帕金森病痴呆病人的ASL脑灌注研究
2022-02-12陈红日尚松安李青润徐耀王守安张洪英
陈红日 尚松安 李青润 徐耀 王守安 张洪英
阿尔茨海默病(Alzheimer’s disease,AD)和帕金森病(Parkinson’s disease,PD)是老年人最常见的2种神经退行性疾病。其中,AD是一种由多种因素引起、主要累及大脑的神经退变性疾病,病人以进行性认知障碍和记忆力损害为临床特征;PD是一种以运动障碍为主要表现的疾病,认知障碍是其最常见的非运动症状之一[1],24%~31%的病人在确诊后会发展成为帕金森病痴呆(PD with dementia,PDD)而出现全面的认知功能减退[2],两者的鉴别难度较大。动脉自旋标记(arterial spin labeling,ASL)技术能够对微血管灌注进行定量测量,通过标记血液中的氢质子来定量测量脑血流(cerebral blood flow,CBF),可以直接反映局部脑组织微结构的代谢活动。一些研究[3-4]证实通过ASL测得的脑血流量与PET测量的血流灌注值及脑葡萄糖代谢具有良好的一致性。
以往仅Le Heron等[5]利用ASL技术基于CBF绝对值以及主成分分析方法对AD与PDD病人进行脑灌注的对比研究,结果显示AD与PDD病人脑灌注改变具有高度相似性,但并未发现两者之间的灌注差异。有研究[6]强调ASL研究时使用相对脑血流量(relative cerebral blood flow,rCBF)能够更可靠地显示脑血流的微小变化,且rCBF能够消除脑血流的个体差异以及扫描参数的影响。因此,本研究拟采用三维伪连续动脉自旋标记(three-dimensional pseudo-continuous arterial spin labeling,3D pcASL)成像技术,使用标准化处理得到的rCBF进行基于全脑体素的统计分析,比较AD与PDD病人脑灌注模式的异同,并检测灌注模式改变与认知功能损害间的相关性。
1 对象与方法
1.1 研究对象 前瞻性收集自2015年7月—2019年11月期间于江苏省苏北人民医院就诊并经临床评估明确诊断的痴呆病人50例,其中AD病人24例,PDD病人26例。纳入标准:①痴呆病人均符合美国精神病学会精神障碍诊断和统计手册第4版(DSM-Ⅳ)痴呆诊断标准[7];②AD病人符合2011年阿尔茨海默病及相关疾病协会NIA-AA修订的AD诊断标准[8];PDD病人符合2007国际运动障碍协会(Movement Disorder Society,MDS)的PDD诊断标准[9],并采用统一帕金森病评定量表第三部分(UPDRS-III)及H-Y分期评估运动功能;③所有病人均采用简易精神状态量表(mini-mental state examination,MMSE)及蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)评价认知功能,临床痴呆评分量表(clinical dementia rate,CDR)评价认知损害的严重程度,且CDR评分均>1分。排除标准:①血管性痴呆、额颞叶痴呆及其他类型痴呆;②存在多系统萎缩、进行性核上性麻痹等帕金森叠加综合征;③存在脑内病变,如肿瘤、多发脑梗死、出血及血管畸形等;④全身性疾病,如严重贫血、甲状腺功能障碍、肝功能障碍、肾功能障碍、梅毒或获得性免疫缺陷综合征等;⑤其他精神类疾病或抑郁症;⑥Fazekas白质损害分级大于2级。另招募36例健康老年人作为对照组(NC组),年龄、性别及教育程度与2组痴呆病人相匹配,MMSE评分≥28分,MOCA评分>26分。3组受试者均为右利手,视力正常,排除不能配合完成MRI扫描及认知评估的受试者。本研究经医院伦理委员会批准,受试者或家属签署知情同意书。
1.2 数据采集及分析 采用GE Discovery MR750 3.0 T MR扫描设备,8通道相控阵头颅线圈,扫描范围自颅底至颅顶。AD、PDD病人在接受MRI检查前12 h停用相关治疗药物。首先进行常规头颅MRI检查,然后行全脑3D T1WI以及3D pcASL扫描。扫描参数:①3D pcASL:TR 4 844 ms,TE 10.5 ms,标记后延迟时间(post labeling delay time,PLD)2 025 ms,层厚4 mm,层间距0 mm,FOV 24 cm×24 cm,矩阵64×64,层数36,采集次数3,扫描时间5 min 49 s。②3D T1WI:采用磁化准备快速翻转梯度回波序列,TR 12 ms,TE 5.1 ms,层厚1 mm,层数172层,层间距0,FOV 256 mm×256 mm,矩阵256×256。
1.3 数据预处理 在Matlab(R2013b版本)平台上采用SPM12软件(https://www.fil.ion.ucl.ac.uk/spm)对所有MR影像进行预处理:①提取3D pcASL序列扫描后获得的CBF图,将每个受试者的CBF图配准到各自的3D T1WI影像上;②将配准后的3D T1WI影像分割为灰质、白质和脑脊液,然后将分割后的灰质结构像标准化到蒙特利尔神经病研究所标准空间(MNI)模板,生成个体空间去往标准空间的转换矩阵;③将转换矩阵应用于步骤①配准过的CBF图,即可得到每个受试者在MNI空间的CBF图;④将配准后的CBF图体素重采样为2 mm×2 mm×2 mm大小,用8 mm大小的高斯滤波核进行空间平滑;⑤最后为校正个体标记效率不同,并消除扫描参数及血流动力学变异的影响,将配准后的CBF图像进行标准化处理,得到受试者的rCBF图。
1.4 统计学方法 采用SPSS 25.0软件进行数据分析。计数资料以例(%)表示,3组间比较采用χ2检验。正态分布的计量资料以均数±标准差(±s)表示,2组间比较采用独立样本t检验,3组间比较采用单因素方差分析,进一步两两比较采用LSD-t检验;非正态分布的计量资料以中位数(四分位距)[M(P25,P75)]表示,3组间比较采用Kruskal-Wallis检验。P<0.05表示差异有统计学意义。使用Matlab平台SPM12软件对3组CBF图进行分析,单因素协方差分析(analysis of covariance,ANCOVA)中差异有统计学意义的脑区作为脑灰质掩模,采用独立样本t检验进一步比较,将年龄、性别、受教育程度以及灰质体积作为协变量。多重比较校正采用FWE校正,校正后P<0.05表示差异有统计学意义。在Matlab中应用DPABI软件(V4.1)分别提取组间比较差异具有统计学意义的脑区rCBF值,采用Pearson相关方法对AD组与NC组、PDD组与NC组差异脑区的rCBF值与MMSE、MoCA评分做相关性分析,P<0.05表示差异有统计学意义。
2 结果
2.1 3组间一般资料比较 3组间性别、年龄及受教育程度的差异均无统计学意义(均P>0.05),AD组与PDD组病程的差异无统计学意义(P>0.05)。AD组和PDD组的MMSE、MoCA评分均高于NC组(均P<0.05),但AD组和PDD组间MMSE、MoCA、CDR评分的差异均无统计学意义(均P>0.05),详见表1。
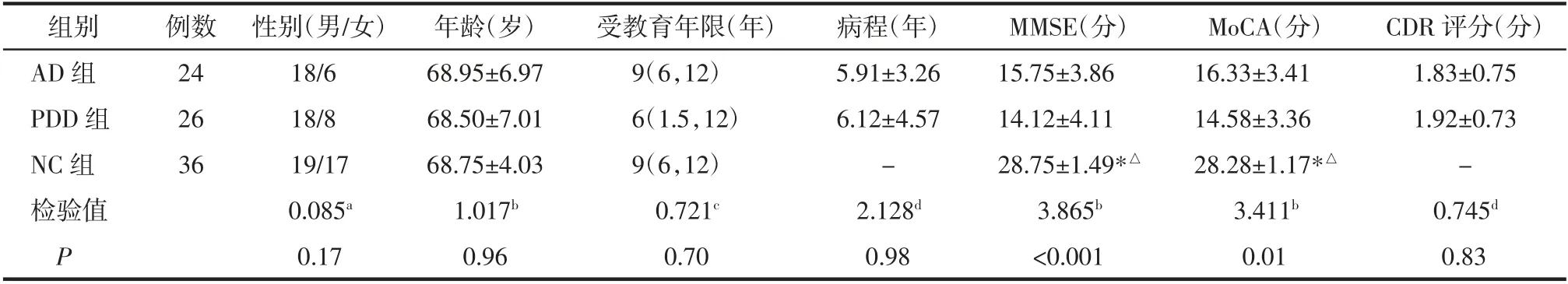
表1 AD组、PDD组及NC组的临床资料特征比较
2.2 AD组与PDD组的MoCA各项评分比较 AD组的视空间与执行能力评分高于PDD组,但记忆力评分低于PDD组(均P<0.05);其余评分的差异均无统计学意义(均P>0.05)。详见表2。
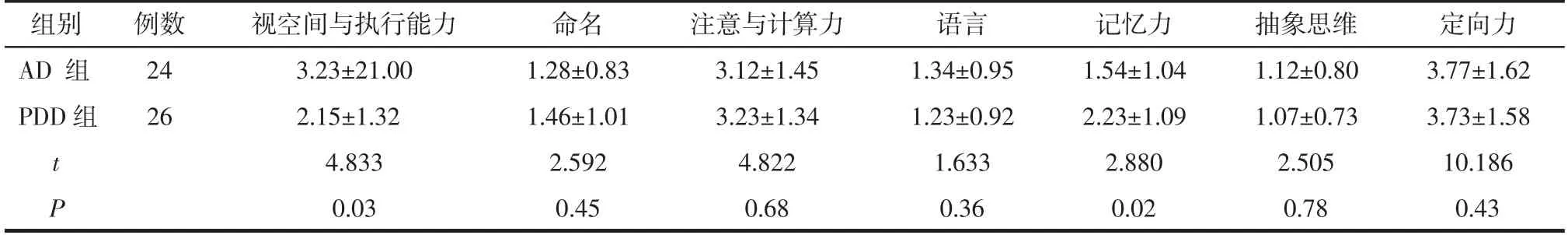
表2 AD组与PDD组的MoCA各项评分比较 分
2.3 3组间CBF图比较 3组间CBF图上差异有统计学意义的脑区包括双侧的额、顶、颞叶皮质,以及双侧基底神经节、壳核和海马、海马旁回等皮质下结构(P<0.05)(图1)。与NC组相比,AD组双侧颞中回、前额叶、枕顶叶、角回、楔前叶的灌注减低,而双侧丘脑、基底节、海马、海马旁回、辅助运动区的灌注增高(P<0.05),双侧呈基本对称分布(图2A);PDD组的脑灌注减低及增高区与AD组的基本一致,但是变化的范围缩小(P<0.05)(图2B)。与AD组相比,PDD组双侧壳核、左侧中央前回、右侧辅助运动区(supplementary motor area,SMA)的灌注减低,右侧顶下小叶(inferior parietal lobule,IPL)灌注增高(P<0.05)(图3)。
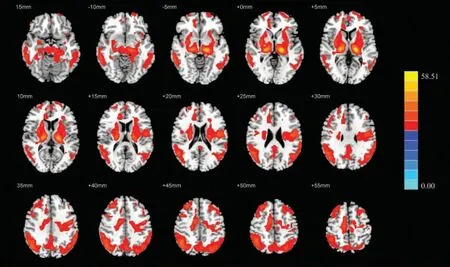
图1 3组间CBF存在显著变化脑区的MNI模板投影图(彩带表示T值,红色代表灌注增高,蓝色代表灌注减低)。
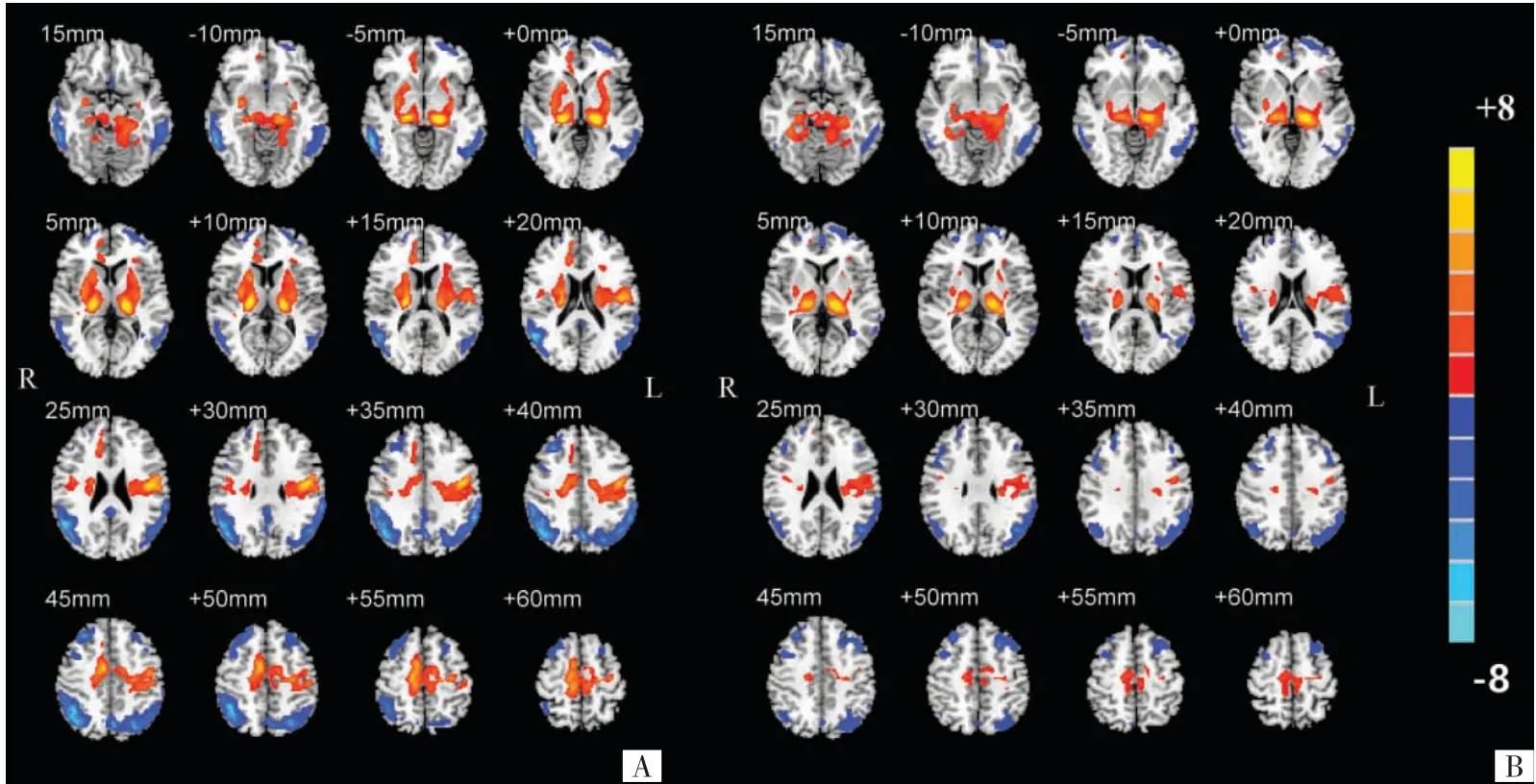
图2 AD组(A图)与PDD组(B图)分别与NC组相比CBF存在显著变化脑区的MNI模板投影图。AD、PDD组呈现相似的广泛大脑半球皮质低灌注,以及皮质下脑区及辅助运动区相对高灌注的变化模式(彩带表示T值,红色代表灌注增高,蓝色代表灌注减低)。
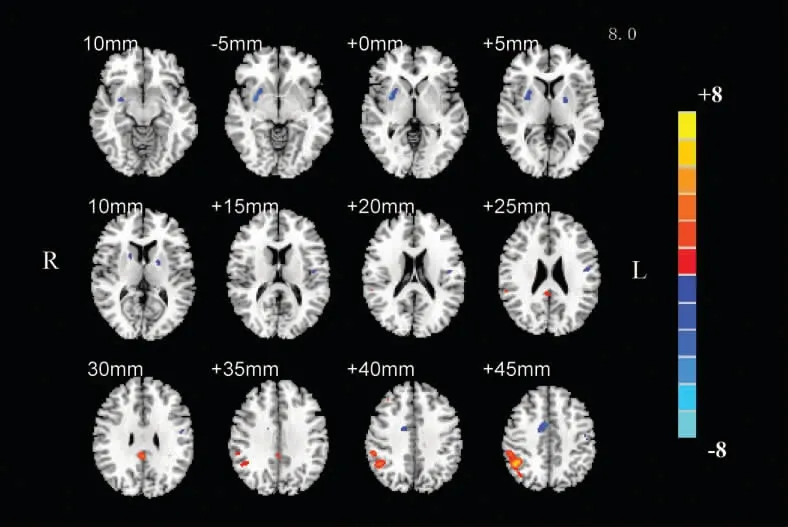
图3 PDD组与AD组相比CBF存在显著变化脑区的MNI模板投影图。PDD组较AD组的双侧壳核、左侧中央前回、右侧辅助运动区灌注减低,右侧顶下小叶灌注增高(彩带表示T值,红色代表灌注增高,蓝色代表灌注减低)。
2.4 灌注异常脑区的rCBF值与临床评分的关系 AD组左侧额中回及左侧颞中回的rCBF值与MMSE评分(分别r=0.64,P<0.001;r=0.50,P=0.01)及MoCA评分(分别r=0.44,P=0.03;r=0.48,P=0.02)均呈正相关(图4),余差异脑区与临床认知相关评分均无显著相关性。PDD组差异脑区与临床认知及运动相关评分均无显著相关性。
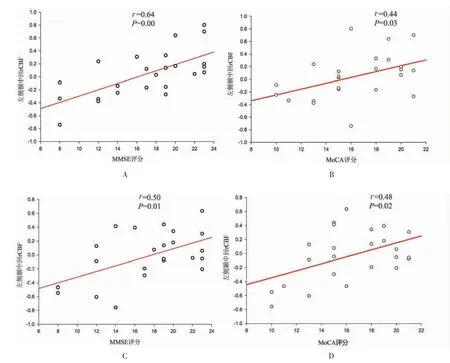
图4 AD组左侧额中回与颞中回rCBF值与临床评分的相关性散点图。A、B图为AD组左侧额中回rCBF值与MMSE、MoCA评分的相关性散点图,C、D图为左侧颞中回rCBF值与MMSE、MoCA评分的相关性散点图。
3 讨论
3.1 采用3D pcASL比较AD与PDD病人脑灌注改变的可行性 在以往的ASL研究中,AD病人在额颞叶、顶下小叶、枕叶、后扣带回及楔前叶等广泛脑区常存在灌注减低[10-11]。与NC组相比,PDD组在额颞叶、楔前叶、后扣带回、顶枕叶等多个脑区呈现低灌注[5]。ASL MRI技术避免了放射性对比剂的注射,具有无创、可重复性高、扫描时间短等诸多优势,已被广泛应用于AD与PDD的研究。在国际医学磁共振协会和欧洲ASL和痴呆研究小组2012年起草的白皮书中,推荐将pcASL序列作为痴呆病人的ASL临床扫描方案[12]。因此,本研究基于较新的3D pcASL技术对AD、PDD病人的脑血流灌注进行研究,结果显示,与NC组相比,AD组、PDD组均表现为类似的双侧大脑半球皮质大面积低灌注和皮质下脑区及辅助运动区相对高灌注的模式,由此我们推测AD和PDD可能具有类似的脑血流动力学损害过程。2组痴呆病人间的灌注差异位于双侧壳核及运动相关脑区,提示PDD可能存在额外运动功能相关的损害。
3.2 AD、PDD病人均存在广泛皮质CBF减低 本研究结果中,AD、PDD病人与NC组相比均存在广泛的皮质低灌注。AD、PDD组的双侧额叶、颞叶和枕顶叶皮质,以及楔前叶、角回均存在对称性低灌注,与以往的研究结果相符[13-16]。以上脑区参与了执行功能、记忆,信息处理等多方面高水平的认知功能,同时楔前叶、角回亦是默认网络(default mode network,DMN)的重要组成部分,DMN的损伤与情景记忆处理、自我认知及周围环境感知等多方面高水平的认知功能下降有关[17]。此外,AD组左侧颞中回、额中回低灌注与MMSE及MoCA评分均呈正相关,由此推断AD病人认知损害可能与这些脑区血流低代谢有关联。既往有PET研究也发现PDD病人在双侧额叶、顶叶、枕叶和颞叶以及后扣带回有广泛的FDG摄取减少,并且较PD-MCI病人存在更明显的代谢减低[18];一项在对中早期PD病人的ASL研究[19]发现,参与构成执行控制网络的前额叶皮质、前辅助运动区以及顶叶皮质灌注减低,并且其低灌注范围明显大于灰质萎缩范围,证明PD在脑结构发生改变之前即存在功能异常。因此,活体状态脑灌注损害模式可能反映了AD与PDD的内在的病理生理过程机制。
3.3 AD、PDD病人均存在局部脑区CBF增高 本研究结果表明,相较于NC组,PDD组左侧中央前回、双侧壳核、丘脑呈现高灌注,与文献[4]所述的PD相关代谢模式表达相匹配。同样,AD组也出现与PDD组相似的以基底节区、丘脑为主的高灌注模式,在以往针对AD的ASL研究[20]中亦有类似报道。解剖学研究表明皮质和皮质下区域通过复杂解剖通路相互连接并相互作用,当皮质出现功能障碍时,可通过提高基底神经节和丘脑的活动性来抵抗这种损伤[21]。因此,有研究者[22]认为神经退行性疾病中局部CBF增高是大脑在一定程度上对皮质损害的神经代偿反应。AD、PDD作为以脑代谢活动减退为特征的疾病,相较于对照组,其全脑绝对血流量的减低已经得到证实[19,23]。本研究为消除脑血流的个体间差异以及扫描参数的影响,将CBF数据进行标准化处理得到rCBF进行统计分析。有研究[6]强调使用ASL研究时rCBF对显示脑血流的微小变化更具可靠性。Le Heron等[5]基于CBF绝对值以及主成分分析方法得到AD与PDD病人的脑灌注改变具有高度相似性的结论,本研究与该结果一致,同时本研究进一步发现两者在皮质下以及运动相关脑区存在特征性差异。Fernández-Seara等[19]在PD绝对CBF与rCBF改变的对比研究中发现,标准化后相对脑血流灌注增高的区域,实际脑血流量并无升高,这是由于标准化过程中引入病人组较小的全脑CBF平均值进行计算,使灌注保留的脑区呈现灌注相对增高。因此,我们有理由认为AD组和PDD组的基底节、丘脑、海马以及边缘系统等的高灌注是标准化引起的相对改变,造成这种现象的内在机制可能是2种神经退行性疾病全脑血流灌注减低的同时,血流的再分布出现失衡。
3.4 3DpcASL在区分AD与PDD病人中的作用 在PDD组与AD组的比较中,双侧壳核呈现灌注减低,验证了PD以黑质致密部多巴胺能神经元变性丢失、纹状体多巴胺含量减少为特征的病理改变。PDD组的左侧中央前回、右侧辅助运动区相较于AD组的灌注减低,右侧顶下小叶的灌注增高,与目前已知的PD病人纹状体-丘脑-皮质环路(striatalthalamo-cortical,STC)损伤是相吻合的[24]。中央前回是主要运动区的关键组成部分,主要参与复杂性运动行为的执行、产生。SMA位于大脑半球内侧壁、初级运动皮质前方,通过STC环路接受更多来自基底节区的冲动传入,协同参与运动的高级调控和低级执行过程。IPL则涉及运动信息的储存和调用功能,在运动准备中起重要作用,PDD组的IPL相较于AD组的灌注增高,可能是PD病人对运动损伤的一种代偿反应。本结果表明ASL技术能够探及AD与PDD病人的脑灌注差异,并且差异脑区的异常灌注符合PDD的核心病理改变,与PDD病人运动功能损害相一致。
3.5 局限性 本研究尚存在以下不足:①纳入样本量较少,后续仍需进一步扩大样本量进行纵向深入研究;②目前仅分析了2类痴呆病人脑灌注改变,采用的临床量表评分较为单一,后续研究将纳入更为详细、全面的认知功能量表对病人进行评价;③ASL对脑血流CBF灌注的检测结果容易受到标记后延迟时间、层厚、矩阵等多参数影响,若能结合PET或SPECT等其他影像学方法进行多模态对比研究,将会进一步提高研究的准确性;④虽然病人均在检查前12 h停用相关药物,但是难以完全消除药物对脑微血管的影响,对研究结果可能会造成一定干扰。
3.6 小结 本研究揭示了AD与PDD具有类似的广泛皮质低灌注与皮质下脑区及辅助运动区相对高灌注的异常灌注模式,意味着AD与PDD可能存在共同的内在机制。3D pcASL技术能够从影像学角度为阐明这两种疾病的病理生理机制提供重要可视化依据。
