开腹与腹腔镜脾门淋巴结清扫对进展期胃癌的近期疗效观察及生存分析
2022-02-05朱海丰严栋梁
朱海丰, 严栋梁
胃癌发病率高、致死率高、预后差,严重威胁患者的生命健康[1-3]。进展期胃癌脾门淋巴结(No.10淋巴结)转移的发生率为9.8%~27.9%,与患者的预后密切相关[4-5]。针对胃体与近端胃癌者,需要实施No.10淋巴结在内的D2淋巴结清扫术,开腹脾门D2淋巴结清扫已广泛应用于临床,但脾门区域血管解剖复杂,淋巴结位置较深,清扫时出血风险大[6-7]。目前,国内各大胃癌治疗中心对于进展期胃癌采用腹腔镜辅助D2淋巴结清扫的安全性存在很大争议[8-11]。本研究对比开腹与腹腔镜脾门淋巴结清扫对进展期胃癌的近期疗效及生存情况,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月至2019年6月南通市中医院收治的86例拟行根治性患者全胃切除术的进展期胃癌为研究对象。纳入标准:①参照《胃癌规范化诊疗指南(试行)》[12],患者符合进展期胃癌的诊断标准,术前病理诊断为胃腺癌,肿瘤位于胃体或近端;②年龄18~79岁;③有手术指征;④美国麻醉医师协会(american society of anesthesiologists,ASA)分级为为Ⅰ~Ⅲ级;⑤预计生存期>3个月;⑥均为脾门淋巴结转移者;⑦TNM分期Ⅰ~Ⅲ期;⑧患者知情同意,均签署知情同意书。排除标准:①合并其他恶性肿瘤者;②有精神疾患者;③既往有上腹部手术史;④术前经靶向治疗、化疗、放疗者;⑤妊娠期或哺乳期妇女;⑥伴严重心血管疾病者;⑦肝肾功能严重异常者。该研究获得医院医学伦理委员会批准,批号为20161225。共86例入组,遵患者意愿采用开腹脾门淋巴结清扫者为对照组,采用腹腔镜脾门淋巴结清扫为研究组,每组均为43例。两组临床资料具有可比性(P>0.05),见表1。

表1 对照组和研究组的一般资料比较(例)
1.2 方法 术前两组患者均接受普通胃镜检查、腹部检查、选择性的超声胃镜检查以及盆腔增强CT/MRI检查。参照《日本胃癌治疗指南2014版》[13],两组均行根治性全胃切除术。
研究组:采用腹腔镜脾门淋巴结清扫。气管插管后行全麻处理,随后建立CO2气腹,采用五孔法将腹腔镜置入,逐层探查肿瘤的位置、大小等情况,判定肿瘤是否触犯脾脏、肝脏等组织。剥离胰腺包膜与结肠系膜前叶,分离并切断部分胃短血管、胃韧带以及胃网膜左血管,随后对脾门进行解剖,清除No.10淋巴结。
对照组:采用开腹脾门淋巴结清扫。气管插管全麻,取平卧位,在患者上腹部正中位置,切口大小为17~24 cm,其余操作同研究组。
1.3 观察指标 ①比较两组术中情况:包括总手术时间、No.10淋巴结清扫时间、总出血量、清扫No.10淋巴结出血量、淋巴结总清扫数目、No.10淋巴结清扫数目、肿瘤大小。②比较两组术后情况:包括术后首次排气时间、胃管拔出时间、术后首次排便时间、住院时间、引流管拔出时间以及住院费用。③两组术后并发症对比:统计两组术后7 d内吻合口漏、腹腔出血、伤口感染、肺部感染等并发症发生情况。④生存分析:术后门诊随访,随访3年,3个月随访1次,随访终点为随访时间截止或全因死亡日期。
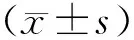
2 结果
2.1 两组术中情况对比 两组总手术时间、肿瘤大小、No.10淋巴结清扫时间、No.10淋巴结清扫数目、淋巴结总清扫数目比较,差异无统计学意义(P>0.05),研究组总出血量、清扫No.10淋巴结出血量低于对照组(P<0.05),见表2。
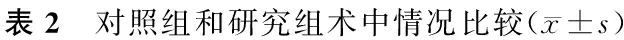
2.2 两组术后情况对比 两组引流管拔出时间、住院费用比较,差异无统计学意义(P>0.05);研究组住院时间、术后首次排便时间、胃管拔出时间、术后首次排气时间均短于对照组(P<0.05),见表3。
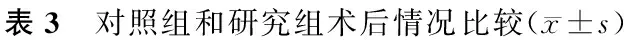
2.3 两组术后的并发症对比 两组术后7 d内总并发症发生率相比,差异无统计学意义(P>0.05),见表4。

表4 对照组和研究组术后并发症比较[例(%)]
2.4 比较两组患者的无进展生存时间 随访截至2022年6月或患者死亡日期,对照组失访1例,研究组失访2例,随访率为96.51%(83/86)。研究组与对照组无进展生存时间分别为22.35个月(95%CI:12.39~28.41)、21.73个月(95%CI:9.25~24.52),两组无进展生存曲线比较,差异无统计学意义(Log-rankχ2=0.737,P=0.391),见图1。

图1 两组患者的无进展生存曲线
3 讨论
近年来,胃癌的发病趋势呈逐年上升的趋势[14]。脾门淋巴结转移的发生率较高,《日本胃癌治疗指南2014版》将No.10淋巴结作为D2淋巴结清扫的必要环节。但目前关于脾门淋巴结清扫的适应证选择仍无标准化方案[15-16]。Faiz等[17]指出,针对胃癌患者,脾门淋巴结清扫可延长患者的生存时间。有研究证实,与开放手术相比,腹腔镜手术可达到与其类似的近期手术效果,预后生存差异无统计学意义[18-19]。
脾脏的解剖位置相对特殊,丰富的血液供应及脆弱的组织特性,在脾门淋巴结清扫中,需要较为安全的手术技术来避免损害脾脏及其组织[20-22]。韩复等[23]研究结果显示,在治疗进展期胃癌中,腹腔镜手术具有与开放手术远端胃癌D2根治术类似的手术效果,且手术切口小,有助于患者术后恢复。李荣发等证实[24],在治疗进展期胃癌中,腹腔镜下远端胃癌根治术具有出血量少、患者术后恢复快、并发症发生率低,且与开放手术相比,其生存率差异无统计学意义。本研究结果显示,在进展期胃癌根治性全胃切除术中,腹腔镜脾门淋巴结清扫可减少术中总出血量及清扫N0.10淋巴结出血量,缩短术后首次排气时间、术后首次排便时间、胃管拔出时间、住院时间,且两组术后并发症发生率差异无统计学意义(P>0.05),随访结果显示,两组术后3年内无进展生存曲线比较,差异无统计学意义(P>0.05)。可能因为相对充分的操作空间以及腹腔镜的放大效应,使腹腔镜脾门淋巴结清扫更容易。陈维等[25]研究同样证实,与开放手术相比,腹腔镜全胃切除根治术具有术后恢复快、创伤小、并发症小、出血量少等优势,两组预后及淋巴结清扫数目,差异无统计学意义(P>0.05)。
综上所述,在进展期胃癌根治性全胃切除术中,腹腔镜脾门淋巴结清扫近期效果良好,安全可行,且预后良好。但本研究随访年限及选取例数有限,研究结果可能存在偏倚,后续仍需要延长随访时间,扩大样本量来深入分析开腹与腹腔镜脾门淋巴结清扫对进展期胃癌的近期疗效及生存情况。
