急性心肌梗死合并出血性脑梗死致Niagara 瀑布样T 波1 例
2022-01-28蒋文青吴代琴练思雨张先明
蒋文青 吴代琴 练思雨 张先明
患者男,67 岁,因“反复胸痛、头晕9 个月,再发加重2 d”于2021 年4 月30 日入院。9 个月前患者心前区胀痛伴头晕,于外院行冠脉造影后诊断为冠心病,规律服用双联抗血小板聚集、冠心病二级预防药物,其间主诉症状偶发,程度较初发时轻。入院前2 d(2021 年4 月28 日19 时左右),该患者于行走时突发心前区绞痛,持续数分钟,放射至颈部、下颌,伴头晕、黑矇,无大汗淋漓,无意识障碍及肢体活动障碍,当日19:30 立即就诊于三穗县人民医院,心电图(图1)示室速,予药物治疗(具体不详)后转为窦性心律,胸痛、头晕有所减轻但仍持续存在,遂于次日02:10转入黔南州人民医院,心电图(图2)提示“窦缓、ST-T 改变”,诊断为“急性冠脉综合征”,予相关治疗(具体不详)后效果不佳;通过胸痛医联体转诊贵州医科大学附属医院心血管内科,收入CCU病房。
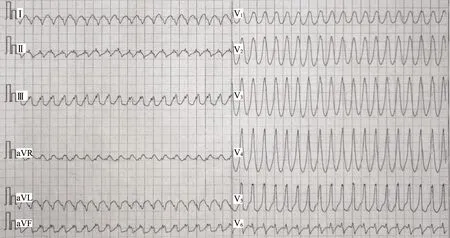
图1 2021 年4 月28 日20:23 心电图
患者既往高血压史7 年,未予治疗;2 型糖尿病病史9 个月,口服“阿卡波糖5 mg Bid”降糖,日常未监测血压及血糖。入院查体:体温36.6 ℃,脉搏50 次/min,呼吸20 次/min,血压120/82 mmHg,神清,精神尚可,查体合作,平车推入。皮肤黏膜无黄染,浅表淋巴结未触及肿大,头颅五官正常,口唇无发绀,双瞳等大等圆、对光反射存在。双侧胸廓对称,双肺呼吸音稍粗,可闻及散在湿啰音。心率50 次/min,律齐,未闻及瓣膜杂音。肝脾未触及肿大,双下肢无水肿。神经查体无异常。入院查血清钾4.023 mmol/L,行心电图检查(图3)示:窦性心律,心率50 次/min;Ⅰ、aVL 导联T 波倒置;V1—V3导联T 波低平、双向;V4、V5导联出现巨大倒置T 波,两侧不对称,振幅达0.8 mV,QTc 显著延长(达630 ms)。心电图诊断:窦性心动过缓,符合急性心肌梗死心电图表现,QTc延长,V4—V6导联T 波符合典型Niagara 瀑布样T波。并阅当地医院心电图,考虑窦性心动过缓,RR间期相等(1.26 s),心率48 次/min,电轴左偏(-43°),V1—V3导联ST 段抬高0.1~0.2 mV,T 波双向,V4—V6导联出现巨大倒置T 波(图2 箭头所示),两侧不对称,振幅0.4~0.8 mV,QTc 显著延长达520 ms。
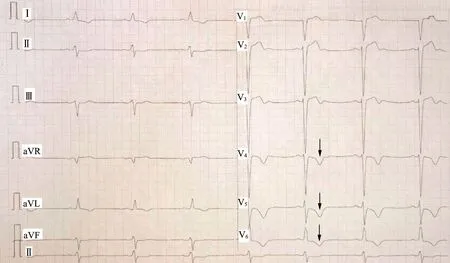
图2 2021 年4 月29 日02:17 心电图
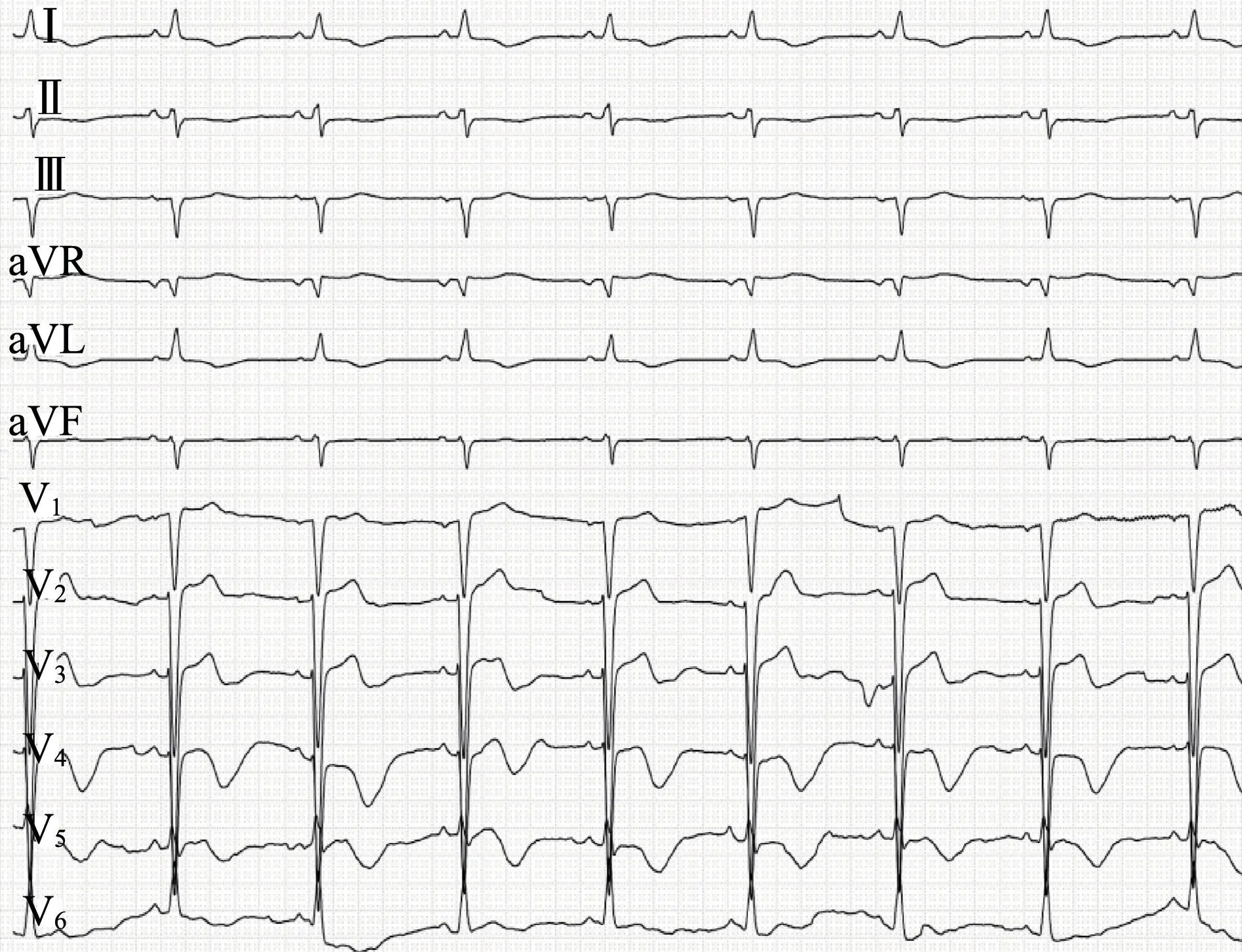
图3 2021 年4 月30 日19:10 心电图
入院后予双联抗血小板聚集、调脂稳定斑块等治疗。鉴于患者头晕症状持续存在且心电图可见Niagara 瀑布样T 波,不除外脑血管意外可能,遂安排头颅CT 检查。CT 检查结果(图4)示:左侧半卵圆中心脑出血(6 mm×7 mm),右侧额叶有软化灶。由于脑出血诊断明确,因此停用抗血小板药物,以免加重病情,并加用丙戊酸钠预防癫痫。病程中仍反复出现快速性室性心律失常伴血流动力学障碍,予电复律、除颤、维持水电解质平衡及冠心病二级预防用药等治疗,待一般生命体征平稳后于5 月5日完善头颅MR+DWI 检查。头颅MR +DWI 检查结果(图5)示:右侧额叶、左枕叶、脑桥有软化灶及胶质增生,DWI 提示左侧脑室体旁见小片状稍高信号影,考虑出血性脑梗死。鉴于出血部分尚稳定,遂再次加用阿司匹林单抗血小板聚集及丁苯酞、甲钴胺等药物治疗。因患者反复发作室性心律失常,5月18 日行ICD 植入。术后复查心电图如图6 所示,心房起搏心律,心率60 次/min,电轴左偏(-51°),不完全性左束支阻滞,多导联T 波低平、倒置,可见原有V4—V6导联倒置T 波已无Niagara 瀑布样T 波形态,QTc 为474 ms。患者于5 月25 日病情好转出院。
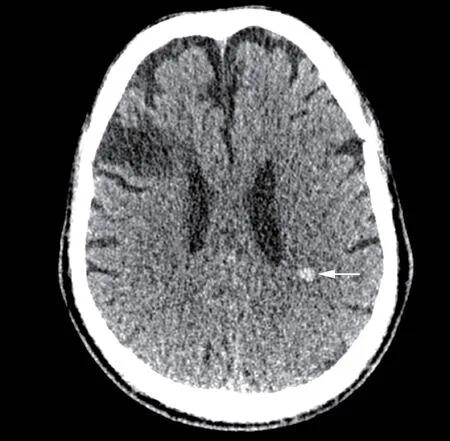
图4 2021 年5 月1 日11:05 头颅CT 示左侧半卵圆中心脑出血(6 mm×7 mm)
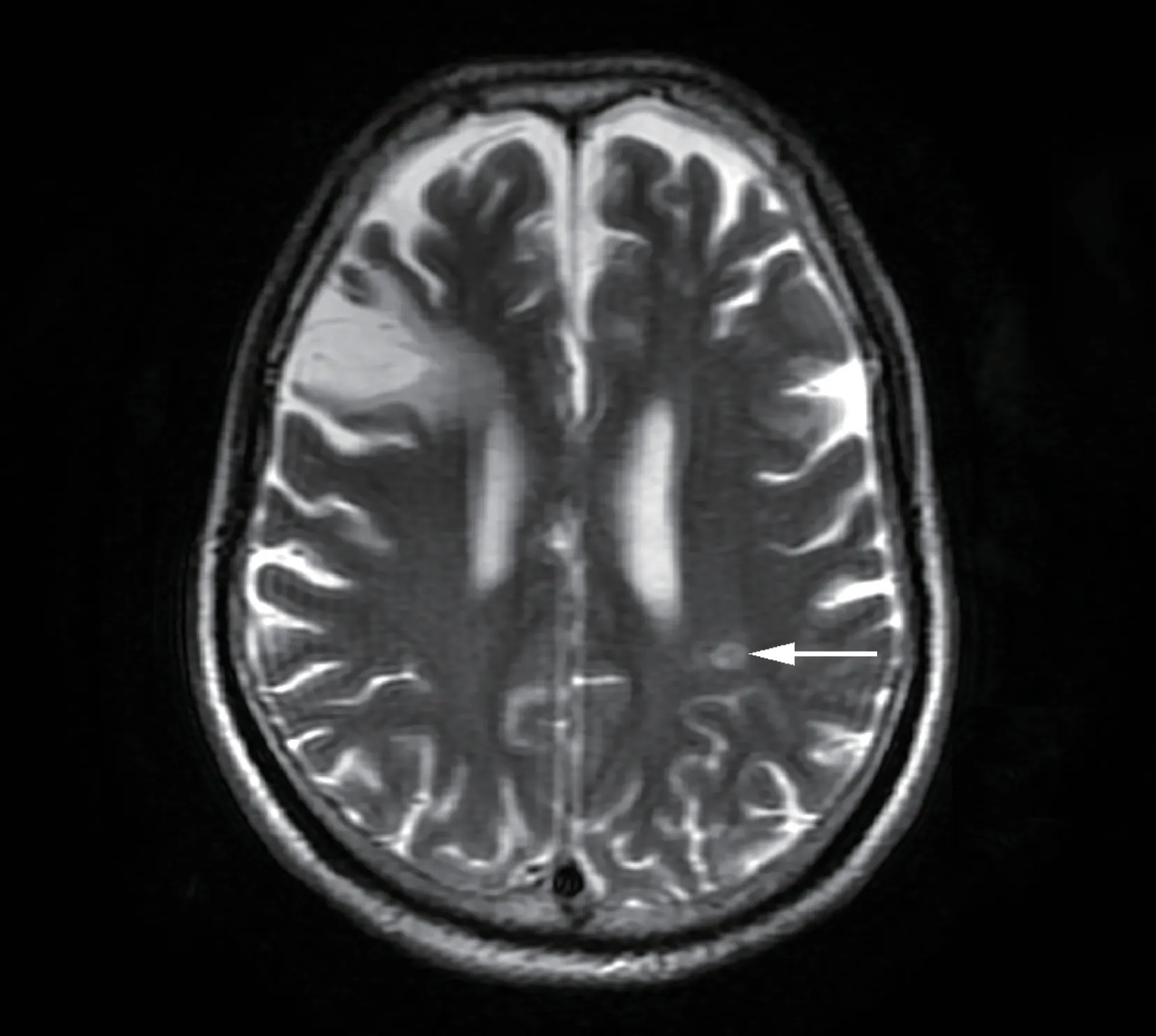
图5 头颅MR+DWI 考虑左侧脑室体旁近期梗死灶
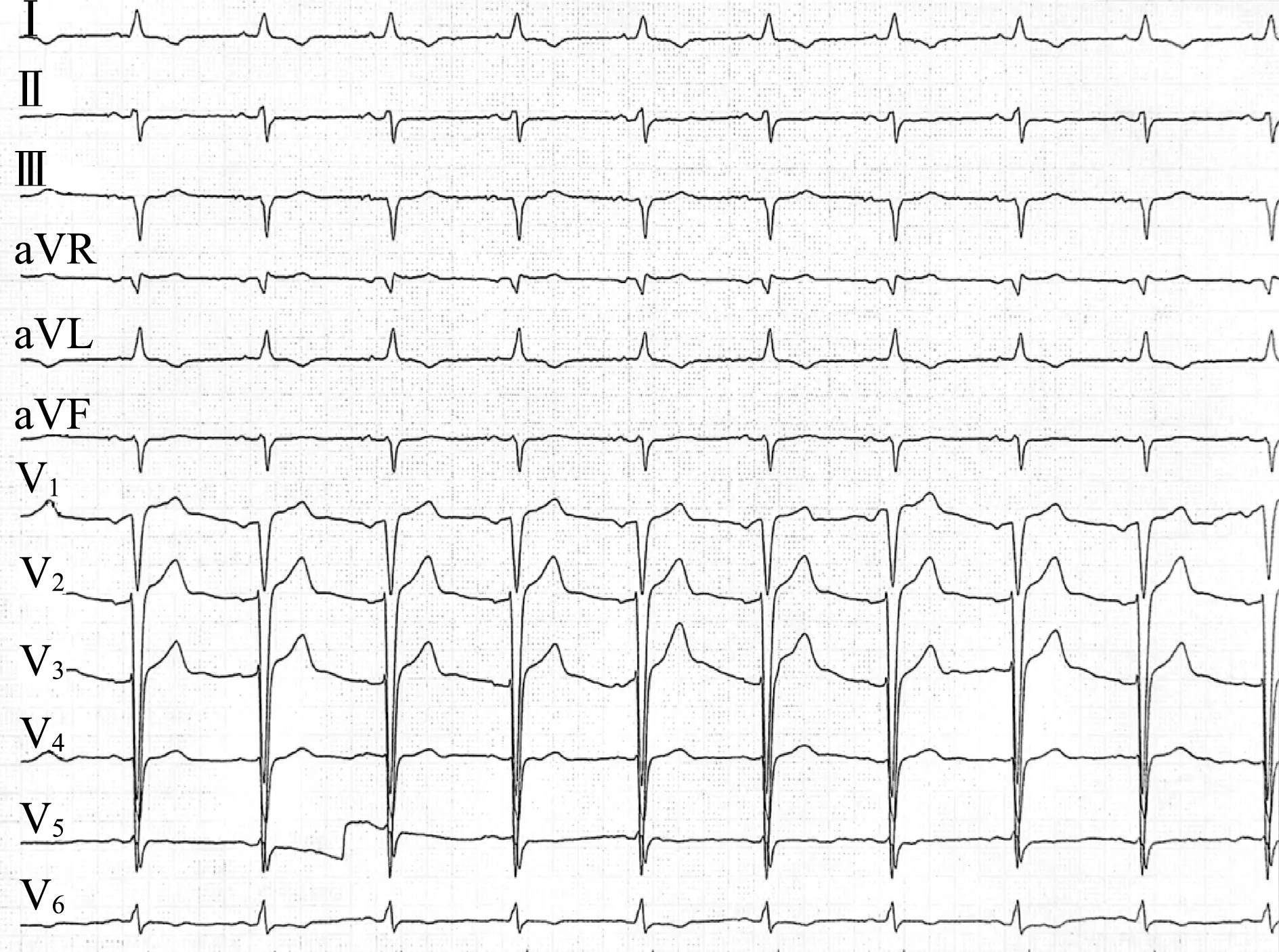
图6 2021 年5 月19 日ICD 置入术后复查心电图
讨论脑血管意外患者的心电图上可见形态特殊的巨大T 波,1954 年首次由Burch 报道[1]。由于这种特征性T 波与Niagara(尼亚加拉)瀑布的马蹄形开口形似,因此,美国哈佛医学院的Hurst JW 教授于2001 年将其命名为“Niagara 瀑布样T波”[1-2]。它的发生机制与交感神经广泛强烈激动,即儿茶酚胺风暴直接损伤心肌细胞或广泛的心外膜缺血(由冠脉痉挛等因素引发)相关[3],大量儿茶酚胺还可以通过下丘脑星状神经节共同影响心肌复极;当心外膜复极时程显著延长时,原本由心内膜指向心外膜的复极向量改为由心外膜指向心内膜,引起游离壁导联T 波倒置[3],故又称为“交感神经介导性T 波”。一般来说,典型Niagara瀑布样T 波的振幅>1 mV,以V4—V6导联多见,也可出现在其他导联;一般不伴有ST 段偏移及病理性Q 波,以QTc 延长为最具特征性的表现,典型者可>800 ms[3-5]。Niagara瀑布样T波演变迅速,特征性T 波及QTc 改变持续数日后可自行消失,且病程中常伴有快速性室性心律失常[3,6-8]。本例患者合并急性冠脉综合征,故伴有ST 段改变,以往也有急性心肌梗死导致脑供血不足,引发Niagara瀑布样T 波的报道[9],但此例患者颅脑影像学检查均提示存在脑卒中,故考虑出血性脑梗死导致的交感风暴是引发Niagara 瀑布样T 波的主要原因。入我院后检查的心电图与首次发现Niagara 瀑布样T波的心电图相比,前者的典型形态已开始消退,据此推测脑血管意外发生时间可能较早。临床中Niagara 瀑布样T 波并非脑血管意外的特异性诊断指标,能引起儿茶酚胺风暴的多种情况均可引起此现象,如急腹症[10]、低血糖[11]、肺栓塞[12-13]和肺心病[14]、肾功能不全[15]、鼻出血[16]、围生期心肌病[17]等。此外,影响QTc 的其他因素(如电解质、左氧氟沙星[18]等药物)也会导致类似的心电图表现。心肌梗死合并脑梗死患者心电图出现此征象时较难鉴别[19],严重的头痛症状及急性阿斯综合征发生[20-21]时,以及外伤尤其是颅脑外伤患者中,也可见此种形态的T 波[22]。在临床诊治中,Niagara 瀑布样T 波还应与缺血、心尖肥厚所致的巨大倒置T波相鉴别[1-3]。
本例患者外院心电图可见ST 段抬高及相应导联T 波双向;而出现巨大倒置T 波的导联与上述反映心肌缺血(损伤)的心电改变所在导联并不相符,且前者具有如下典型特点:基底宽、圆钝、双肢明显不对称,QTc 延长(图3 胸导联V3—V6T 波后降支U 波比较明显,复律后U 波消失,与Niagara 瀑布样T 波合并U 波不存在因果关系)。我院准确识别此征象,并迅速检查发现脑出血,通过采取及时的临床干预,遏止病变进一步恶化,可对临床治疗起到一定的指导作用。
对于病情危重患者,选择快速有效的检查手段是明确诊断的关键。心电图检查便捷廉价,Niagara瀑布样T 波改变提示脑血管意外的可能,但不能作为确诊依据;有条件时应及时完善相关检查,以明确诊断。
