独活寄生汤加减治疗神经根型颈椎病
2022-01-24段生艳武水民赵云龙
段生艳,武水民,赵云龙
(1.保山中医药高等专科学校中医学院/中药学院,云南 保山 678000;2.昆明市中医医院骨伤科,昆明 650011)
神经根型颈椎病是颈椎病的常见类型之一,严重影响患者肢体健康及生活质量[1-2]。中医将神经根型颈椎病归于“痹病”范畴,且研究[3]认为瘀血阻滞、痹阻经脉为该病主要发病原因,故中医治疗神经根型颈椎病应以疏经通络、活血化瘀、益气养血为主。针刺疗法通过针刺大椎、天柱、后溪、颈椎夹脊穴可发挥疏通瘀滞、平衡阴阳功效,但仅靠针刺疗法治疗神经根型颈椎病对部分病情严重者疗效不理想[4]。独活寄生汤加减方主要由独活、桑寄生等中药组成,具有活血化瘀、疏经通络功效,临床多用于治疗气血凝滞证疾病[5]。目前关于独活寄生汤加减对神经根型颈椎病患者的治疗效果仍有待进一步探究。本研究选取184例神经根型颈椎病患者进行随机研究,旨在为临床治疗神经根型颈椎病提供参考,报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月-12月我院收治的神经根型颈椎病患者184例作为研究对象,以随机数表法分为对照组与观察组,各92例。对照组,男47例,女45例;年龄30~60岁,平均(45.73±5.05)岁;体质量指数(BMI)19~25 kg·m-2,平均(22.47±0.33)kg·m-2;病程1~10年,平均(5.53±2.15)年。观察组,男49例,女43例;年龄30~60岁,平均(45.69±5.08)岁; BMI 19~26 kg·m-2,平均(22.52±0.37)kg·m-2;病程1~11年,平均(5.55±2.18)年。2组年龄、性别、BMI及病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究设计经我院医学伦理委员会审核并批准。
1.2 纳入与排除标准
1.2.1 纳入标准 1)符合《第三届全国颈椎病专题座谈会纪要》[6]中关于神经根型颈椎病的相关诊断标准,并经临床检查及影像学检查确诊者;2)符合《中医病证诊断疗效标准》[7]中的气血凝滞证者;3)对独活寄生汤无过敏反应,且无针刺疗法相关禁忌症者;4)能够积极配合治疗者;5)对本研究知情同意者;6)无认知及语言障碍,能够正常沟通交流者。
1.2.2 排除标准 1)伴有关节脱位、骨关节肿瘤、严重骨质疏松及椎体融合者;2)伴有其他分型颈椎病者;3)合并血液系统疾病、肝肾功能不全、免疫缺陷疾病及全身感染性疾病者;4)凝血功能异常者;5)依从性较差者;6)临床资料不完整者等。
1.3 治疗方法
对照组采用针刺疗法,取患者大椎、天柱、后溪、颈椎夹脊穴,端坐位,常规消毒穴位,采用40 mm×0.25 mm一次性针灸针(苏州东邦医疗器械有限公司),予平补平泻手法,直刺大椎3.33~5.00 cm,使针感向肩臂部传导;向颈椎斜刺或直刺夹脊穴3.33~5.00 cm,使针感向项、肩臂部传导;天柱、后溪行常规针刺,直刺3.33 cm,每次留针30 min,每日1次。观察组在对照组治疗基础上采用独活寄生汤加减进行治疗。方药组成:川牛膝、延胡索、薏苡仁各30 g,乌梢蛇15 g,黄柏12 g,独活9 g,人参、当归、川芎、桑寄生、熟地黄、生大黄、杜仲、秦艽、防风、茯苓、细辛、桂心、甘草、芍药各6 g,蜈蚣3 g。恶心呕吐者加生姜、半夏各10 g;寒邪盛者加附子10 g;湿邪重者去熟地黄,加苍术10 g。水煎服,每次200 mL,每日2次,早晚温服。2组均治疗6 d为1个疗程,持续治疗2个疗程。
1.4 观察指标
1.4.1 临床疗效 治疗后,参考《中医病证诊断疗效标准》评估2组临床疗效。治愈,患者颈部及上肢功能恢复正常,临床症状消失;显效,患者颈部及上肢功能基本恢复正常,临床症状基本消失;有效,患者颈部及上肢功能有所恢复,临床症状有所改善;无效,未达到上述标准。总有效率=(治愈+显效+有效)例数/总例数×100%。
1.4.2 中医症状评分 治疗前后,采用颈椎病症状分级量化表[8]评估2组中医症状,主要指标包括眩晕(0~6分)、心悸(0~6分)、肢体麻木(0~6分)及头痛(0~6分)4项,总分0~24分,得分越高表示中医症状越严重。
1.4.3 神经根损伤程度 治疗前后,采用脊髓损伤神经学分类国际标准[9]评估2组C5~C8颈神经支配区域的神经根损伤程度,按0~5分法进行评分,得分越高表示神经根损伤程度越轻。
1.4.4 疾病相关因子水平 治疗前后,采集2组空腹静脉血3 mL,离心(3 000 r·min-1,15 min),取血清,采用酶联免疫吸附试验测定2组血清P物质(SP)、白介素-1β(IL-1β)及肿瘤坏死因子(TNF-α)水平,试剂盒均由美国贝克曼库尔特有限公司提供。
1.5 统计学方法
采用SPSS 21.0软件进行数据处理。计数资料以例(%)表示,采用χ2检验比较;计量资料以均数±标准差(±s)表示,治疗前后及2组比较分别采用配对和独立样本t检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组治疗前后疾病相关因子水平比较
见表1。
表1 2组治疗前后疾病相关因子水平比较(±s,n= 92)

表1 2组治疗前后疾病相关因子水平比较(±s,n= 92)
注:与治疗前比较,# P<0.05;与对照组比较,△P<0.05
组别 时间 SP/(pmol·L-1) IL-1β/(ng·L-1) TNF-α/(ng·mL-1)观察组 治疗前 829.33±58.67 9.95±1.42 52.89±4.49治疗后 236.01±44.23#△ 3.10±0.55#△ 21.95±3.12#△对照组 治疗前 829.36±58.72 9.97±1.44 52.92±4.52治疗后 319.23±45.41# 5.34±0.78# 30.97±3.23#
2.2 2组治疗前后中医症状评分比较
见表2。
表2 2组治疗前后中医症状评分比较(±s,n = 92) 分
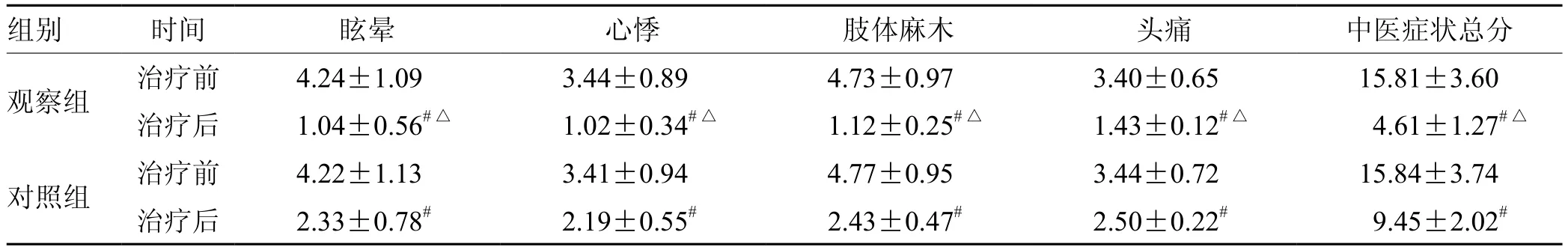
表2 2组治疗前后中医症状评分比较(±s,n = 92) 分
注:与治疗前比较,# P<0.05;与对照组比较,△P<0.05
?
2.3 2组治疗前后神经根损伤程度比较
见表3。
表3 2组治疗前后神经根损伤程度比较(±s,n = 92) 分

表3 2组治疗前后神经根损伤程度比较(±s,n = 92) 分
注:与治疗前比较,# P<0.05;与对照组比较,△P<0.05
?
2.4 2组临床疗效结果比较
见表4。

表4 2组临床疗效结果比较 (n= 92) 例
3 讨论
研究[10-11]显示,神经根型颈椎病呈年轻化发展趋势。近年来,中医疗法逐渐广泛应用于神经根型颈椎病的治疗中。常规针刺疗法可通过针刺颈椎夹脊穴、大椎等发挥疏调太阳、督脉经气及活络止痛之效;但仅靠常规针刺疗法治疗神经根型颈椎病对患者神经根损伤程度及疾病相关因子水平的改善效果不理想[12-13]。
研究[14]认为,神经根型颈椎病的病因病机主要与机体肝肾亏虚、瘀血内滞而致气血受阻等有关,故中医治疗神经根型颈椎病当以补肝肾、强筋骨、活血化瘀等为主。独活寄生汤加减方中的独活散寒止痛、祛风除湿,桑寄生、杜仲强筋健骨、益肝肾、养血,延胡索活血、止痛、行气,薏苡仁、茯苓理气解郁、利水消肿;乌梢蛇祛风湿,通经络,川牛膝补肝肾、强筋骨,黄柏泻火解毒、清热燥湿,川芎、当归活血化瘀,人参大补元气,蜈蚣祛风止痛、熄风解痉,熟地黄养阴生津、清热凉血,生大黄活血祛瘀、凉血止血,秦艽祛风湿,防风止血,细辛祛风止疼,桂心引火归元、补火助阳、散寒止痛,芍药敛阴平肝、养血和营,甘草缓急止痛、调和诸药。本研究结果显示,观察组治疗后眩晕、心悸、肢体麻木、头痛、中医症状总分均低于对照组,总有效率高于对照组,提示独活寄生汤加减治疗可明显改善神经根型颈椎病患者中医症状。
神经根型颈椎病的发生、发展过程中均伴有不同程度的疼痛,刺激机体产生炎症反应。SP水平升高可加重外周神经源性炎症;IL-1β高表达可加重机体炎症反应,恶化病情;TNF-α作为一种具有广泛生物活性的细胞因子,高水平的TNF-α可诱导神经根髓鞘损伤,产生神经根型疼痛,且TNF-α水平升高可刺激炎性细胞聚集,诱导多种炎性因子释放,加重机体炎症反应,促使病情进一步发展[15-16]。现代药理研究[17-18]证实,独活寄生汤加减方中的独活含挥发油、香豆素等化学成分,桑寄生含黄酮类化合物、挥发油、多糖、脂类等活性成分,二者均具有抗炎、镇痛及抗氧化等作用,可缓解神经根型颈椎病患者机体炎症反应,减轻神经根损伤程度。本研究结果发现,治疗后,观察组血清SP、IL-1β、TNF-α水平均低于对照组,颈神经支配区域C5~C8评分均高于对照组,提示独活寄生汤加减治疗可明显降低神经根型颈椎病患者血清SP、IL-1β、TNF-α水平,减轻机体炎症反应,同时可减轻患者神经根损伤程度,控制病情发展。
综上所述,独活寄生汤加减治疗可明显降低神经根型颈椎病患者血清SP、IL-1β、TNF-α水平,减轻机体炎症反应,改善患者中医症状,降低神经根损伤程度,提高临床疗效,值得临床进一步研究推广。
