强化ADL训练对脑卒中患者日常生活能力的影响
2022-01-23赵娟刘培乐王瑜元南向亮蒋留军从洋洋邱晓白玉龙
赵娟 刘培乐 王瑜元 南向亮 蒋留军 从洋洋 邱晓 白玉龙
摘 要 目的:观察强化日常生活活动能力(activities of daily living, ADL)训练对脑卒中患者日常生活能力的影响。方法:采用前瞻性、单盲、随机、对照研究方法,将符合入组标准的58例脑卒中患者分为试验组(n=29)和对照组(n=29)。试验组进行强化ADL训练,对照组患者进行常规康复治疗。治疗前、治疗3周和治疗结束3个月、治疗结束6月时使用上肢简化Fugl-Meyer运动功能量表(Fugl-Meyer motor assessment, FMA)、Barthel指数评定量表、上肢动作研究量表(action research arm test, ARAT)进行功能评定。结果:在治疗和随访中,两组患者的上肢简化FMA、Barthel指数和ARAT评分均有显著改善(均P<0.001),组间比较均无显著差异(均P>0.05)。治疗结束6个月时与治疗前Barthel指数差值评分比较,试验组优于对照组(P<0.05)。结论:相较于常规治疗,强化ADL训练可能对脑卒中患者日常生活活动能力的持续效果更好。
关键词 强化ADL训练 脑卒中 日常生活能力
中图分类号:R493; R743.3 文献标志码:B 文章编号:1006-1533(2022)01-0034-04
基金项目:上海静安区卫生系统医学科研课题面上项目(2015MS05);中国残联课题残疾人辅助器具专项(CJFJRRB33-2020);上海市卫生健康委员会科研课题青年项目(20204Y0442);上海市申康管理中心三级郊区项目(SHDC12014906)
Effect of intensive ADL training on the daily life ability of stroke patients
ZHAO Juan1, 2, LIU Peile1, WANG Yuyuan1, NAN Xiangliang2, JIANG Liujun1, CONG Yangyang1, QIU Xiao1, BAI Yulong1,2(1. Department of Rehabilitation Medicine, Northern Division of Huashan Hospital, Fudan University, Shanghai 201907, China; 2. Department of Rehabilitation Therapy, Shanghai Third Rehabilitation Hospital, Shanghai 200436, China)
ABSTRACT Objective: To observe the effect of intensive activities of daily living (ADL) training on the daily life ability of stroke patients. Methods: Fifty-eight stroke patients who met the criteria for admission were divided into a test group (n=29) and a control group (n=29) using prospective, single-blind, randomized, controlled research methods. The test group underwent intensive ADL training and the control group underwent routine rehabilitation therapy. The upper limb simplified Fugl-Meyer motor assessment (FMA), Barthel index rating scale, and upper limb action research arm test (ARAT) were used to assess the function before, at three weeks, three months and six months after treatment. Results: The upper limb simplified FMA, Barthel index, and ARAT scores were all significantly improved in both groups (all P<0.001) during treatment and follow-up, however the differences showed no statistical significance (all P>0.05). The score of Barthel index difference was better in the test group than the control group at the end of six months compared with that before (P<0.05). Conclusion: Compared with conventional therapy, intensive ADL training may have a better lasting effect on daily activity in stroke patients.
KEy wORDS intensive ADL training; stroke; ability of daily living
脑卒中发病率高、致残率高、死亡率高,中国每年新发脑卒中患者约200万人,70%~80%的患者因残疾无法生活自理[1]。据统计,脑卒中发病6个月后,超过50%的患者存在不同程度偏瘫,74%的患者生活需要辅助[2]。脑卒中患者需建立适当的功能代偿机制来克服生理功能、日常生活活动、社会参与等方面的问题。不充分的代偿不仅影响患者的独立生活能力,还给家庭和社会带来沉重的负担。作业治疗(occupational therapy)促使脑卒中患者实现生活自理、回归家庭与社会过程,其临床疗效已得到论证[3-4]。临床治疗中,康复医师和作业治疗师常常综合运用各种作业治疗方法,很难区分单个作业治疗项目的特点与各自效果,已有的研究报道大都将作业治疗作为整体来探讨,少见对特定作业治疗项目效果的研究[5-7]。本研究对脑卒中患者进行强化日常生活活动能力(activities of daily living, ADL)训练,并随访至治疗結束后6个月,以观察ADL训练对患者的远期ADL产生的影响。
1 對象与方法
1.1 研究对象
1)入组标准 ①符合1995年第4届全国脑血管病学术会议拟定的诊断标准[4],经头颅CT或MRI证实;②初次发病,病程6个月以内;③年龄40~75岁;④听理解基本正常,简易精神状态检查量表(mini-mental state examination, MMSE)评分≥22分,能配合检查和治疗;⑤有较好的康复欲望和良好的家庭支持;⑥改良Barthel指数评分≥40分且≤95;⑦均自愿签署知情同意书。
2)排除标准 ①合并严重的活动性肝病、肝肾功能不全、充血性心力衰竭、恶性肿瘤、呼吸功能衰竭患者;②蛛网膜下腔出血患者;③严重认知功能障碍、焦虑或抑郁患者(MMSE评分<22分),不能配合治疗者;④无法随访者。
3)剔除标准 病例已入组但符合以下之一者,应予剔除:误诊、符合排除标准、未曾按时接受治疗者、无任何评估记录者、由于采用某种禁用的疗法而致无法评估疗效者。
本研究方案已通过复旦大学附属华山医院伦理审查委员会的伦理审查(批件号:〔2014〕临审第224号)。选取符合入组标准的脑卒中患者58例,使用随机数字表法分为试验组(n=29)和对照组(n=29)。试验组进行3周的强化ADL训练,对照组进行3周的常规运动疗法训练。两组患者的基本情况差异均无统计学意义(表1,均P>0.05),具有可比性。

1.2 治疗和训练方法
在内科治疗的基础上,对两组患者均进行以物理治疗为主的常规康复治疗(包括基本的作业治疗训练),如:床上摆放良肢位、被动活动关节、桥式运动、神经肌肉促通术、坐位平衡、站位平衡及步态训练等。试验组治疗时间30 min/次,对照组40 min/次,1次/d,每周连续5 d,共3周。
1)试验组 在上述常规治疗的基础上,对患者进行强化ADL训练。训练时间为10 min,1次/d,每周连续5 d,共3周。训练方法:①转移,包括床椅间转移等。②穿脱衣服,穿衣时先穿患侧,再穿健侧;脱衣时先脱健侧,再脱患侧。当患者坐位平衡较好时,就可以训练穿脱上衣的技能;当患者具有良好的立位平衡能力时,就可以训练穿脱裤子的技能。③如厕,在需要的部位安装横向或者纵向扶手,冲水马桶选择离身体较近、规格较大,无需用较大力量扳手的品种。④洗澡,使用防滑垫,平衡功能差者坐位下进行。⑤进食,患者吞咽功能较好,患者平稳坐位能保持30 min,开始进行独自进食训练。盘子下面放置防滑垫,或者制作可固定餐具的工具,使用经过改制的筷子和勺子。⑥修饰,包括洗脸、洗手、刷牙、剪指甲、梳头、简单化妆等。⑦其他,坐位下,以患侧上肢负重,用健侧上肢进行木钉盘、拼图等活动;立位下,患者用患侧手固定桌面上的尺子,健侧手用笔画线。
2)对照组 对照组没有专门针对ADL的训练,但进行必要的康复治疗宣教,一些患者在临床医生口头叮嘱下自行锻炼,也有些患者家属或护工根据自己对疾病的认识,帮助患者进行锻炼或寻求进一步康复治疗。
1.3 功能评定
包括患者的基本情况及其功能的专业量表评定。评定过程中采用评定者盲法(单盲)。专业量表评定由专业医务人员在患者入组时、治疗3周后、治疗后3个月、治疗后6个月时应用下述量表分别对试验组和对照组患者进行功能评定,包括:上肢简化Fugl-Meyer运动功能量表(Fugl-Meyer motor assessment, FMA),Barthel指数量表和上肢动作研究量表(action research arm test,ARAT)。
1)上肢简化FMA评分[8] 评定患者患侧上肢是否具有主动运动,具体包括有无反射活动、屈肌协同运动、伸肌协同运动、伴有协同运动的活动、脱离协同运动的活动、腱反射是否亢进、腕关节的运动-1(肘屈90°、肩0°)、腕关节的运动-2(肘伸直、肩前屈30°)、手指的运动、协调能力和速度10个领域共33个项目,每项评分0~2分,满分为66分。
2)Barthel指数量表评分[9] 评价患者的日常生活能力,包括进食、行动、洗澡、穿衣、控制大小便、如厕、床椅转移10项内容,总分为100分,得分越高表明独立性越高。
3)ARAT评分[10] 包括19个项目,每个项目4个等级评分:0分为任何部分均无法完成;1分为完成部分;2分为完成测试,但花费时间过长或过程中遇到很大困难;3分为正常完成测试。满分57分。
1.4 统计方法
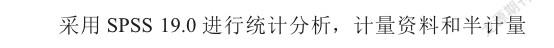

患者上肢简化FMA、Barthel指数和ARAT评分的组内比较采用单因素重复测量方差分析。
2 结果
2.1 治疗前后患者上肢简化FMA、Barthel指数和ARAT评分比较
与训练前相比,治疗3周后、治疗结束3月和治疗结束6月时两组患者的上肢简化FMA、Barthel指数和ATAT评分均显著改善(表2),表明常规运动疗法和强化ADL训练均能有效改善患者的上肢运动功能、日常生活活动能力。
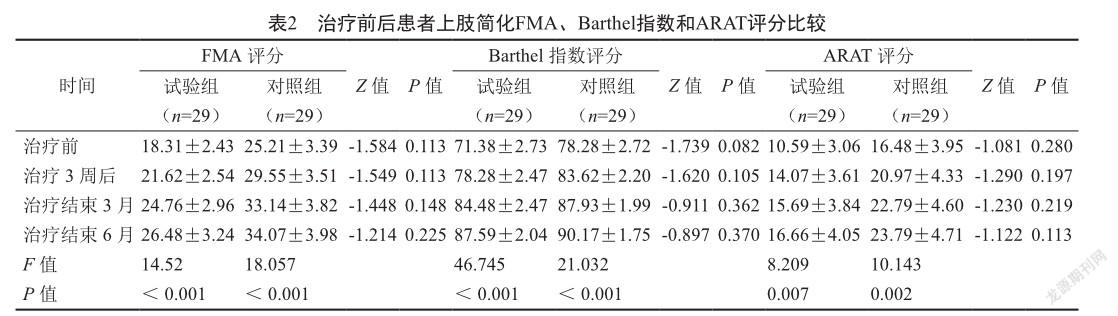
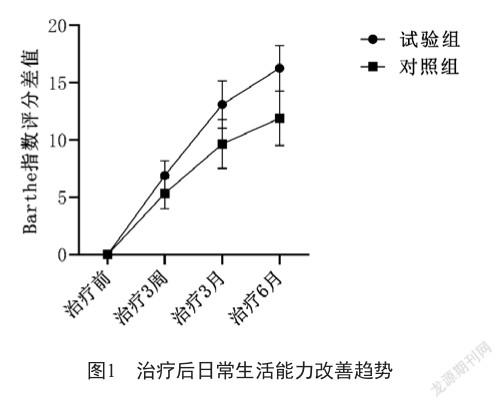
2.2 治療后Barthel指数较治疗前差值比较
经过3周治疗,两组患者的日常生活能力均有改善,且试验组有优于对照组的趋势(图1);治疗结束后6月,试验组Barthel指数较治疗前差值优于对照组较治疗前差值(表3,P<0.05)。
3 讨论
Kwakkel等[11]研究表明,活动能力不足会严重影响患者的生活质量,患者无法回归家庭、社会,会患者身心健康。ADL训练以恢复患者独立生活能力为目标,侧重于日常基本活动能力的训练,不仅对患者功能独立性的提高至关重要,而且有助于增强患者康复的信心和主动性。Daud等[12]对46例脑卒中后患者的研究显示,作业疗法可显著改善患者的手功能和抑郁状态。Gustafsson等[13]研究表明,进行ADL训练能提高脑卒中患者住院期间的日常生活能力,提高生活满意指数。本研究研究结果与之相似,两组患者经过3周治疗,日常生活能力均有改善,组间虽无统计学意义,但试验组有优于对照组的趋势。Bode等[14]研究发现,出院后每天坚持ADL训练的脑卒中患者有更好的运动功能和运动积极性。本研究显示,试验组的患者经过3周的强化ADL训练,在治疗和随访中,上肢FMA和ARAT评分较治疗前均有改善,组内有统计学意义,说明强化ADL训练可以促进上肢的运动恢复。中枢神经系统的可塑性可能是神经康复的理论基础,丰富的康复训练刺激可以使神经元形态学结构发生变化,从而促进脑损伤恢复,神经功能重建。强化ADL训练需要患者主动参与,去完成日常生活中所需要的各项动作或者任务,患侧肢体必须要主动配合或辅助健侧才能完成,有助于重建神经肌肉系统通路,进而改善患侧肢体的运动功能。
作业疗法的疗效已得到广泛认可,但研究报道中少见长期的随访[15],本研究随访至治疗结束后6个月,两组间的Barthel指数评分差值比较分析,提示在治疗结束后6个月,试验组优于对照组,且有统计学意义,证明了强化ADL训练对脑卒中患者提高日常生活能力有长期的有效性。为进一步发现强化ADL训练是否对提高脑卒中患者生活质量和社会效益,需要作进一步的随访研究。
4 结语
相较于常规治疗,强化ADL训练可能对脑卒中患者日常生活活动能力的持续性效果更好。
参考文献
[1] 中华医学会神经病学分会神经康复学组, 中华医学会神经病学分会脑血管病学组, 卫生部脑卒中筛查与防治工程委员会办公室. 中国脑卒中康复治疗指南(2011完全版)[J]. 中国康复理论与实践, 2012, 18(4): 301-318.
[2] Mozaffarian D, Benjamin EJ, Go AS, et al. Heart disease and stroke statistics-2016 update: a report from the American Heart Association[J]. Circulation, 2016, 133(4): e38-e360.
[3] Legg L, Drummond A, Leonardi-Bee J, et al. Occupational therapy for patients with problems in personal activities of daily living after stroke: systematic review of randomised trials[J]. BMJ, 2007, 335(7626): 922.
[4] Wolf TJ, Chuh A, Floyd T, et al. Effectiveness of occupationbased interventions to improve areas of occupation and social participation after stroke: an evidence-based review[J]. Am J Occup Ther, 2015, 69(1): 6901180060p1-11.
[5] Smallfield S, Karges J. Classification of occupational therapy intervention for inpatient stroke rehabilitation[J]. Am J Occup Ther, 2009, 63(4): 408-413.
[6] Bai YL, Hu YS, Wu Y, et al. A prospective, randomized, single-blinded trial on the effect of early rehabilitation on daily activities and motor function of patients with hemorrhagic stroke[J]. J Clin Neurosci, 2012, 19(10): 1376-1379.
[7] Veerbeek JM, van Wegen E, van Peppen R, et al. What is the evidence for physical therapy poststroke? A systematic review and meta-analysis[J]. PLoS One, 2014, 9(2): e87987.
[8] Gladstone DJ, Danells CJ, Black SE. The Fugl-Meyer assessment of motor recovery after stroke: a critical review of its measurement properties[J]. Neurorehabil Neural Repair, 2002, 16(3): 232-240.
[9] Shiao CC, Hsu HC, Chen IL, et al. Lower barthel index is associated with higher risk of hospitalization-requiring pneumonia in long-term care facilities[J]. Tohoku J Exp Med, 2015, 236(4): 281-288.
[10] van der Lee JH, Beckerman H, Lankhorst GJ, et al. The responsiveness of the Action Research Arm test and the Fugl-Meyer assessment scale in chronic stroke patients[J]. J Rehabil Med, 2001, 33(3): 110-113.
[11] Kwakkel G, Kollen B, Lindeman E. Understanding the pattern of functional recovery after stroke: facts and theories[J]. Restor Neurol Neurosci, 2004, 22(3-5): 281-299.
[12] Daud AZC, Yau MK, Barnett F, et al. Integration of occupation based intervention in hand injury rehabilitation: a randomized controlled trial[J]. J Hand Ther, 2016, 29(1): 30-40.
[13] Gustafsson L, Mckenna K. Is there a role for meaningful activity in stroke rehabilitation?[J]. Top Stroke Rehabil, 2010, 17(2): 108-118.
[14] Bode RK, Heinemann AW, Zahara D, et al. Outcomes in two post-acute non-inpatient rehabilitation settings[J]. Top Stroke Rehabil, 2007, 14(1): 38-47.
[15] Voigt-Radloff S, Ruf G, Vogel A, et al. Occupational therapy for elderly. Evidence mapping of randomised controlled trials from 2004-2012[J]. Z Gerontol Geriatr, 2015, 48(1): 52-72.
