低潮气量机械通气对急性肺损伤所致急性呼吸窘迫综合征患儿血气分析指标、呼吸机参数的影响
2022-01-22胡宇敏南华大学附属长沙中心医院湖南长沙410000
胡宇敏(南华大学附属长沙中心医院,湖南 长沙 410000)
急性呼吸窘迫综合征(ARDS)是急性肺损伤的严重阶段,主要是指短时间内,由于严重感染、创伤、休克等多种肺内外致病因素所导致的临床综合征,主要表现为肺泡毛细血管损伤,患儿典型症状为呼吸窘迫、呼吸衰竭等,具有较高的病死率[1]。对于此症,有效的机械通气治疗可及时纠正患儿缺氧状态,控制病情进展,避免出现危重并发症[2]。但有研究发现,不适宜的潮气量机械通气治疗,极易导致呼吸机性肺损伤等严重并发症,预后不佳[3]。因此,本文随机选择我院2019年12月-2021年5月收治的ARDS患儿94例作为研究对象,旨在进一步探讨低潮气量机械通气治疗ARDS患儿的临床价值。现报道如下。
1 资料与方法
1.1 一般资料 以随机样本抽样法,于我院2019年12月-2021年5月收治的急性肺损伤所致ARDS患儿中抽取94例,抽签法分为对照组(n=47)、观察组(n=47),对照组:男性28例、女性19例,年龄2-8岁,平均(5.00±2.15)岁,原发性疾病:支气管肺炎17例、毛细支气管炎14例、哮喘持续状态10例、其他6例;观察组:男性26例、女性21例,年龄1-9岁,平均(5.00±2.17)岁,原发性疾病:支气管肺炎19例、毛细支气管炎15例、哮喘持续状态9例、其他4例;两组患儿临床资料具有同质性(P>0.05)。本文研究符合《赫尔辛基宣言》。
诊断标准:依据《急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)》[4]。
纳入标准:符合诊断标准者;年龄<10岁;具有呼吸窘迫、呼吸衰竭等症状;均符合机械通气治疗指征;患儿家属知情且签署同意书。
排除标准:先天性心脏病者;其他因素所导致的呼吸衰竭者;合并心脏重症基础性疾病者;临床资料不完整者;依从性不佳者。
1.2 方法 患儿入院后,均接受抗生素、营养支持、纠正酸碱/水电解质平衡等对症治疗。在此基础上,对照组:常规潮气量机械通气:建立人工气道后,进行气管插管,与呼吸机连接,通气模式:呼吸末正压(PEEP)、压力支持(PSV)、同步间歇指令通气(SIMV)模式过渡撤机方案。潮气量:10-12ml/kg,并严密监测血气指标,对应调整呼吸机参数,确保充足供氧。患儿症状改善、生命体征稳定、二氧化碳分压(PaCO2)低于50mmHg,动脉血氧分压(PaO2)大于60mmHg,逐渐将相关参数下调,待完全停止、患儿血气分析指标处于正常水平时,撤机。
观察组:低潮气量机械通气:建立人工气道、气管插管等操作同对照组。但潮气量设置为:6-8ml/kg,流速:60-70L/min,并使流速递减,吸气/呼气时间:1∶1.0-1.5,吸入氧浓度百分比(FiO2)∶1-0.6,吸气压力:10-25cmH2O,呼吸频率:16-30次/分,于此期间,严密监测血气分析指标,对应调整相应参数,PaO2在55mmHg及以上,SaO2为90%及以上时,下调呼吸机相关参数,后续操作同对照组。
1.3 观察指标 对比两组患儿治疗效果、血气分析指标、呼吸机参数。
血气分析指标监测方法:于治疗即刻、治疗后24h,应用血气分析仪(厂家:罗氏Cobas 型号:b123)检测两组患儿的PaO2、PaCO2,计算氧合指数(PaO2/FiO2)。
呼吸机参数:于治疗即刻、治疗后24h,记录两组患儿肺顺应性(Cst)、呼气末正压(PEEP)、平均气道压(MAP)等呼吸机参数。
1.4 疗效判定标准 治愈:患儿症状消失,血气指标处于正常水平。有效:患儿症状有所缓解,血气指标水平有所改善。无效:患儿症状、血气指标未发生任何变化。总有效率为治愈与有效率之和[5]。
1.5 统计学分析 采用SPSS22.0统计学分析本文数据,[n(%)]表示定性资料,数据对比χ2检验,以(平均数±标准差)表示定量资料,t检验,P<0.05表示组间差异显著。
2 结果
2.1 两组患儿治疗效果对比 两组患儿治疗总有效率比较,P<0.05。见表1。
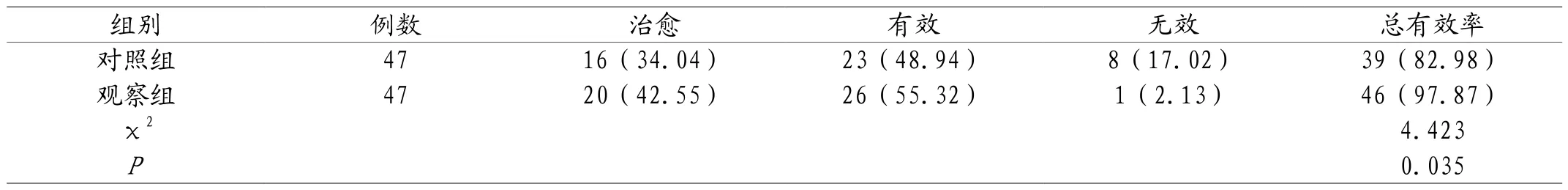
表1 两组患儿治疗效果对比[n(%)]
2.2 两组患儿血气分析指标对比 治疗即刻,两组患儿血气分析指标比较,P>0.05;治疗后24h,组间对比,P<0.05。见表2。
表2 两组患儿血气分析指标对比(±s,mmHg)
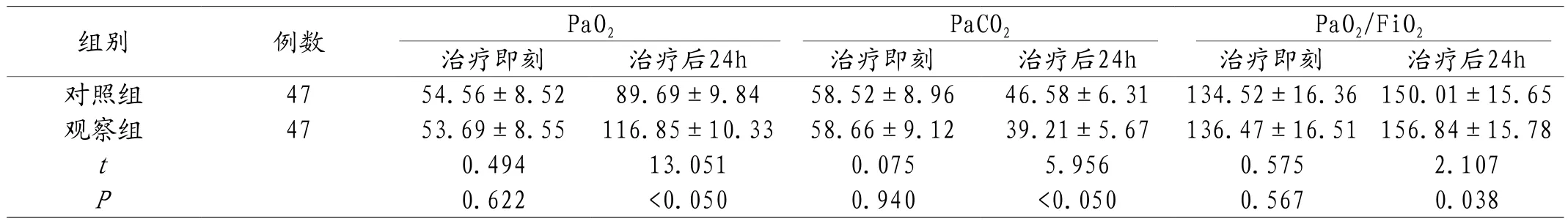
表2 两组患儿血气分析指标对比(±s,mmHg)
组别 例数 PaO2 PaO2/FiO2治疗即刻 治疗后24h 治疗即刻 治疗后24h 治疗即刻 治疗后24h对照组 47 54.56±8.52 89.69±9.84 58.52±8.96 46.58±6.31 134.52±16.36150.01±15.65观察组 47 53.69±8.55 116.85±10.33 58.66±9.12 39.21±5.67 136.47±16.51156.84±15.78 t 0.494 13.051 0.075 5.956 0.575 2.107 P 0.622 <0.050 0.940 <0.050 0.567 0.038 PaCO2
2.3 两组患儿呼吸机参数对比 治疗即刻,两组患儿呼吸机参数比较,P>0.05;治疗后24h,组间对比,P<0.05。见表3。
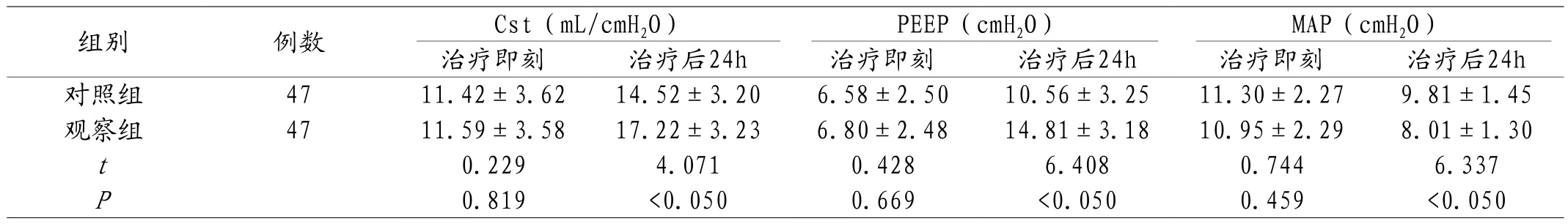
表3 两组患儿呼吸机参数对比
3 讨论
急性肺损伤在临床上较为常见,该病会导致弥漫性的肺间质、肺泡发生水肿,引起急性低氧性呼吸功能障碍,肺容积缩小、肺部顺应性减低,进而出现进行性低氧血症、呼吸窘迫症状,随着病情的进一步发展,形成ARDS,对患儿身体健康造成极其不利的影响,危及生命[6]。对于此症,主要以纠正缺氧状态为治疗原则,机械通气是治疗该症的有效手段。该治疗可有效促使患儿通气状态得到改善,有助于纠正缺氧状态,控制病情发展[7]。但患儿年龄较小,肺部细胞组织、功能尚未发育完全,机械通气治疗期间不同的潮气量会造成不同的治疗效果[8]。
徐莉[9]等学者报道显示,治疗后,采用低潮气量机械通气治疗的观察组,PaO2、PaCO2等血气指标,MAP、PEEP等呼吸机参数更优。本文研究发现,与对照组比较,观察组PaO2、PaCO2、MAP、PEEP等指标改善更明显。PaO2主要是指溶解于血中的氧分子所产生的压力,其水平的高低与患儿吸入气体的氧分压及呼吸功能状态有关;PaCO2可有效衡量肺泡通气情况,是判定患者肺部功能状态的有效指标[10-13]。数据提示低潮气量机械通气治疗,可显著改善患儿血气指标与呼吸机参数,价值显著。本文研究还发现,治疗后24h,与对照组比较,观察组PaO2/FiO2、Cst指标更优,数据提示低潮气量机械通气治疗,可显著改善患儿氧合指数与呼吸力学指标。机械通气模式有助于减少肺内部分流,使肺部容积增加,促使萎缩的肺泡复张,有效纠正低氧血症[14]。而机械通气治疗时,潮气量高低导致的呼吸机性肺损伤,主要与高容量、高气道压力对肺组织形成的过度牵拉有关,使肺内血管内皮组织、肺泡上皮组织出现机械性损伤,导致患儿出现水肿、出血等症状[15-16]。而低潮气量已经足够满足患儿的氧合需求,可保证氧合过程的顺利进行;并且引起的呼吸道感染等不良反应,也可经过后续治疗得到良好纠正,预后效果良好[17-18]。
综上所述,对于急性肺损伤所导致的ARDS患儿,采用低潮气量机械通气治疗效果显著,可改善患儿血气分析指标与呼吸机参数,应用价值显著,可继续推广及应用。但值得注意的是,低潮气量也可能引起患儿呼吸道感染、高碳酸血症等并发症,这可能是由于在低潮气量的范围内,肺泡与终末小呼吸道会发生周期性开闭,而患儿肺泡组织尚未发育成熟,通气期间极易导致机械性损伤。因此,采用低潮气量机械通气治疗期间应注意不良并发症的发生,及时采取有效措施,保证良好的预后。