肥胖、维生素D缺乏与妊娠期糖尿病关系及对妊娠结局影响
2022-01-20徐亚辉武海英
赵 琳 徐亚辉 武海英
河南省人民医院(郑州,450003)
妊娠期糖尿病(GDM)不仅增加孕妇围产期心脑血管意外风险,还会影响胎儿生长发育,威胁母婴结局[1]。GDM管理与治疗成为产科关注热点[2]。研究表明[3],孕期饮食结构不合理除了会导致体重过快增长外,还会造成糖脂代谢异常,增加GDM风险。维生素D对调节人体代谢平衡、免疫增殖等均有重要作用,资料统计妊娠期孕妇普遍存在血清维生素D[25(OH)D]缺乏现象[4]。本研究探讨孕期体质指数(BMI)、25(OH)D水平对GDM及妊娠结局的影响,为防治GDM、改善妊娠结局提供参考。
1 资料与方法
1.1 研究对象
选择2019年1月—2020年1月本院收治的GDM孕妇85例为GDM组。纳入标准:①符合GDM诊断标准[5];②单胎妊娠;③自然受孕,胎龄30~36周。排除标准:①糖尿病家族史;②严重高血压或心、肺功能不全;③精神异常;④半年内服用维生素D抑制剂。同期本院体检且孕周匹配的健康孕妇(尿常规、空腹血糖及75g OGGT筛查试验未见异常)80例为对照组。本研究经医学伦理委员会批准,所有受试者均签署知情同意书。
1.2 方法
采集孕妇空腹静脉血,化学发光免疫法测定血清25(OH)D水平,试剂盒购自北京荣志海达生物科技有限公司。按照孕妇BMI分组,18.5~24.9 kg/m2为正常组,25.0~27.9 kg/m2为超重组,≥28.0 kg/m2为肥胖组;按照25(OH)D水平分组,参考美国内分泌学会临床参考指南[6],>30ng/ml为充足组,20~30ng/ml为不足组,<20ng/ml为缺乏组。比较各组不良妊娠结局,分析BMI、25(OH)D水平与GDM及妊娠结局关系。
1.3 统计学处理
2 结果
2.1 一般情况比较
GDM组年龄(28.5±4.2)岁,孕(32.6±1.3)周,孕(1.8±0.6)次,产(1.1±0.2)次;对照组年龄(27.9±4.1)岁,孕(33.2±1.3)周,孕(1.8±0.5)次,产(1.1±0.3)次。两组比较无差异(P>0.05)。
2.2 BMI及25(OH)D水平
GDM组BMI(27.2±2.4 kg/m2)高于对照组(23.1±1.7 kg/m2),25(OH)D水平(17.4±2.3 ng/ml)低于对照组(34.1±3.8 ng/ml)(t=12.383、-34.570,P均<0.001)。
2.3 不良妊娠及结局
早产、产程异常、剖宫产、胎膜早破、巨大儿及妊娠期高血压等不良妊娠结局发生率GDM组高于对照组;不同BMI、不同25(OH)D水平孕妇不良妊娠结局及GDM均有差异(均P<0.05)。见表1。
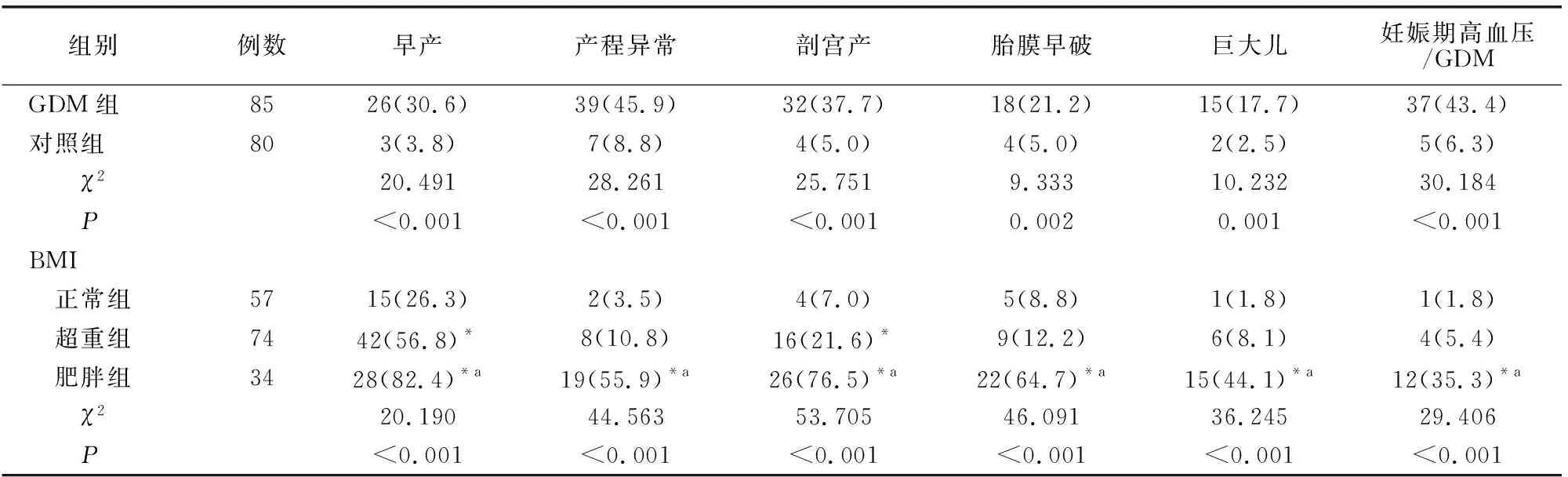
表1 各组孕妇不良妊娠及结局比较[例(%)]
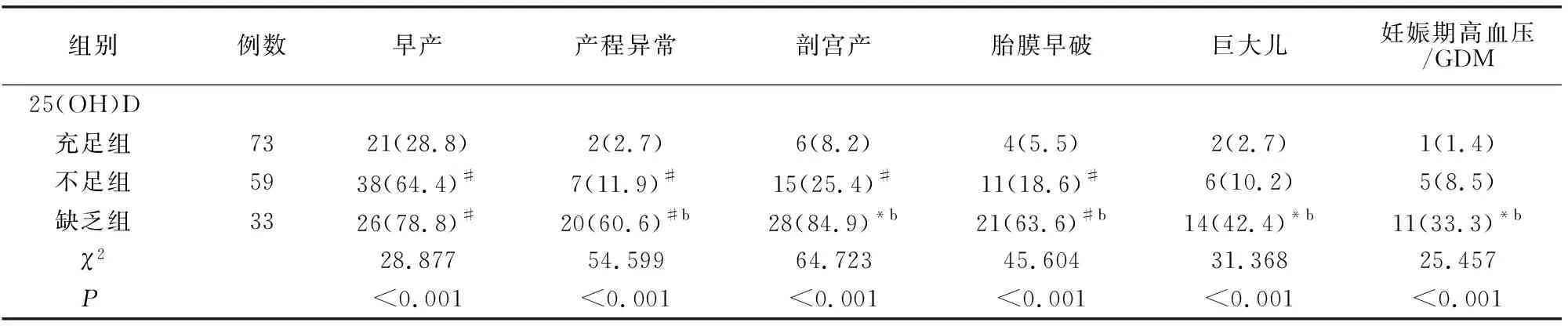
组别 例数早产产程异常剖宫产胎膜早破巨大儿妊娠期高血压/GDM25(OH)D 充足组7321(28.8)2(2.7)6(8.2)4(5.5)2(2.7)1(1.4) 不足组5938(64.4)#7(11.9)#15(25.4)#11(18.6)#6(10.2)5(8.5) 缺乏组3326(78.8)#20(60.6)#b28(84.9)*b21(63.6)#b14(42.4)*b11(33.3)*b χ228.87754.59964.72345.60431.36825.457 P<0.001<0.001<0.001<0.001<0.001<0.001
2.4 不同BMI、25(OH)D水平与GDM、不良妊娠结局发生
BMI≥28.0kg/m2、25(OH)D<20ng/ml与GDM、妊娠不良结局发生相关(P<0.05)。见表2。
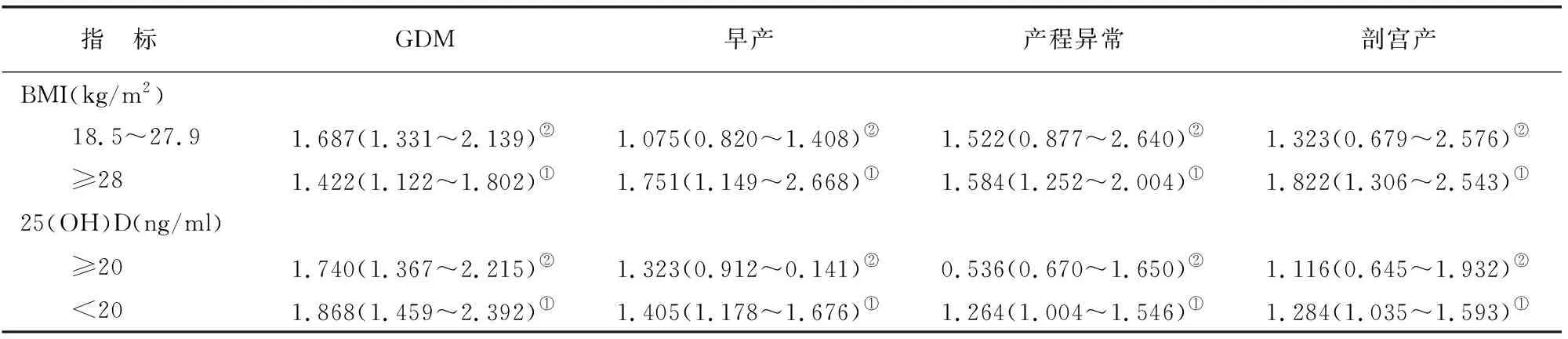
表2 不同BMI、25(OH)D水平与GDM及不良妊娠结局关系[OR(95%CI)]

指 标 胎膜早破巨大儿妊娠期高血压BMI(kg/m2) 18.5~27.91.046(0.750~1.460)②1.419(0.940~2.142)②1.209(0.712~2.053)② ≥281.462(1.090~1.962)①1.448(1.100~1.905)①1.632(1.125~2.369)①25(OH)D(ng/ml) ≥201.632(0.962~2.771)②1.162(0.801~1.686)②1.336(0.996~1.793)② <201.433(1.155~1.778)①1.259(1.015~1.561)①1.768(1.218~2.566)①
3 讨论
GDM发病机制主要为胰岛素抵抗和(或)β细胞功能缺陷诱发的糖脂代谢紊乱[7-8]。肥胖是胰岛素抵抗的关键因素,多种脂肪细胞因子如脂联素、抵抗素、肿瘤坏死因子(TNF-α)等通过抑制脂肪和肝细胞上的胰岛素受体活性,加速脂肪分解,降低葡糖糖转运蛋白的作用,引起胰岛素抵抗,诱发GDM[9]。维生素D可促进钙吸收和皮肤再生,对维持机体血糖代谢有重要作用,维生素D缺乏会导致β细胞功能衰退,导致免疫耐受丧失,诱发胰岛素抵抗[10]。
本研究GDM组BMI水平及不良妊娠结局发生率均高于对照组,25(OH)D含量低于对照组。表明GDM患者普遍存在BMI较高、25(OH)D不足或缺乏情况,不良妊娠结局发生率更高。较多研究指出[11-12],肥胖、维生素D缺乏与GDM发生关系密切。因为人体脂肪组织中白色脂肪组织具有传导胰岛素信号、调节糖脂代谢等作用,当人体脂肪组织过多时,会导致胰岛素抵抗增加,引起糖代谢紊乱;25(OH)D通过刺激胰岛细胞受体表达以增加胰岛素对血糖波动的反应性,其水平下降会使胰岛素靶组织无法发挥胰岛素调节效应,加重妊娠引起的生理性胰岛素抵抗,影响血糖稳定性。有研究发现,25(OH)D缺乏可能导致机体脂肪因子及炎性因子水平异常,增加肥胖风险,导致GDM发生[13]。GDM患者受孕期激素水平、自身免疫改变等影响,对胰岛素敏感性降低,处于生理性胰岛素抵抗状态;加上妊娠期孕妇本身及胎儿对葡萄糖的摄取量增加,肾小管糖再吸收能力无法应对这一改变,使得羊水和胎儿体液的含糖量增高,胎盘对胎儿的血氧供应减少,因此GDM患者不良妊娠结局发生的风险较健康孕妇更高[14]。
近年研究表明[15],肥胖女性妊娠期GDM的患病风险较高,其不良妊娠结局的发生率也更高。本研究中,肥胖组GDM、不良妊娠结局的发生率更高,提示肥胖可能是导致GDM及不良妊娠结局发生的危险因素,与奥登等[16]报道相似。另外值得注意的是,孕期女性受自身激素水平变化的影响,对各种微量元素需求量大,极易出现维生素D缺乏或不足现象。据孙萍等[17]报道,我国妊娠期女性维生素D不足或缺乏率超过总妊娠女性的1/2,而维生素D不足或缺乏又会通过多方面影响妊娠。因此有理由认为维生素D缺乏是影响妊娠结局的重要原因之一。本研究显示,维生素D缺乏组GDM及妊娠不良结局的发生率增加。进一步分析显示,BMI≥28.0 kg/m2、25(OH)D<20ng/ml与GDM孕妇妊娠不良结局的发生相关,肥胖、维生素D缺乏程度越严重,不良妊娠结局的发生率越高。周浒等[18]检测212例孕妇的25(OH)D水平,发现维生素D缺乏不仅增加不良妊娠结局和妊娠合并症风险,还对胎儿的生长发育产生影响。因此,对妊娠期女性定期检测25(OH)D,对预防维生素D缺乏很有必要。本研究仍存在以下不足,如纳入样本量较少,个体病例存在差异等,需今后扩大样本量进一步研究证实。
综上所述,GDM患者普遍存在BMI高、维生素D不足或缺乏现象,且BMI越高、25(OH)D越低时GDM患病率越高,不良妊娠结局发生风险也越高。临床应重视孕妇体重管理,并定期检测25(OH)D水平,指导维生素D不足或缺乏孕妇积极补充维生素D,以降低GDM风险,改善妊娠结局。
