经颅直流电联合表面肌电生物反馈治疗脑卒中后吞咽障碍的疗效观察
2022-01-20郭伏玲夏文广张阳普郑婵娟华强徐婷陈玉娇
郭伏玲,夏文广,张阳普,郑婵娟,华强,徐婷,陈玉娇
吞咽功能障碍是脑卒中患者常见的并发症[1],会增加吸入性肺炎、营养不良等风险,延长康复及住院时间[2],影响脑卒中患者的生存质量及预后。寻求探索安全有效的吞咽功能障碍康复治疗方法至关重要。
研究已证实经颅直流电刺激(transcranial direct current stimulation,tDCS)和肌电生物反馈疗法均可改善脑卒中后吞咽功能障碍[3,4]。本研究拟观察tDCS和表面肌电生物反馈疗法联合治疗脑卒中后吞咽障碍患者的疗效,为促进临床康复疗效提供参考。
1 资料与方法
1.1 一般资料
选取2017年9月至2019年10月在湖北省中西医结合医院康复医学科住院的96例患者,将患者随机分为观察组和对照组,每组各48例。2组患者年龄、性别、病程持续时间、病变性质差异均无统计学意义(P>0.05),见表1。

表1 2组患者的一般情况比较
纳入标准:①符合第四届全国脑血管会议脑卒中的诊断标准[5];②CT和MRI证实为单侧大脑半球脑卒中,无明显脑水肿,无出血转化,存在卒中后吞咽障碍;③病程为2周~3月,年龄为25~85岁;④洼田饮水试验≥3级;⑤神志清楚,无严重认知功能障碍,无严重的心、肝、肾等重要脏器疾病,简易智能精神状态检查量表(mini-mental state examination,MMSE)评分≥24分。
排除标准:①口腔、咽、食管结构异常者,既往有口咽部和(或)颈部手术史,其他疾病引起的吞咽障碍;②双侧大脑半球卒中;③CT或MRI提示脑水肿明显;④影像学检查提示梗死灶有出血转化或脑出血者出血量增大;⑤装有心脏起搏器、颅内金属植入物、磁片等;⑥昏迷、严重的认知障碍或混合型失语,精神障碍者,不能配合完成吞咽功能训练及评估者。
1.2 方法
1.2.1 观察组治疗方法 观察组:给予脑梗死常规临床治疗、常规吞咽训练、表面肌电生物反馈及tDCS。①临床治疗:基础病(高血压、糖尿病、冠心病等)治疗,营养神经,对于进食困难者留置胃管、营养支持治疗等。②常规吞咽训练:根据临床评估,分别对准备期、口腔期、咽期、食管期功能障碍给予针对性吞咽训练。准备期:感知觉、温度觉、味觉等各种刺激;口腔期:上下颌、唇肌、颊肌、舌肌、软腭等力量训练和口腔感觉刺激;咽期:咽后壁的刺激、呼吸控制训练、鼻咽腔的关闭等训练、舌骨上肌群力量训练、食物的刺激等;食管期需明确是否存在器质性或者肿瘤导致食管狭窄,在本研究中已排除。治疗30 min/次,1次/d,5次/周,连续治疗6周。③表面肌电生物反馈:采用FlexComp表面肌电分析与训练系统(加拿大Thought公司),其电流强度8 mA,电流脉冲宽度200μs,电流刺激频率35 Hz,刺激持续时间5 s,休息15 s。将表面电极放于患者颈前舌骨上肌群与甲状软骨之间的区域。患者根据训练系统(“用力-刺激-休息”)提示完成吞咽、休息的指令。治疗20 min/次,1次/d,5次/周,连续治疗6周。④tDCS:采用IS 200型智能电刺激仪(四川省智能电子实业公司),阳极电极放置于吞咽感觉运动皮质[6](根据国际10-20电极系统的定位方法,左侧大脑吞咽感觉运动皮质区位于C3至T3的中点,右侧大脑吞咽感觉运动皮质区位于C4至T4的中点),参考电极放置于对侧眼眶上部;tDCS电流强度为1.5 mA;治疗20 min/次,1次/d,5次/周,连续治疗6周。
1.2.2 对照组治疗方法给予临床治疗、常规吞咽训练及表面肌电生物反馈,方法同观察组。同时给予tDCS假刺激,即仅在开始30 s内给予假性刺激,随后停止电流刺激。
1.2.3 评估方法①吞咽功能障碍等级评定。1级:吞咽困难或不能吞咽,不适合吞咽训练;2级:误咽严重,吞咽困难或不能吞咽,只适合基础性吞咽训练;3级:条件具备时误咽减少,可进行摄食训练;4级:可以少量、乐趣性进食,但营养摄取仍需非经口途径;5级:仅1~2顿的营养摄取可经口进行;6级:三餐均可经口腔摄取营养,但需补充辅助营养;7级:三餐均可经口摄取吞咽食品;8级:除特别难吞咽食物外,三餐均可经口摄取;9级:可以吞咽普通食物,但需要临床观察和指导;10级:摄食、吞咽能力正常。每个等级评定统计为相应分值(1~10分)。②功能性经口摄食量表(functional oral intake scale,FOIS)评价患者摄食能力,最高分为7分,表示患者吞咽能力恢复正常,1分表示不能经口进食。③营养指标评价:血清白蛋白(albumin,ALB)正常值为40~55 g/L;血清前白蛋白(prealbumin,PA)正常值为250~400 mg/L;如上述指标低于参考人群的正常参考范围,通常认为存在营养不良。④分别记录2组患者肺部感染的发生情况。⑤情绪状态评估:采用焦虑自评量表(self-rating anxiety scale,SAS)和抑郁自评量表(self-rating depression scale,SDS)评估患者情绪状态。
1.3 统计学处理
采用SPSS 25.0软件处理数据。符合正态分布以及方差齐性的计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料以率表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 吞咽功能比较结果
治疗前,2组吞咽功能障碍等级评定和FOIS吞咽功能评分差异无统计学意义(P>0.05);治疗6周后,2组的吞咽功能障碍等级评定和FOIS吞咽功能评分均高于同组治疗前,且观察组高于对照组(P<0.05),见表2、表3。
表2 2组吞咽功能障碍等级评定比较(级,±s)

表2 2组吞咽功能障碍等级评定比较(级,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前4.08±1.05 4.10±0.97-0.101 0.920治疗6周后4.90±1.06 5.46±1.18-2.455 0.016 t’值-8.782-11.556 P’值0.000 0.000
表3 2组FOIS吞咽功能评分比较(分,±s)

表3 2组FOIS吞咽功能评分比较(分,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前2.69±1.075 2.60±0.917 0.409 0.684治疗6周后3.60±1.216 4.21±1.129-2.523 0.013 t’值-9.818-17.264 P’值0.000 0.000
2.2 营养和感染情况比较结果
治疗前,2组的血清ALB和PA水平差异无统计学意义(P>0.05);治疗6周后,2组的血清ALB和PA水平均高于治疗前,且观察组高于对照组(P<0.05),见表4、表5。
表4 2组血清ALB水平比较(g/L,±s)

表4 2组血清ALB水平比较(g/L,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前37.03±2.71 37.09±2.47-0.110 0.913治疗6周后39.50±2.49 40.76±1.33-3.086 0.003 t’值-7.284-13.036 P’值0.000 0.000
表5 2组血清PA水平比较(mg/L,±s)
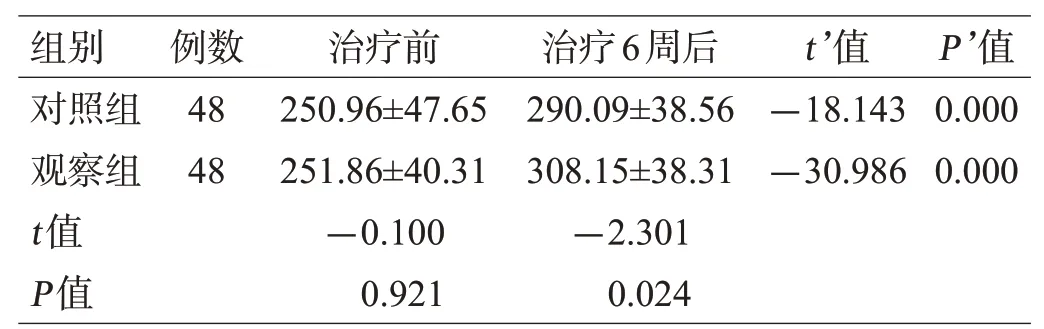
表5 2组血清PA水平比较(mg/L,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前250.96±47.65 251.86±40.31-0.100 0.921治疗6周后290.09±38.56 308.15±38.31-2.301 0.024 t’值-18.143-30.986 P’值0.000 0.000
观察组肺部感染8例(16.67%),低于对照组的17例(35.42%)(χ2=4.381,P<0.05)。
2.3 情绪状态比较结果
治疗前,2组患者的SAS和SDS评分差异无统计学意义(P>0.05);治疗后,2组患者的SAS和SDS评分均低于同组治疗前(P<0.05),且观察组低于对照组(P<0.05),见表6、表7。
表6 2组SAS量表评分比较(分,±s)
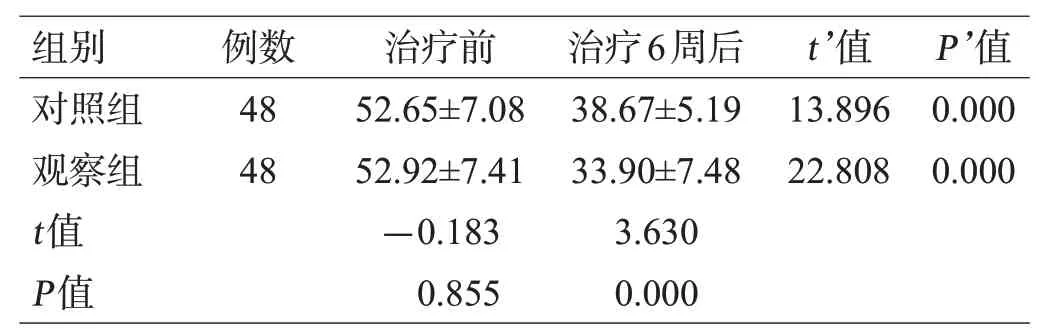
表6 2组SAS量表评分比较(分,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前52.65±7.08 52.92±7.41-0.183 0.855治疗6周后38.67±5.19 33.90±7.48 3.630 0.000 t’值13.896 22.808 P’值0.000 0.000
表7 2组SDS量表评分比较(分,±s)

表7 2组SDS量表评分比较(分,±s)
注:t值和P值为组间比较;t’值和P’值为组内比较
组别对照组观察组t值P值例数48 48治疗前51.85±6.13 52.23±9.07-0.237 0.813治疗6周后39.71±4.86 34.54±5.46 4.893 0.000 t’值13.159 13.943 P’值0.000 0.000
3 讨论
脑卒中后吞咽障碍主要是由于吞咽、迷走和舌下神经核或核下性损害及双侧大脑皮质或皮质脑干束损害[7],导致相应的吞咽反射或吞咽肌群功能障碍,从而食物由口腔向咽部和食管移动无力,食团通过时间延迟,滞留增加。
表面肌电生物反馈可以采集肌肉电信号,将这种电活动转换成视觉或听觉信号,并将正确的吞咽运动感觉和肌肉收缩感觉传送至大脑,促进吞咽肌群肌力及协调性的恢复;同时,患者主动参与吞咽的肌电信号,对大脑皮质也是一种条件性的重复刺激,经过长期反复训练可形成吞咽的条件反射,并在大脑皮质相应部位形成兴奋灶,有助于中枢神经功能重组或再塑,促进吞咽反射弧的建立,改善吞咽功能[8]。孟凤珠等[9]已研究证实肌电生物反馈联合康复训练可以改善脑梗死后吞咽功能障碍。本研究结果也支持肌电生物反馈对吞咽恢复具有重要的意义。
tDCS通过刺激大脑皮质区域从而改变大脑皮质兴奋性[10],促进脑神经功能重塑。正常的吞咽活动需要皮质吞咽中枢、脑干吞咽中枢及外周传入神经共同调节,其中皮质吞咽中枢在吞咽活动中有重要作用[11]。Li等[12]发现脑卒中后吞咽障碍患者的功能联系障碍主要位于感觉运动-岛叶-壳核回路,其中感觉运动区是吞咽活动常见的激活区域,且卒中后吞咽功能恢复与健侧大脑相关脑区皮质的代偿环路相关,健侧大脑半球的神经功能重塑是卒中后吞咽功能自行恢复的基础。本研究将tDCS阳极置于健侧大脑半球吞咽感觉运动皮质,通过提高健侧吞咽感觉运动皮质兴奋性,激活大脑吞咽皮质及皮质下的神经元,进而改善患者吞咽功能障碍。
tDCS直接作用于中枢,激活大脑吞咽皮质及皮质下的神经元[13];而表面肌电生物反馈通过外周刺激形成吞咽条件反射,建立吞咽反射弧,促进吞咽中枢神经重塑。本研究将中枢调节与外周刺激相联合,即将皮质刺激与躯体感觉输入的外周刺激相结合,较之于单一治疗,能进一步增加吞咽皮质的兴奋性,更有利于吞咽功能的恢复。
随着吞咽功能改善,患者生活质量提高,心情亦随之改善,焦虑抑郁评分较前明显降低。这可能与tDCS能改变钠、钙离子通道、γ-氨基丁酸、谷氨酸、乙酰胆碱、5-羟色胺和多巴胺系统有关,从而调节情绪,改善患者焦虑抑郁状态[14,15]。患者治疗后吞咽功能改善,可食的食物性状、种类多样化,营养状态逐渐改善,血液中的血清白蛋白和血清前白蛋白升高。吞咽功能障碍患者进食或饮水时常发生呛咳,可导致吸入性肺炎,由于观察组吞咽功能改善效果优于对照组,因此吸入性肺炎发生率也明显低于对照组(P<0.05)。
综上所述,tDCS联合肌电生物反馈可显著改善脑卒中后患者短期吞咽功能障碍,改善营养状况,降低肺部感染率,明显改善患者焦虑抑郁情绪状态,其疗效优于单一治疗手段。但因本研究样本量偏小、未进行后期吞咽功能随访等不足,要得到确切结论,尚需进一步深入研究。
