经阴道超声评价二次妊娠期女性盆底结构的变化及受试者操作特征曲线
2022-01-20龚娥李宁龚法伍刘培志劳双丽张树华
龚娥,李宁,龚法伍,刘培志,劳双丽,张树华
(华北理工大学附属医院超声科,河北 唐山 063000)
妊娠期尿失禁发生率较高,且妊娠是尿失禁发生的独立危险因素[1]。目前,针对二次妊娠期压力性尿失禁(stress urinary incontinence,SUI)发生、发展机制鲜有研究,本研究对二次妊娠期女性盆底结构进行分析,旨在为二次妊娠期女性SUI的早期防治提供客观依据。
1 材料与方法
1.1 研究对象
选取2019年9月至2020年11月于我院进行产检的孕妇共120例。其中,首次妊娠期女性60例,二次妊娠期女性60例;依据《女性压力性尿失禁的诊断及治疗指南(试行)》[2]将二次妊娠期女性分为SUI组(27例)与非SUI组(33例)。受试者检查前均签署知情同意书。
纳入标准:妊娠前盆底结构及功能正常;孕产次≤2次;能够完成标准Valsalva动作;受检者超声图像质量清晰完整。
排除标准:孕前患有盆底功能障碍性疾病;近期行盆腔手术;患有神经系统病变;近期应用激素类药物;行尿动力学检查证实孕前膀胱逼尿肌不稳定;配合度、依从性较差。
1.2 研究方法
1.2.1 临床资料的收集:根据相关文献以及本研究目的制定调查表。
1.2.2 经阴道超声检查:
1.2.2.1 操作仪器 采用GE Voluson E10超声诊断仪,容积探头频率:1.0~7.0 MHz。
1.2.2.2 操作方法 经阴道超声观察盆底结构,膀胱适度充盈,取截石位,充分暴露会阴部,将耦合剂涂抹于探头表面,用探头套包裹探头,将探头轻置于会阴部;显示盆底矢状切面图像,见图1。观察耻骨联合(pubic syphilis,PS)、尿道(urethra,UR)、膀胱(bladder,BL)和膀胱颈(bladder neck,BLN)。在二维测量2组孕妇膀胱颈位置(D)、尿道倾斜角(β)、膀胱尿道后角(poster urethrovesical angle,PUVA),分别测量静息及张力状态下膀胱颈位置(D1、D2)、尿道倾斜角(β1、β2)、膀胱尿道后角(PUVA1、PUVA2),并计算膀胱颈移动度(bladder neck descent,BND)、尿道旋转角度(urethra rotation angle,URA)。在静息及张力状态下启动三维成像,获取肛提肌裂孔面积(levator hiatus area,LHA),见图2,测量2组孕妇不同状态下LHA(LHA1和LHA2)。
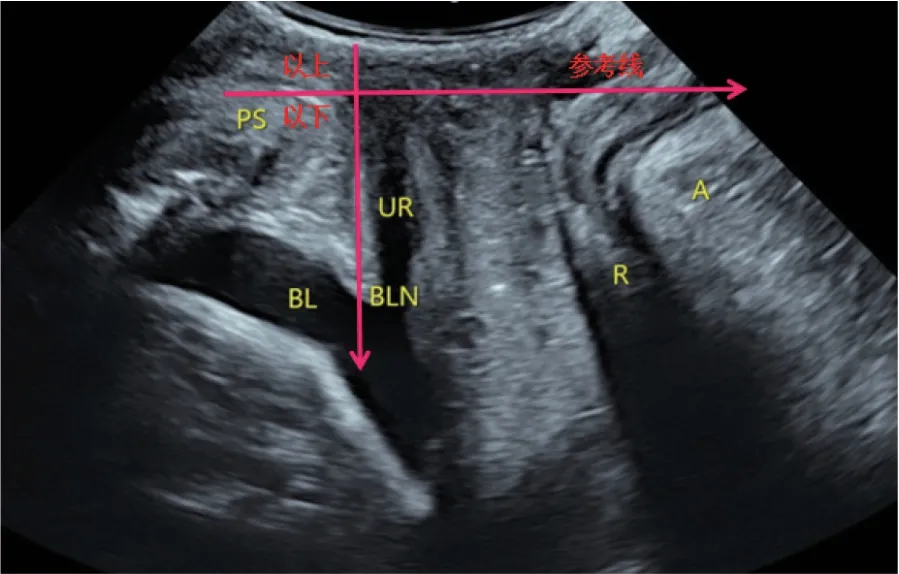
图1 首次妊娠组经盆底超声女性盆底矢状切面Fig.1 Sagittal section of the pelvic floor of a woman the first pregnancy group
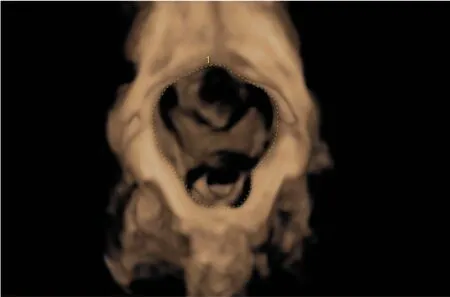
图2 首次妊娠组张力状态下肛提肌裂孔面积Fig.2 Levator hiatus area on valsalva in the first pregnancy group
1.3 统计学分析
数据资料均录入Excel数据库系统,采用SPSS 21.0进行分析,计量资料以表示,计数资料用频率或率表示:组间计量资料比较采用独立样本t检验,计数资料比较采用χ2检验;二次妊娠期SUI诊断界值确立采用受试者操作特征曲线(receiver operator characteristic curve,ROC)分 析。P< 0.05为 差异有统计学意义。
2 结果
2.1 首次妊娠组与二次妊娠组一般资料比较
二次妊娠组年龄大于首次妊娠组,差异有统计学意义(P< 0.05);2组身高、孕前体质量指数(body mass index,BMI)、孕期BMI相比,差异无统计学意义(P> 0.05),见表1。
表1 首次妊娠组与二次妊娠期组一般资料比较()Tab.1 Comparison of general data between women in first pregnancy and women in second pregnancy()

表1 首次妊娠组与二次妊娠期组一般资料比较()Tab.1 Comparison of general data between women in first pregnancy and women in second pregnancy()
2.2 首次妊娠组与二次妊娠组各超声指标比较
2组 D2、BND、URA、PUVA2、LHA1、LHA2、尿道内口漏斗化比较,差异有统计学意义(P< 0.05)。表明二次妊娠组女性BND及LHA较首次妊娠组女性增加。见表2。
表2 首次妊娠组与二次妊娠组超声参数比较()Tab.2 Comparison of ultrasound parameters between the first pregnancy and the second pregnancy()
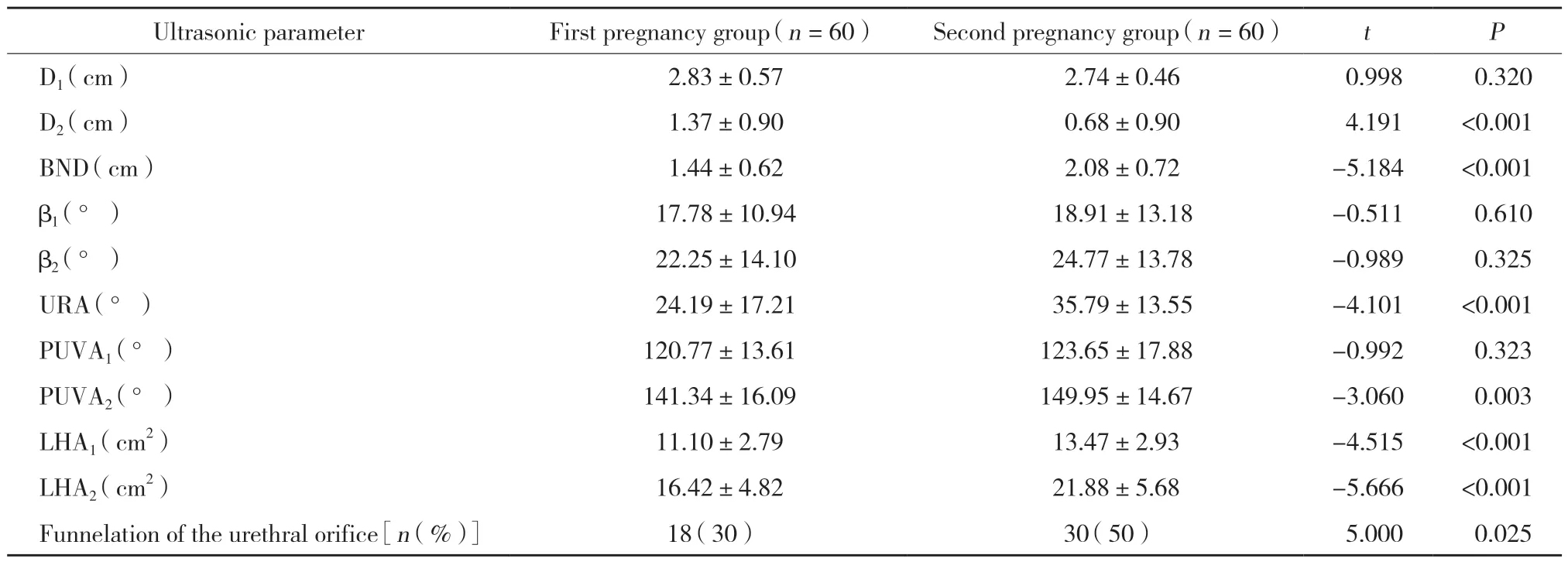
表2 首次妊娠组与二次妊娠组超声参数比较()Tab.2 Comparison of ultrasound parameters between the first pregnancy and the second pregnancy()
BND,bladder neck descent;URA,urethra rotation angle;PUVA,poster urethrovesical angle;LHA,levator hiatus area.
2.3 首次妊娠组及二次妊娠组女性SUI发生率
2组比较,二次妊娠组SUI发生率明显高于首次妊娠组,差异有统计学意义(P< 0.01)。见表3。

表3 首次妊娠组与二次妊娠组SUI检出率比较结果Tab.3 Comparison of the detection rate of SUI between the first pregnancy group and the second pregnancy group
2.4 单一指标、联合指标诊断二次妊娠期SUI的ROC曲线分析
2.4.1 二次妊娠期女性SUI组与非SUI组一般资料比较:2组年龄、身高、孕前BMI、孕期BMI差异无统计学意义(P> 0.05),具有可比性。见表4。
表4 二次妊娠期女性SUI组和非SUI组一般资料比较()Tab.4 Comparison of general data between SUI group and non-SUI group during the second pregnancy()

表4 二次妊娠期女性SUI组和非SUI组一般资料比较()Tab.4 Comparison of general data between SUI group and non-SUI group during the second pregnancy()
2.4.2 二次妊娠期女性SUI组与非SUI组超声参数比 较:SUI组D2值小于非SUI组,BND、URA、LHA1、LHA2值大于非SUI组,尿道内口漏斗化检出率高于非SUI组,差异均有统计学意义(P< 0.05);表明SUI组BND及LHA较非SUI组明显增加。见表5。
表5 二次妊娠期女性SUI组与非SUI组各超声参数比较()Tab.5 Comparison of various ultrasound parameters between SUI group and non-SUI group during the second pregnancy()

表5 二次妊娠期女性SUI组与非SUI组各超声参数比较()Tab.5 Comparison of various ultrasound parameters between SUI group and non-SUI group during the second pregnancy()
2.4.3 各超声指标及联合指标诊断二次妊娠期女性SUI的ROC曲线:以临床诊断SUI为“金标准”,构建D2、BND、URA、LHA1、LHA2及尿道内口漏斗化诊断SUI的ROC曲线,其中D2、BND、LHA1、尿道内口漏斗曲线下面积值>0.7,故选取这4个指标联合,做联合坐标诊断SUI的ROC曲线,联合指标诊断SUI的曲线下面积、灵敏度及特异度均大于单一指标。见表6,图3、4。
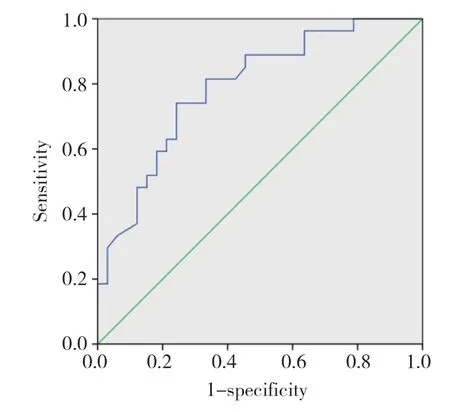
图3 D2诊断SUI的ROC曲线图Fig.3 The ROC curve of D2 in diagnosing SUI
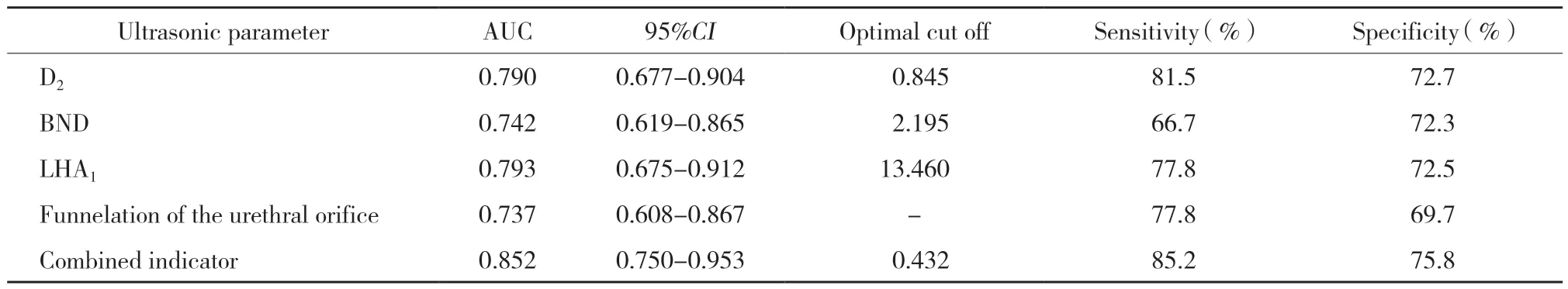
表6 超声指标诊断二次妊娠期女性SUI的ROC曲线分析Tab.6 ROC curve analysis of ultrasonic indicators in diagnosing SUI in women during the second pregnancy
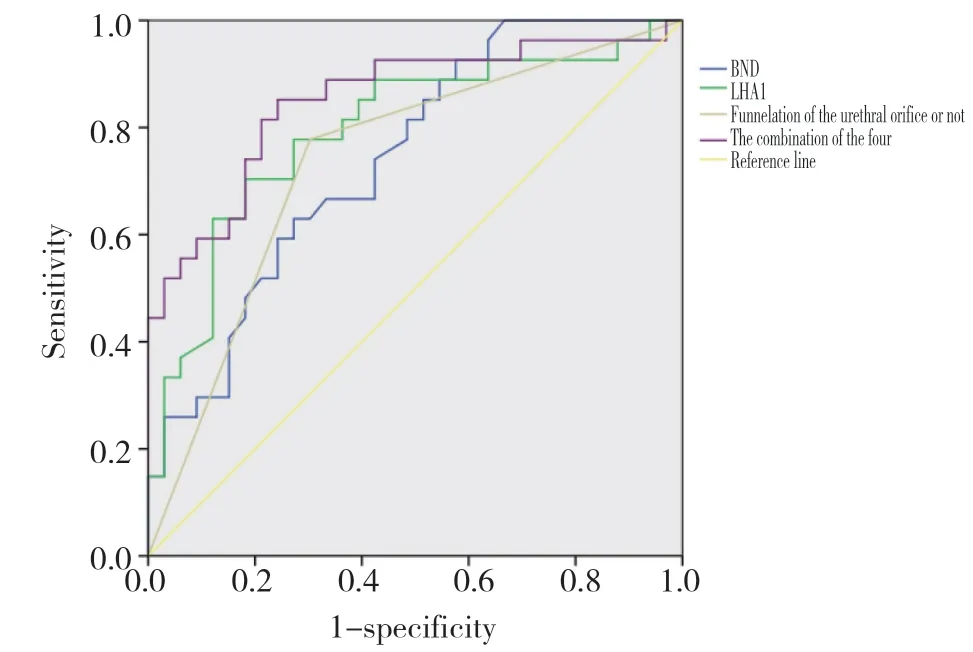
图4 BND、LHA1、尿道内口漏斗化及四者联合诊断SUI的ROC曲线图Fig.4 The ROC curve of BND,LHA1,funnelation of the urethral orifice and four joint in diagnosing SUI
3 讨论
盆底影像学检查多数具有辐射或侵入性,所以孕期盆底检查首选超声。经阴道超声检查可直观反映盆底解剖,具有操作简单、非侵入性及可实时动态观察的特性[3],是目前临床使用最广泛的SUI检查方式。
本研究中二次妊娠组BND、PUVA2及URA较首次妊娠组增加,D2值小于首次妊娠组,表明二次妊娠期女性较首次妊娠期女性膀胱颈活动性大。由于肛提肌对盆底结构起支持作用,其损伤可加大尿失禁的发生[4],二次妊娠组LHA值明显大于首次妊娠组,提示二次妊娠期女性的盆底肌损害率高于首次妊娠期。正常情况下膀胱颈在储尿状态下为闭合,但SUI患者闭合系统功能失调,膀胱颈表现为漏斗状[5]。二次妊娠组尿道内口漏斗化检出率明显高于首次妊娠组,说明二次妊娠女性尿道括约肌受到损伤程度较首次妊娠显著。
本研究中,二次妊娠组SUI的发生率高于首次妊娠组,说明二次妊娠期女性盆底结构的损伤程度较首次妊娠更大,可能的原因是盆底肌Ⅱ类肌纤维为快肌纤维,主要作用是控尿、控便,而二次妊娠期女性的盆底肌的Ⅱ类肌纤维损害率高于首次妊娠期女性[6];二次妊娠期女性的年龄较首次妊娠组大,其尿道括约肌功能逐渐降低,肌纤维逐渐减少,从而导致SUI的发生[7]。
本研究结果显示,二次妊娠期女性SUI组的膀胱颈位置更加靠近足侧,提示SUI组的盆底整体结构支持力较弱;BND、URA比非SUI组大,原因是SUI患者的盆底结构支持作用减弱,所以腹压增加时,其支持力不足,导致膀胱颈的活动性增加[8];LHA值均大于非SUI组,说明SUI组的肛提肌损伤更为严重;尿道内口漏斗化检出率明显高于非SUI组,提示SUI组可能存在尿道括约肌缺损,从而导致膀胱颈和近端尿道支持力减弱,发生下移,形成漏斗化[5]。
研究[9-11]表明,BND、LHA、尿道内口漏斗化对诊断盆底功能障碍性疾病具有临床意义,本研究以临床诊断作为“金标准”,构建了D2、BND、URA、尿道内口漏斗形成及四者联合指标诊断SUI的ROC曲线,曲线下面积均>0.70,提示上述指标对二次妊娠期SUI的诊断具有临床价值。比较各超声指标及联合指标诊断SUI的ROC曲线下面积、灵敏度及特异度,联合诊断最高,分别为0.852、85.2%和75.8%,因此,推荐应用联合指标对二次妊娠期女性SUI的发生进行预测。
综上所述,应用经阴道超声对二次妊娠期女性盆底结构进行观察,为临床对二次妊娠期女性早期干预以减少或延缓SUI的发生、发展提供了客观依据。
