超声引导骶管阻滞联合喉罩全麻在小儿尿道下裂成形术中的应用
2022-01-19戴双波雷立华
陈 敏, 戴双波, 雷立华
尿道下裂是儿童泌尿外科的常见疾病,通常需要行尿道下裂修复术治疗[1-2]。该术式皮瓣分离创面较大,手术部位局部神经分布丰富,可能造成患儿术后疼痛剧烈,若术中、术后镇痛不完善,易造成患儿术后躁动等不良反应[3]。因此良好的围术期镇痛,对患儿愈后尤为重要。骶管阻滞是一种常用的区域阻滞技术,特别适用于小儿下腹部、会阴部和下肢手术的麻醉和术后镇痛。近年来,超声可视化技术越来越多应用于小儿区域神经阻滞麻醉[4]。在超声实时引导下进行骶管阻滞,能清晰显示骶裂孔、骶尾韧带和骶管腔,并观察到局麻药注射到骶管腔或者硬膜外腔产生的液体流动和硬膜外腔扩张[5]。因此,超声引导骶管阻滞能提高阻滞效果,减少操作并发症。本研究拟观察超声引导骶管阻滞联合喉罩全麻应用于小儿尿道下裂成形手术的临床效果,以及对小儿术后早期镇静镇痛的影响,为临床小儿麻醉提供参考。
1 对象与方法
1.1 对象 收集2020年1-12月择期行尿道下裂修复术的患儿100例,年龄(4.2±2.5)岁(1~7岁),ASA分级Ⅰ~Ⅱ级,均为首次接受尿道下裂修复手术。排除标准:(1)出凝血功能障碍;(2)全身感染或穿刺部位感染;(3)合并神经功能疾病或精神障碍疾病;(4)局麻药过敏。剔除标准:阻滞操作困难或失败,围术期出现严重血流动力学紊乱或其他危及生命的并发症。本研究获得笔者医院医学伦理委员会批准,患儿家属均签署知情同意书。
分组:采用随机数字表法将100例患儿随机分为超声引导骶管阻滞联合喉罩全麻组(GC组)和喉罩全麻组(G组),每组50例。两组患儿的年龄、体质量、身高、手术时间和清醒时间比较,差别均无统计学意义(P>0.05,表1)。

表1 两组患儿一般情况比较
1.2 方法
1.2.1 麻醉药品 丙泊酚(生产批号:16NL5819,北京费森尤斯卡比医药有限公司);舒芬太尼(生产批号:91A11221)、罗哌卡因混合液(生产批号:03B01051)、瑞芬太尼(生产批号:90A10251)、盐酸利多卡因(生产批号:1906302)(宜昌人福药业有限责任公司);罗库溴铵注射液(生产批号:191204,浙江仙琚制药股份有限公司);1%七氟醚(生产批号:20022031,江苏恒瑞医药股份有限公司);曲马多(生产批号:19051521,扬子江药业集团有限公司)。
1.2.2 麻醉准备 术前1 d对所有患儿进行访视,常规禁食4 h,禁饮2 h,术前均于病房留置静脉套管针,均未使用任何镇静药。入手术室后,常规监测心电图、无创袖带血压(noninvasive blood pressure, NIBP)和经皮脉搏血氧饱和度(saturation of pulse oxygen, SpO2)。
1.2.3 麻醉诱导 患儿均依次静脉缓慢推注丙泊酚1.5~2 mg/kg、舒芬太尼0.3 μg/kg和罗库溴铵注射液0.6 mg/kg进行麻醉诱导,待麻醉深度适宜后,置入相应大小型号的喉罩,经观察胸廓运动幅度、呼气末二氧化碳浓度(pressure of end-tidal carbon dioxide, PETCO2)波形变化及听诊呼吸音,明确喉罩处在恰当位置后,连接麻醉机(型号:Drager Primus,德国德尔格公司)进行机械通气(容量控制通气模式)。呼吸参数设置为吸入氧浓度60%,潮气量6 mL/kg,吸呼比(I︰E)=1︰2,呼吸频率12~20 min-1。
1.2.4 超声引导下骶管阻滞操作 GC组患儿在成功置入喉罩后,取左侧屈膝卧位,常规消毒铺巾,使用一次性无菌耦合剂,超声设备为便捷式多普勒超声仪(M-TURBO,美国索诺声有限公司),将线阵(频率4~18 MHz)探头置于人体正中线位置,扫描患儿骶尾部。获取骶裂孔横断面超声图,有效定位骶骨角及骶尾韧带后(图1A),旋转探头90°,进而获得骶裂孔纵切面。应用平面内针引导技术(图1B),从两骶骨角之间进针,直抵骶管,注入0.8%盐酸利多卡因和0.2%罗哌卡因混合液1 mL/kg(体质量>20 kg的患儿均给予20 mL),超声下见药液在骶管腔内扩散(图1C)。所有骶管阻滞操作均由同一位熟练掌握超声技术的麻醉医师执行。G组患儿不进行骶管阻滞。

SC:骶骨角;SCL:骶尾韧带;Needle:穿刺针;Liquid:药液。A:骶裂孔横断面;B:骶裂孔纵切面;C:药液在骶管腔内扩散。图1 超声引导下骶管阻滞Fig.1 Ultrasound-guided caudal block
1.2.5 麻醉维持 术中采用1%七氟醚持续吸入,丙泊酚2~6 mg/(kg·h)和瑞芬太尼0.05~0.3 μg/(kg·min)持续静脉泵注。术中放置脑电双频指数(bispectral index, BIS)监测传感器(美国柯惠医疗器材制造有限公司)监测麻醉深度,根据BIS值和血流动力学调节泵注速度,维持BIS值为40~60。记录喉罩置入时、切皮时、切皮后(30、60、90、120 min)以及拔除喉罩时的心率(heart rate, HR)、平均动脉压(mean blood pressure, MBP)和PETCO2。两组患儿均于手术结束前30 min停止吸入七氟醚,术毕停用静脉麻醉药,开大新鲜气流量至6 L/min。待患儿自主呼吸恢复、吞咽呛咳反射恢复、未吸氧下SpO2>98%时拔除喉罩,体征平稳,送入麻醉恢复室(post anesthesia care unit, PACU)进行观察。所有手术均由同一组小儿外科医师完成。
1.2.6 观察指标 记录术中全麻药丙泊酚和瑞芬太尼的用量。患儿送至PACU后,由一位不知实验分组的麻醉医师每15 min评估一次镇痛镇静评分,并记录相应时点的HR。符合标准后,将患儿由PACU送回病房。镇痛评分采用FLACC小儿疼痛评分[6],该评分包括5个内容,即表情、肢体动作、行为、哭闹和可安慰性,每项内容0~2分,总评最高分为10分,分数越高表示疼痛程度越重。镇静评分采用Ramsay镇静评分[7]:烦躁不安为1分;安静合作为2分;对指令有反应为3分;嗜睡、对轻叩眉间或强声刺激反应敏捷为4分;嗜睡、对轻叩眉间或强声刺激反应迟钝为5分;对轻叩眉间或强声刺激无任何反应为6分。当FLACC评分≥4分时,判定为镇痛效果不佳,静脉注射曲马多2 mg/kg。记录术后24 h内两组患儿补救镇痛例数、阴茎痛性勃起次数及并发症(感染、血肿和局麻药中毒等)发生情况。
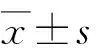
2 结 果
2.1 两组患儿术中HR、MBP和PETCO2及全麻药用量比较 两组患儿术中各时点的HR、MBP和PETCO2比较,差别均无统计学意义(P>0.05,表2)。GC组术中丙泊酚和瑞芬太尼的总用量[(90±16)mg和(143±34)μg]均少于G组[(112±21)mg和(358±124)μg],差别均有统计学意义(P<0.05)。
表2 两组患儿术中各时点HR、MBP、PETCO2比较
2.2 PACU镇痛镇静评分比较 进入PACU后,GC组的FLACC疼痛评分和HR在15、30、45和60 min各时点均低于G组(P<0.05);而GC组Ramsay镇静评分在30、45和60 min各时点均高于G组,差别均有统计学意义(P<0.05,表3)。
2.3 术后24 h补救镇痛及并发症发生情况比较 GC组与G组术后24 h内曲马多补救镇痛例数分别为8例(16%)和25例(50%),两组比较差别有统计学意义(χ2=13.071,P<0.05);GC组与G组术后24 h内出现阴茎痛性勃起例数分别为11例(22%)和32例(64%),两组比较差别有统计学意义(χ2=17.993,P<0.05)。GC组患儿未观察到穿刺部位感染、血肿和局麻药中毒等神经阻滞相关并发症。
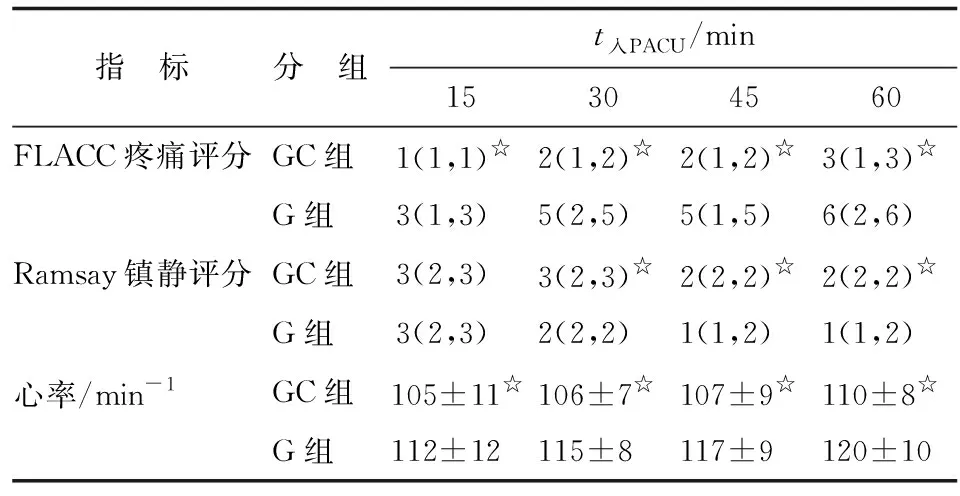
表3 两组患儿麻醉恢复室镇痛镇静评分和心率比较
3 讨 论
骶管阻滞作为常用的一种硬膜外麻醉方法,常用于尿道下裂成形术患儿的围术期镇痛。据统计,约20%正常人的骶管呈解剖异常、骶裂孔畸形或闭锁,传统盲穿法骶管阻滞有一定的失败率[8]。研究报道,与传统以骨标志引导的盲探穿刺相比较,超声引导骶管阻滞穿刺成功率可达96.9%~100%[9]。但目前有关超声引导骶管阻滞应用于小儿尿道下裂成形术的研究报道较少。本研究是一项前瞻性对照研究,结果发现,与单纯喉罩全麻比较,超声引导骶管阻滞联合喉罩全麻可减少患儿术中全麻药的用量,入PACU后对应时点的FLACC疼痛评分和HR均较低,而Ramsay镇静评分均较高,且术后24 h补救镇痛和阴茎痛性勃起例数均减少。可见,在行尿道下裂修补术中,在围术期镇静镇痛方面,采用超声引导联合喉罩全麻比单纯喉罩全麻更具优势。
小儿的身心发育尚不成熟,围术期急性疼痛和躁动等应激行为会带来一系列生理和心理反应,从而影响患儿术后康复,麻醉医师应重视并积极应对[10]。喉罩全麻是小儿外科常用的一种麻醉方式。喉罩技术可建立有效的安全气道,操作简单,对咽喉和气管黏膜的刺激较小,并发症少,效果显著且安全性较高[11]。喉罩全麻术中采用静吸联合麻醉,联合超短效阿片类药物瑞芬太尼持续静脉泵入,具有血流动力学平稳、苏醒快速的优点。本研究结果显示,两组患儿术中MBP、HR、PETCO2和苏醒时间比较,差别均无统计学意义。因此,两种麻醉方式术中均可达到较好的麻醉效果。但研究也显示,GC组术中丙泊酚和瑞芬太尼总用量均较G组明显减少,说明超声引导骶管阻滞联合喉罩全麻可能通过阻断伤害性神经反射的传导,进而减少行尿道下裂修补术患儿术中全麻药的用量。
本研究发现,GC组患儿入PACU后FLACC疼痛评分、Ramsay镇静评分和HR均高于G组,表明超声引导骶管阻滞可为患儿提供有效的术后早期镇静镇痛效果。进一步研究发现,GC组患儿术后24 h补救镇痛率显著低于G组,说明超声引导骶管阻滞在术后24 h内可以提供良好的镇痛效应。本研究还发现,超声引导骶管阻滞联合喉罩全麻可降低术后阴茎痛性勃起的发生率。患儿行尿道下裂修补术后阴茎异常勃起与急性疼痛有关,阴茎痛性勃起会增加伤口出血,影响切口愈合,增加术后尿漏可能,从而影响手术效果[12]。因此,超声引导骶管阻滞可能对尿道下裂修补术患儿术后伤口愈合有益。
研究表明,罗哌卡因引起术后运动阻滞比布比卡因少,在骶管腔的吸收时间更长[13]。文献报道,罗哌卡因在骶管阻滞中的使用推荐浓度为0.1%~0.375%、容量为1~1.5 mL/kg[14]。临床麻醉中,2 mg/kg的罗哌卡因可满足小儿会阴部和下腹部手术要求。因此,本研究GC组骶管阻滞药物罗哌卡因采用0.2%的浓度,剂量为2 mg/kg。本研究未观察到患儿术后穿刺部位感染、血肿以及局麻药中毒等神经阻滞相关并发症。说明超声引导骶管阻滞具有一定的安全性。
综上所述,与单纯喉罩全麻比较,超声引导骶管阻滞联合喉罩全麻能为患儿提供更好的围术期镇静镇痛效果,减少术中全麻药用量,是患儿行尿道下裂修补术较好的麻醉方式,值得临床进一步推广应用。但本研究尚存在不足:为单中心小样本研究,未观察到神经阻滞的并发症;超声引导骶管阻滞的局麻药均采用同一剂量和容量,更高剂量或容量的局麻药骶管阻滞能否延长术后镇痛时间有待进一步研究。此外,本研究仅随访了术后24 h患儿的镇痛情况,需在今后的研究中进一步完善。
