脑卒中患者二级预防中全程管理的实践研究
2022-01-18徐海莉徐艳华吕培华李莹爽刘延锦
徐海莉 徐艳华 吕培华 李莹爽 刘延锦
郑州大学第一附属医院,河南 郑州 450052
脑卒中具有高发病率、高复发率、高病死率和高致残率等特点,是全球第二大死亡原因和第一大致残原因[1],中国每年新发脑卒中病例约250 万例,其中超过150 万例死亡[2]。据2013—2014 年全国流行病学调查对河南省9个流行病学调查点31 376例人群的数据显示,河南省脑卒中发病率372.9/10 万,患病率2 734.6/10万,死亡197.6/10万,均高于全国水平。脑卒中复发率及预后情况均与患者健康行为有关,护理人员应采用有效的健康管理方式使患者戒烟限酒、低盐低脂饮食、坚持运动锻炼等,督促其建立健康的生活方式,加快患者康复进程[3-5]。中国卒中注册结果显示[6],通过完善卒中中心建设及认证、加大对各级医院卒中防控的投入、提升医护人员疾病诊治及健康教育水平、加强公众主动健康意识及相关知识是提高中国脑卒中患者救治水平和质量的有效措施。有卒中专业组织特别提出,应在卒中中心特别是高级卒中中心人员设置护士专职岗位,负责进行卒中患者健康档案的建立及管理、院内健康知指导、护理质量控制、院外随访教育等工作[7-8],以更好促进卒中组织化管理和卒中中心建设。
1 资料与方法
1.1 一般资料采用方便抽样的方式,选取2019-06—12 郑州大学第一附属医院神经内科住院的56例患者为对照组,2020-06—12在神经内科住院的56例患者为干预组。在干预过程中,干预组失访2例,对照组失访4例。对照组最终入组52 例,男36 例,女16 例,年龄(67.25±5.17)岁。干预组最终入组54例,男39例,女15例,年龄(68.19±4.95)岁。2组基线资料均衡(P>0.05),见表1。
表1 2组患者临床资料比较 (±s)Table 1 Comparison of clinical data of the two groups (±s)
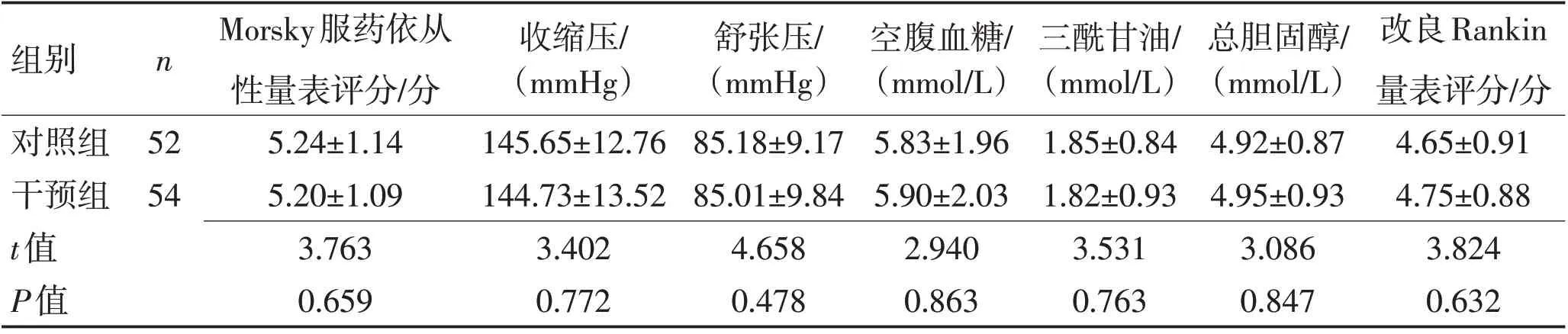
表1 2组患者临床资料比较 (±s)Table 1 Comparison of clinical data of the two groups (±s)
组别对照组干预组t值P值n 52 54 Morsky服药依从性量表评分/分5.24±1.14 5.20±1.09 3.763 0.659收缩压/(mmHg)145.65±12.76 144.73±13.52 3.402 0.772舒张压/(mmHg)85.18±9.17 85.01±9.84 4.658 0.478空腹血糖/(mmol/L)5.83±1.96 5.90±2.03 2.940 0.863三酰甘油/(mmol/L)1.85±0.84 1.82±0.93 3.531 0.763总胆固醇/(mmol/L)4.92±0.87 4.95±0.93 3.086 0.847改良Rankin量表评分/分4.65±0.91 4.75±0.88 3.824 0.632
1.2 方法
1.2.1 对照组干预方法:对照组采用常规护理措施,入院后由责任护士进行首次评估,包括疾病史、用药史、家族史、并发症及合并疾病等;然后进行日常健康教育,包括入院宣教、疾病知识宣教、用药指导、饮食指导、康复锻炼等;患者出院后1个月、3个月和6个月进行电话随访,询问患者健康行为情况,包括用药、饮食、锻炼等。
1.2.2 干预组干预方法
1.2.2.1 脑心健康管理师的培训:参加国家卫生健康委脑卒中防治工程委员会举办的脑心健康管理师培训班并顺利结业证者。主要培训内容包括卒中相关知识、常见神经系统功能评分、脑卒中患者早期肢体功能康复、吞咽功能筛查与评定、营养风险筛查、国家卒中数据库的上报、随访数据库的建立及沟通技巧等。脑心健康管理师持证上岗后,每月需参与科室针对随访过程中出现问题进行的小组讨论、每年需完成一定量的卒中相关专科知识培训及科研进展的汇报,包括参加线上或线下的学术交流会议、科室文献学习及汇报等,并每周参加神经内科疑难病例讨论、不断学习国内外卒中最新指南。
1.2.2.2 组建健康管理小组,明确健康管理师专职岗位职责及工作流程:根据医院及科室具体情况,成立健康管理小组,小组成员包括:①科室主任和护士长:负责科室人力、工作的总体协调安排;②卒中健康管理师:根据医院及科室具体工作情况,组织神经内科专家、护理相关专家,制订卒中健康管理师专职岗位职责及工作流程,明确其工作内容及流程,主要包括患者卒中相关危险因素评估、住院期间患者健康教育、出院健康教育处方、出院患者档案的建立、微信公众号推送卒中相关知识以及患者返院面访的沟通协调工作;③神经内科医生3名:负责跟进卒中最新的指南并及时组织科室人员学习应用,并与患者、家属、健康管理师制订治疗及康复计划;④神经内科护理人员2名:与脑心健康管理师共同制作并修订脑卒中吞咽障碍纸质健康教育资料及相应的视频内容制作,与卒中健康管理师共同协调组织每月在周边社区开展的脑卒中社区居民健康教育;⑤康复科医生1名:康复师负责患者肢体功能及吞咽功能的训练指导工作;⑥膳食营养科医生1名:负责脑卒中患者的营养筛查及风险评估,并提供精确的营养摄入方案。
1.3 脑心健康管理师临床实践
1.3.1 医护一体化查房,制订个体化的患者健康教育处方:卒中健康管理师对前一天新入院脑卒中患者进行评估,明确卒中危险因素,与主管护士进行沟通,针对患者的不同危险因素给予健康指导方案。每日参与主管医生早查房,掌握患者病情、治疗及护理中的要点及变化,以此为依据进行准确的健康教育并指导责任护士对患者进行准确的评估并制定、实施个体化的护理方案,重点关注健康行为及自我管理能力较差的患者,给予切实可行的计划建议,包括按时服药及定期实验室检查。
组织制作、完善及修订脑卒中健康教育的纸质版资料及电子视频制作,每周开展2次患教会;患者通过二维码扫描关注公众号,健康管理师以每周一次的频率推送卒中相关知识,患者和照顾者可以点击菜单栏按钮查阅感兴趣的历史消息,如果有疑问,可以直接通过公众号进行咨询,卒中健康管理师每日15:00~17:00针对线上问题为患者进行解答。
1.3.2 构建基于微信平台的院外康复指导:为保证患者出院后健康行为的延续性,患者出院前一天,健康管理师积极与主管医生详细交流,制订出院健康教育处方,包括患者出院后所需服用的药物种类、药物剂量、复诊的时间、地点及联系人。每周五下午定为卒中健康管理师为出院患者推送卒中知识日,利用微信公众号将脑卒中相关知识、康复知识编辑成图片、康复训练小视频并通过平台发布,患者及照顾者点击阅读并在线咨询,根据反馈意见及时与医生进行沟通。
1.3.3 拓展卒中相关知识健康宣教范围:为提高院内工作人员卒中急救知识水平,通过与医院医务处、后勤管理处、护理部积极沟通,卒中健康管理师主动协调,邀请神经内科医生每年开展两期分批分层次培训工作。每季度召开2次“区域性心脑医患联盟会议”,与健康管理小组共同进社区,每月对社区居民开展一次的脑卒中相关的健康教育,以加深社区居民对脑卒中相关知识的了解,增强其主动健康的意识。由卒中健康管理师为主导组建护理服务团队,确定医院—社区卫生服务中心—家庭的延续护理服务内容,为患者提供连续的医疗照护服务。具体内容:①患者出院前,高年资护士对患者进行评估,制订个性化的出院后延续性护理计划,开具个性化的健康教育处方;患者居家康复的过程中,结合其康复情况与需求,为其提供相应的随访管理,如用药监督与指导、跟踪完善健康档案、教会患者自我病情监测等。②在社区居民中开展一对一健康评估及指导、在线答疑随访、团体式健康教育及指导等多种服务活动。
1.3.4 完成国家卒中中心数据上报,开展健康管理随访工作:每年完成国家卒中中心规定的2 000 例数据上报工作,与神经内科医生密切合作,建立卒中患者健康管理与随访管理档案;建档人群出院后第3个月、6个月、9个月通过电话随访对患者出院后改良的Rankin量表评分、遵医嘱用药情况及血压、血糖及血脂等高危因素控制情况,给予个体化的健康评估和指导。
1.4 效果评价
1.4.1 效果评价指标
1.4.1.1 患者服药依从性:采用中文版Morsky服药依从性量表[9](Morisky medication adherence scale,MMAS-8),该问卷共有8个问题,对于前7 个问题答题者需回答“是”或“否”,答“是”者记0分,答“否”者记1分,但第5题答“是”者记1分,答“否”者记0分。第8题的答案使用Likert 五级评分法,答案为“从不”、“偶尔”、“有时”、“经常”、“所有时间”,分别记1分、0.75分、0.50分、0.25分和0分,总分为8 分,依从性等级划分为高(8 分)、中(6~7分)和低(<6分)。
1.4.1.2 改良Rankin 量表(modified Rankin Scale,mRS):是目前使用最普遍的用于评价脑卒中患者功能结局的评估工具。评估者通过与脑卒中患者面谈或通过电话远程评估进行评定,总分0~6 分,分数越低表示功能恢复越好[10]。
1.4.1.3 6个月内结局情况:比较2组患者出院6个月时间内卒中复发情况、门诊访问次数。
1.4.1.4 血液生化指标:将2 组患者在出院后1 个月、3 个月、6 个月3 个时间点的血压、血糖、血脂情况进行比较。
1.4.2 数据收集:2组患者入院时由研究者发放纸质问评估其用药依从性,mRS 评分由责任医师进行评定,其他生化指标从病历中获取,出院时嘱患者在出院后1 个月可以在居住地附近医院检查血液生化指标,研究者通过电话随访获取相关资料,同时进行用药依从性和mRS 评分的评定。出院3 个月、6 个月电话通知患者到我院卒中门诊进行复查,检查相关指标并评定其服药依从性和mRS评分。
1.5 统计学方法采用SPSS 21.0 软件进行统计学分析,计量资料采用均数±标准差(±s)进行描述,组间比较采用独立样本t 检验,计数资料采百分率(%)描述,行χ2检验,检验水准α=0.05。
2 结果
2.1 患者出院后服药依从性情况干预组出院后1 个月、3 个月及6 个月服药依从性得分均显著高于对照组(P<0.05),见表2、图1。
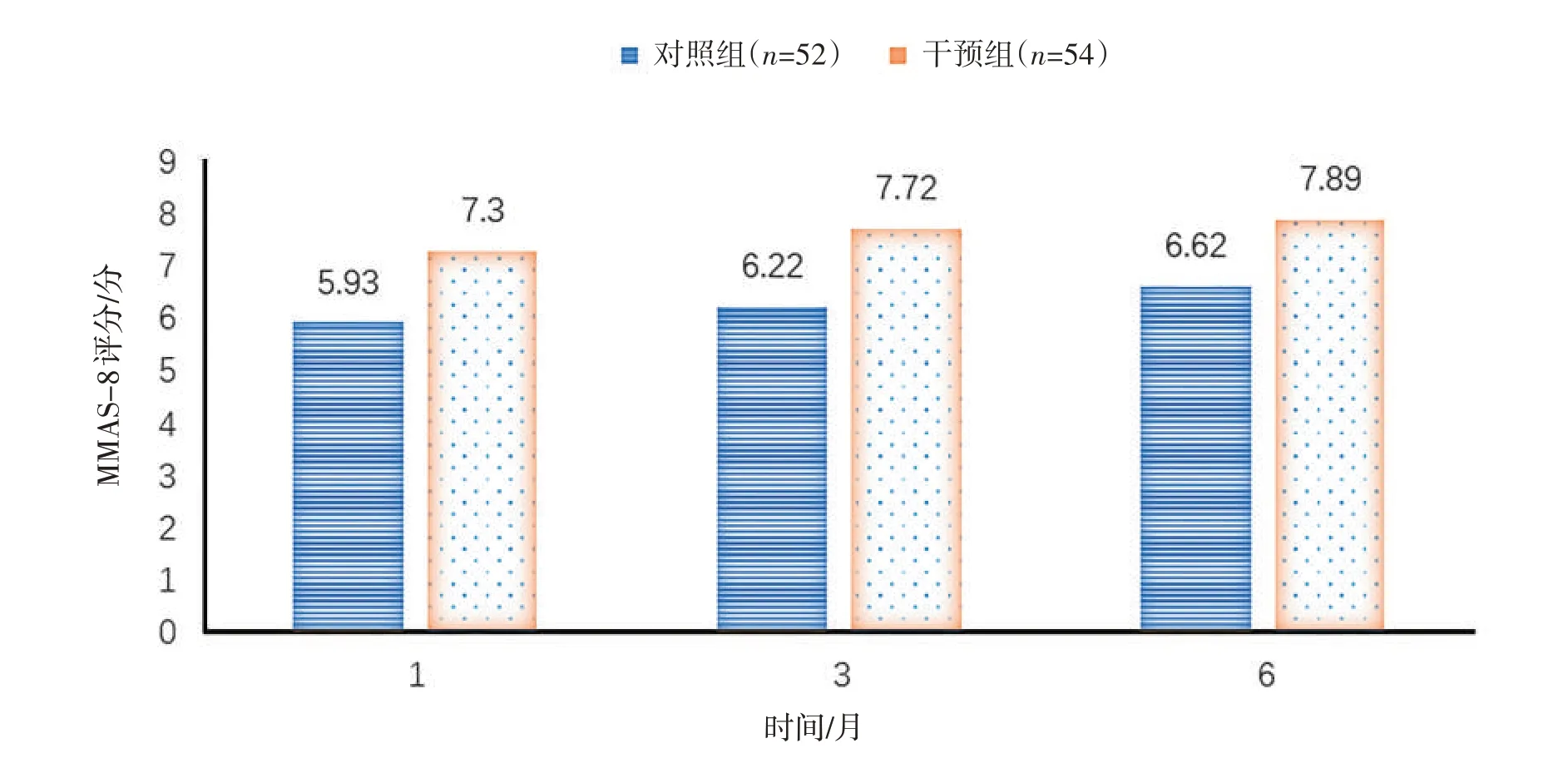
图1 2组患者出院后服药依从性比较Figure 1 Comparison of medication compliance between the two groups after discharge
表2 2组患者出院后服药依从性比较 (分,±s)Table 2 Comparison of medication compliance between the two groups of patients after discharge(scores,±s)
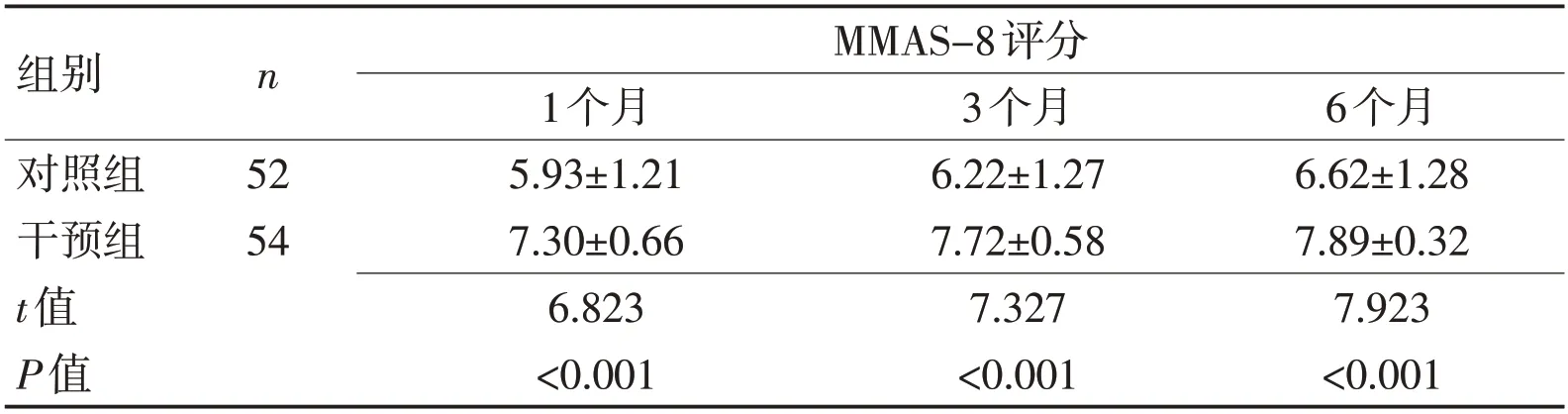
表2 2组患者出院后服药依从性比较 (分,±s)Table 2 Comparison of medication compliance between the two groups of patients after discharge(scores,±s)
组别对照组干预组t值P值n MMAS-8评分52 54 1个月5.93±1.21 7.30±0.66 6.823<0.001 3个月6.22±1.27 7.72±0.58 7.327<0.001 6个月6.62±1.28 7.89±0.32 7.923<0.001
2.2 2组患者出院后mRS评分情况干预组出院后1 个月、3 个月及6 个月mRS 评分均显著低于对照组(P<0.05),见表3、图2。
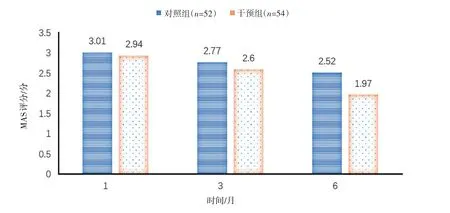
图2 2组患者出院后mRS评分比较Figure 2 Comparison of mRS scores between the two groups after discharge
表3 2组患者出院后mRS评分比较 (分,±s)Table 3 Comparison of mRS scores between the two groups after discharge (scores,±s)

表3 2组患者出院后mRS评分比较 (分,±s)Table 3 Comparison of mRS scores between the two groups after discharge (scores,±s)
组别对照组干预组t值P值n 52 54 1个月3.01±0.78 2.94±0.87 3.324<0.001 3个月2.77±0.89 2.60±1.03 2.967<0.001 6个月2.52±1.27 1.97±1.46 2.372<0.001
2.3 2 组患者出院6 个月内卒中是否再发及门诊随访情况干预组出院后6 个月内卒中再发比例显著低于对照组,门诊随访次数≥3次比例显著高于对照组(P<0.05),见表4、图3。
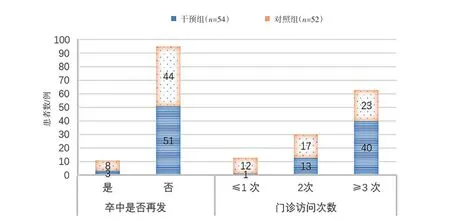
图3 2组患者出院6个月内卒中再发、门诊随访情况比较Figure 3 Comparison of recurrence of stroke and outpatient follow-up in the two groups within 6 months after discharge
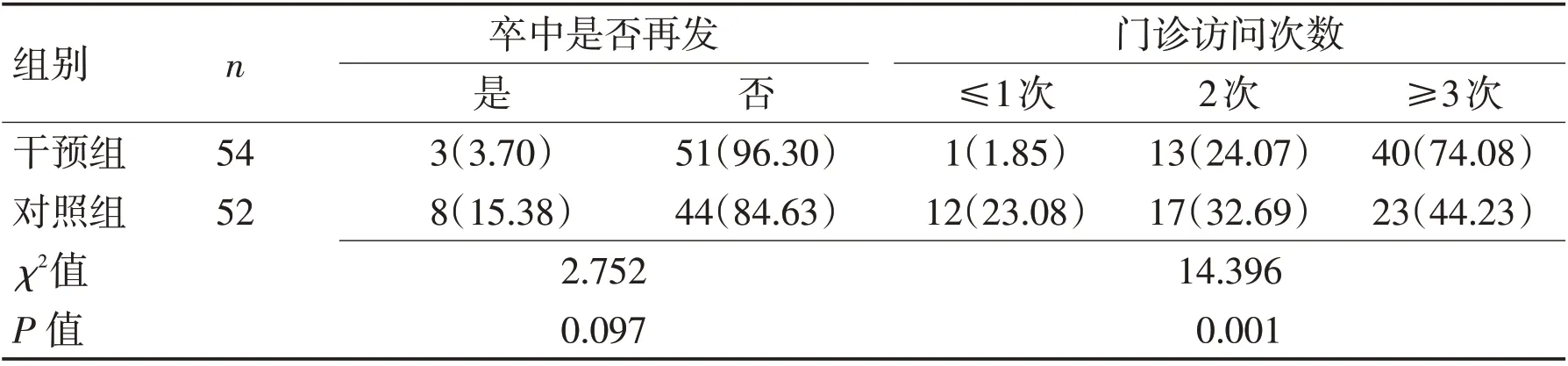
表4 2组患者出院6个月内卒中再发、门诊随访情况比较 [n(%)]Table 4 recurrence of stroke and outpatient follow-up in the two groups within 6 months after discharge [n(%)]
2.4 2 组患者血压、血糖、血脂变化比较见表5、图4。
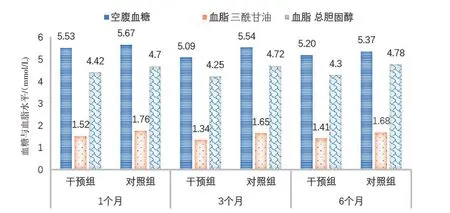
图4 2组患者血糖、血脂变化情况比较Figure 4 Comparison of changes in blood sugar and blood lipids between the two groups
表5 2组患者血压、血糖、血脂变化情况比较 (±s)Table 5 Comparison of blood pressure,blood glucose and blood lipid changes between the two groups(±s)

表5 2组患者血压、血糖、血脂变化情况比较 (±s)Table 5 Comparison of blood pressure,blood glucose and blood lipid changes between the two groups(±s)
注:与对照组比较,1)P<0.05,2)P<0.01
时间1个月3个月6个月组别干预组对照组干预组对照组干预组对照组血压(mmHg)收缩压140.87±13.84 144.87±13.33 137.03±10.892)143.06±10.78 133.24±12.672)144.36±12.46空腹血糖(mmol/L)5.53±1.22 5.67±2.07 5.09±0.79 5.54±1.82 5.20±0.82 5.37±1.42血脂(mmol/L)三酰甘油1.52±0.60 1.76±1.03 1.34±0.331)1.65±0.77 1.41±0.311)1.68±0.83总胆固醇4.42±0.871)4.70±0.99 4.25±0.822)4.72±0.72 4.30±0.852)4.78±0.76舒张压82.18±9.17 83.66±8.89 80.30±9.94 83.44±8.32 77.82±7.022)84.37±9.37
3 讨论
3.1 脑心健康管理师专职岗位设置的必要性卒中中心[8]是组织化管理脑卒中患者的一种模式,《医院卒中中心建设与管理指导原则中》要求,科室应专人负责,加强卒中患者的随访、健康教育、加强相关诊疗信息的登记、统计与分析。脑卒中患者的院外随访与干预是健康管理工作中的重点[11-12]。在脑心健康管理师的组织协调下,我院卒中中心的卒中后患者健康教育、社会公众健康教育及相关医护人员培训、河南省卒中健康管理师的培训等更加完善,保证卒中中心工作的有效运行。
本研究显示,2组患者出院后日常生活能力逐步得到改善,但干预组生活能力的提高优于对照组,与国内外研究[13-17]结果一致。分析原因:本研究以卒中健康管理师为主导,以多学科团队为技术支撑,保证患者出院后在康复过程中仍能得到连续性的健康指导和康复知识[18-19],有效鼓励和督导了患者参与整个康复治疗过程。
药物治疗在降低卒中患者复发方面有着非常显著的疗效,坚持规律正确使用口服药物是减少卒中患者复发及致死的重要措施,但必须要求患者长期坚持、规律用药、遵医嘱服药才能保证二级预防的效果[20-25]。研究[26-29]显示,卒中患者服用他汀类药物依从性较差。本研究显示,卒中健康管理师专职岗位设置,能提高患者出院服药依从性(P<0.001),随着出院时间的延长,干预组血压、血脂指标、空腹血糖水平优于对照组的幅度较大,在出院6个月时呈显著优势(P<0.001)。社区慢性病患者多为中老年人,其健康问题多样化,健康意识及疾病管理依从性差[30-32],改善社区患者的自我管理能力对控制慢性病进展、减少并发症具有积极作用[33-35]。研究[36-38]指出,信息支持可以使患者的服药依从性大大提高,护士主导的二级预防可以提高患者在出院后使用他汀药物的依从性。
卫生服务利用是人群对卫生服务需求和资源供给的客观性指标,脑卒中患者对卫生服务利用率高[39-40]。本研究表明,患者出院6 个月内,虽未能降低患者的再次住院率,却提高了卒中患者门诊的随访次数(P<0.001)。分析原因:(1)脑卒中患者在出院前一天,健康管理师和主管医生共同制订健康教育处方,做好出院准备工作,详细告知患者随访时间、地点和联系人电话。(2)健康管理师通过与患者、家属形成良好的双向沟通反馈机制,一对一的个体化健康指导,患者家属能够充分了解自身健康状况及自我管理需加强的方面。
3.2 脑心健康管理师管理机制需进一步探索完善虽然本院卒中健康管理师专职岗位设置在患者健康教育、院外随访、院内医护人员培训、院外健康管理师培训等方面发挥了重要作用,但其岗位职责的设置、效果评价等局限于医院的经验总结。因此,欲将卒中健康管理师专职岗位设置的管理模式推广到各级医院,需要完善以下几点:(1)形成相对统一的卒中健康管理师使用和管理机制、岗位管理说明书、明确卒中健康管理师的职业发展规划。(2)明确卒中健康管理师考核方案、绩效管理方案、资质管理方案等。充分发挥健康管理师在降低患者发病率、复发率和病死率方面的作用。
郑州大学第一附属医院脑心健康管理师专职岗位设置两年多,工作范围涉及患者健康教育、培训等方面,通过其专业知识、丰富临床经验展现其自身优势,促进多学科团队合作,针对出院脑卒中患者开展以卒中健康管理师为主导的方案,提高定期随访依从性。今后需开展大样本研究,进一步证实脑心健康管理师专职岗位设置的必要性和迫切性,同时亟需卫生管理部门支持专职健康管理师的培养及长期管理。
