全膝关节置换术治疗膝内翻畸形的中期效果分析
2022-01-12郑大伟刘晓之刘刚
郑大伟,刘晓之,刘刚
(聊城市中医医院 骨关节科,山东 聊城 252003)
膝骨关节炎是一种临床常见的膝关节退行性病变,一般发病人群以老年人居多。随着我国人口老龄化加剧,我国骨关节炎患者已高达4 000万,且以每年不低于30 万患者的速度增长[1]。患者常见临床症状包括关节间隙变窄、膝关节部位疼痛及关节活动度减小。当患者膝关节退变发展至终末期,常发生膝关节畸形等严重合并症,膝关节内翻、外翻及屈曲畸形是膝关节畸形的常见表现,且以内翻占比最高,达到膝关节畸形的90%以上[2]。胫骨结构异常及膝关节周围软组织失衡是膝关节内翻畸形的重要发生机制,骨关节炎长期刺激会导致胫骨内侧出现增生骨赘,进一步导致内侧软组织张力升高及内外侧软组织挛缩、松弛,使得内外侧张力不平衡,加重膝盖内侧磨损[3]。胫骨结构性异常会导致膝关节内外侧半月板承受的应力不均衡,受力不均会进一步加重膝关节内侧半月板磨损,胫骨内侧骨块易发生缺损。胫骨结构发生缺损后会进一步加重膝内翻,从而导致恶性循环[4]。目前改良版Krackow 膝内翻分型按照内翻角度大小将膝关节内翻分为Ⅰ型、Ⅱ型和Ⅲ型,全膝关节置换术(total knee arthroplasty,TKA)术中需根据患者内翻畸形程度对患侧膝关节进行充分截骨以及软组织松解平衡,因分型不同也会导致患者手术效果及预后存在差异。临床研究证实TKA可以减少终末期关节病患者疼痛症状,提高患者关节功能和生活质量[5]。本文研究不同Krackow 分型患者行TKA 术后的临床疗效以及膝关节活动度改善情况,以期为TKA 的预后评估提供参考。
1 资料与方法
1.1 一般资料
选取聊城市中医医院2017年1月—2019年1月收治的膝关节内翻畸形患者80 例作为研究对象,共98 膝。其中,男31 例,女49 例;年龄52~78 岁,病程4~10年。根据改良版Krackow 分型将98 膝内翻膝关节分为Ⅰ型34 例(40 膝)、Ⅱ型26 例(36 膝)、Ⅲ型20 例(22 膝),所有患者均接受TKA。3 种不同分型患者性别、年龄及患侧分布情况等一般资料比较,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准,所有患者签署知情同意书。
纳入标准:①根据诊断标准,所有患者均诊断为骨关节炎且合并不同程度的膝关节内翻[6];②所有患者均为首次接受TKA 且手术均为同一术者完成;③所有患者均按照改良版Krackow 分型标准进行分型[7],Ⅰ型:膝关节内翻角度<10°,关节周围仅存在轻度骨赘,膝关节外侧韧带复合体出现轻度松弛;Ⅱ型:膝关节内翻角度为10~20°,关节周围存在中度骨赘,膝关节外侧韧带复合体出现中度松弛但胫骨内侧未出现明显的骨缺损征象;Ⅲ型:内翻角度>20°,关节周围存在严重骨赘,膝关节外侧韧带复合体出现重度松弛且胫骨内侧具有明显骨缺损征象;④临床资料完整并签署知情同意书。
排除标准:①近期接受过膝关节手术;②患侧膝关节炎为肌肉或神经系统疾病导致的神经性关节炎;③伴有严重骨质疏松;④存在认知障碍或患有精神病无法配合研究。
1.2 治疗方法
1.2.1 术前准备入院后首先对患者进行X 射线摄片(拍摄部位为患肢关节正位、侧位),同时在负重状态下拍摄双肢全长位X 射线片,测量患者膝关节内翻角度。通过X 射线片观察患者骨缺损及胫骨内侧平台磨损情况,同时检查患者膝关节屈曲功能、膝关节活动度、侧副韧带松紧度,综合以上情况对患者膝关节进行HSS 评分。本研究膝关节内翻畸形判断标准:双下肢站立全长位X 射线片显示下肢力线并非通过膝关节中点而是通过膝关节内侧[8]。对患者进行胸片、心电图等常规检查及相应体格检查以明确患者手术耐受能力。
1.2.2 手术过程术前30 min 给予抗生素静脉滴注,全身麻醉后患者取平卧位,于膝关节正中央切一小口,充分暴露关节囊和膝关节,切除两侧半月板、交叉韧带及脂肪垫,适当松解两侧挛缩软组织,并充分纠正膝关节力线,切除增生骨赘。然后将膝关节屈膝成90°,先后对脱位膝关节股骨和胫骨进行截骨,并使用骨水泥将股骨与胫骨假体固定后在关节内放置引流管,在保持屈膝90°状态下将患者关节囊缝合好。另外在假体安放和缝合切口之前,于患者关节腔软组织处注射罗哌卡因、吗啡、肾上腺素、地塞米松等药物以减轻患者疼痛。患者手术过程中均采取自动气压止血带止血,缝合关节囊后松开止血带。术后12 h 给予患者利伐沙班抗凝药物以预防术后下肢静脉血栓,同时给予镇痛药物以缓解伤口疼痛,常规应用抗生素预防感染。
1.3 术后随访
术后通过电话或门诊等方式对所有患者进行随访。随访从手术当日开始,随访时间为24 个月。
1.4 观察及评价指标
①不同Krackow 分型患者手术前及随访24 个月时的HSS 评分。采取HSS 评分量表[9]对所有患者进行调查问卷,由关节功能22 分,疼痛30 分,屈曲畸形、关节稳定、肌力各10 分,关节活动度18 分共同组成HSS 评分总分。关节功能与HSS 得分成正比,即得分越高,关节功能越好,可分为优(≥85 分)、良(70~84 分)、中(60~69 分)、差(<59 分)4 个等级。②不同Krackow 分型患者手术前后的内翻角度、膝关节活动度、膝关节内翻角度。③各组患者手术后并发症发生率。④患者术后感染、关节腔积血、血栓等合并症发生情况。
1.5 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料以均数±标准差(±s)表示,各组手术前后的比较用配对t检验,多组间服从正态分布的计量资料的比较用单因素方差分析,进一步两两比较用SNK-q检验;计数资料以率或构成比表示,比较用χ2检验,对频数≥40,同时存在理论频数1 ≤T<5,则采用似然比χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般资料比较
3 种不同Krackow 分型患者性别、年龄、病程,以及患侧分布情况等一般资料比较,差异无统计学意义(P>0.05)。见表1。
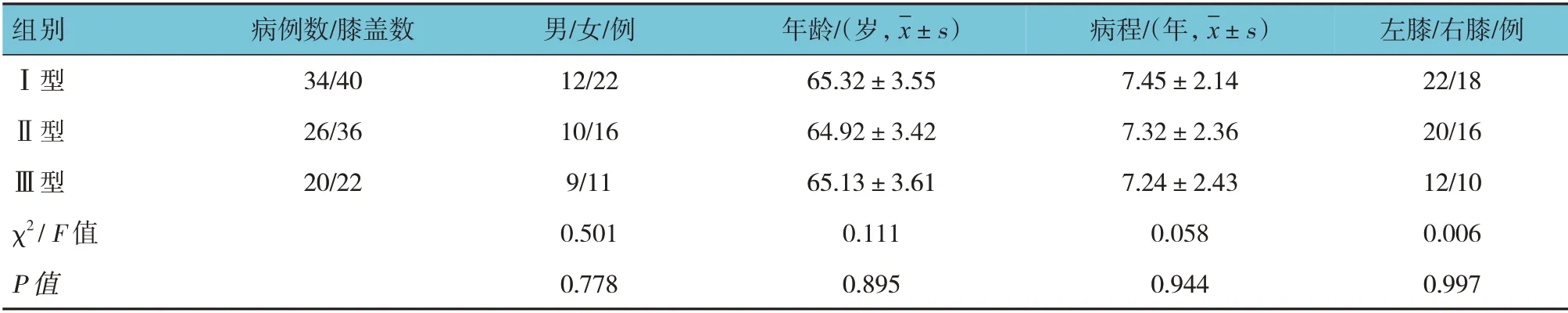
表1 两组患者一般资料比较
2.2 不同Krackow分型患者膝关节内翻角度比较
手术前、后3 组不同Krackow 分型患者膝关节内翻角度比较,差异有统计学意义(P<0.05),Ⅰ型患者内翻角度小于Ⅱ、Ⅲ型患者(P<0.05),Ⅱ型患者内翻角度小于Ⅲ型患者(P<0.05)。手术后3 组不同分型患者膝关节内翻角度与术前比较,差异有统计学意义(P<0.05)。见表2。典型病例见图1。

图1 I型和II型Krackow分型患者手术前膝关节面角测量X射线片
表2 不同Krackow分型患者膝关节内翻角度比较[(°),±s>)]
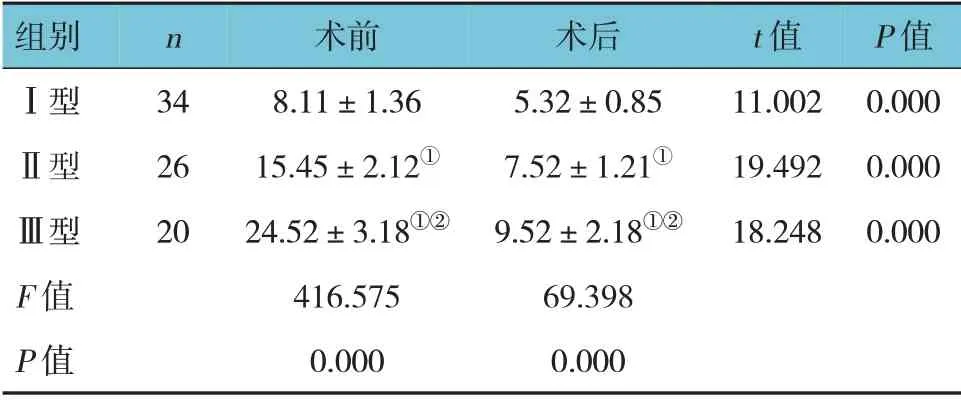
表2 不同Krackow分型患者膝关节内翻角度比较[(°),±s>)]
注:①与I型比较,P<0.05;②与Ⅱ型比较,P<0.05。
组别Ⅰ型Ⅱ型Ⅲ型F 值P 值n 34 26 20术前8.11±1.36 15.45±2.12①24.52±3.18①②416.575 0.000术后5.32±0.85 7.52±1.21①9.52±2.18①②69.398 0.000 t 值11.002 19.492 18.248 P 值0.000 0.000 0.000
2.3 不同Krackow 分型患者手术前后HSS 评分比较
手术前不同分型患者HSS 评分比较,差异有统计学意义(P<0.05),Ⅰ型患者HSS 评分高于Ⅱ型、Ⅲ型患者;手术后不同分型患者HSS 评分比较,差异有统计学意义(P<0.05),Ⅰ型患者高于Ⅱ型、Ⅲ型患者,Ⅱ型患者高于Ⅲ型患者;手术后不同Krackow 分型患者HSS 评分与手术前比较,差异有统计学意义(P<0.05),较手术前上升。见表3。
表3 不同分型患者手术前后HSS评分比较(±s>)

表3 不同分型患者手术前后HSS评分比较(±s>)
注:①与I型比较,P<0.05;②与Ⅱ型比较,P<0.05。
组别Ⅰ型Ⅱ型Ⅲ型F 值P 值n 术前54.26±6.32 49.52±5.13①48.49±5.01①10.076 0.000 34 26 20术后 t 值25.836 31.783 24.174 93.58±7.26 88.63±5.31①85.41±5.12①②13.792 0.000 P 值0.000 0.000 0.000
2.4 不同Krackow 分型患者手术前后膝关节活动度比较
手术前不同分型患者膝关节活动度比较,差异无统计学意义(P>0.05);手术后不同分型患者膝关节活动度比较,差异有统计学意义(P<0.05),Ⅰ型患者高于Ⅱ型、Ⅲ型患者,Ⅱ型患者高于Ⅲ型患者;手术后不同分型患者膝关节活动度与手术前比较,差异有统计学意义(P<0.05),手术后优于手术前。见表4。
表4 不同分型患者手术前后膝关节活动度比较[(°),±s>)]
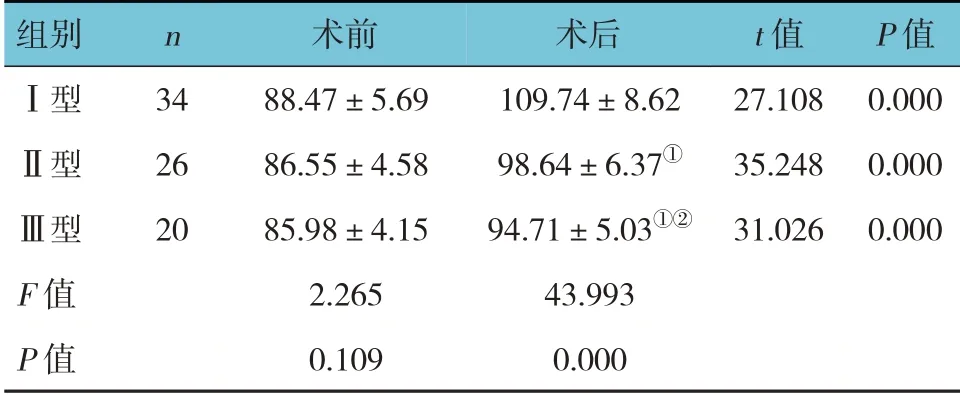
表4 不同分型患者手术前后膝关节活动度比较[(°),±s>)]
注:①与I型比较,P<0.05;②与Ⅱ型比较,P<0.05。
组别Ⅰ型Ⅱ型Ⅲ型F 值P 值n 34 26 20术前88.47±5.69 86.55±4.58 85.98±4.15 2.265 0.109术后109.74±8.62 98.64±6.37①94.71±5.03①②43.993 0.000 t 值27.108 35.248 31.026 P 值0.000 0.000 0.000
2.5 患者术后并发症发生情况比较
3 组不同Krackow 分型患者术后均未出现严重并发症,仅Ⅱ型和Ⅲ型患者中各有1 例在TKA 术后发生感染,其余患者未发生血栓、关节腔积血等严重并发症,Ⅰ、Ⅱ、Ⅲ组分别有3、4、2 例患者出现膝关节屈曲受限,3 组患者总并发症发生率比较,差异无统计学意义(χ2=0.984,P=0.611)。见表5。
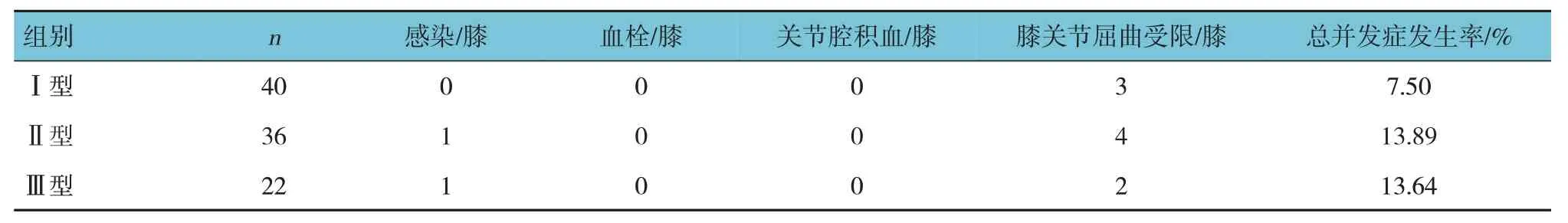
表5 3组患者术后并发症发生情况比较
2.6 典型病例
患者女性,72 岁,病程7年,双侧Ⅲ型内翻畸形,术前内外侧软组织平衡不良,TKA 术中填入假体,术后关节功能恢复良好,HSS 评分85.3 分,膝关节活动度93.8°,内翻角8°;患者男性,75 岁,病程8年,双侧Ⅲ型内翻畸形,TKA 术中发现左膝胫骨平台内侧发生严重骨缺损,给予螺钉修复以及骨水泥固定,术后关节功能恢复良好,HSS 评分84.3 分,膝关节活动度92.4°,内翻角7°。见图2、3。
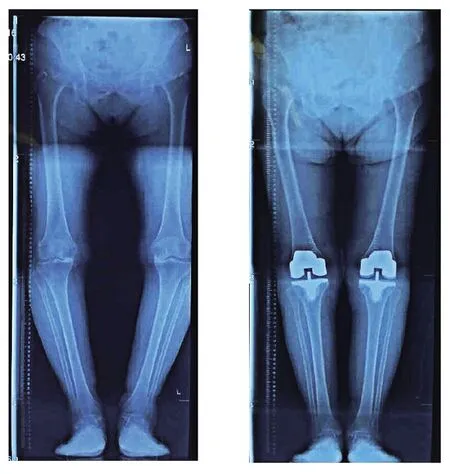
图2 患者(女)术前及术后双下肢全长位X射线片
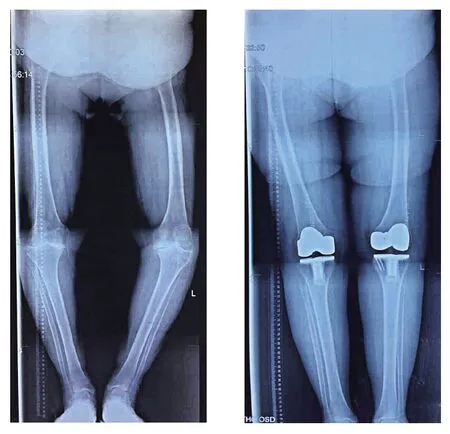
图3 患者(男)术前及术后双下肢全长位X射线片
3 讨论
目前,针对使用非甾体类抗炎药效果不显著或者病情较严重患者推荐使用TKA 治疗[10]。膝内翻主要是由膝关节骨质结构缺损以及软组织失衡导致,而TKA 术式可以有效对截骨以及软组织进行平衡,从根本上改变患者膝关节的病理状态。但仍有研究报道术前膝关节内翻畸形程度会对TKA治疗效果产生重要影响[5]。
本研究结果显示术后3 组不同Krackow 分型患者内翻角度、HSS 评分以及膝关节活动度较术前均改善,且Ⅰ型患者内翻角度、HSS 评分、膝关节活动度高于Ⅱ型、Ⅲ型患者,Ⅱ型患者高于Ⅲ型患者。说明不同Krackow 分型患者经TKA 手术治疗后均具有疗效,膝关节功能得到有效改善,但内翻严重程度加重的Ⅱ和Ⅲ型患者HSS 评分仍低于Ⅰ型患者,预后不及Ⅰ型患者。
不同Krackow 分型患者膝关节内翻病理改变严重程度不同,手术方法与预后改善程度也存在一定差异。Ⅰ型患者内翻程度较轻,因此在手术过程中仅需对骨赘进行清除和正常截骨以达到良好的平衡间隙。Ⅱ型患者内翻程度明显加重,胫骨平台内侧骨平台也会存在较明显的缺损。Ⅲ型患者存在异常严重的膝关节内翻畸形且骨缺损也比较明显,在松解内侧副韧带深层的同时还需要对内侧副韧带浅层进行松解。如果进行最大程度的松解仍无法达到满意间隙平衡,则需要考虑更换假体。骨缺损严重者,还需要考虑增加胫骨截骨量或者直接采用骨水泥对其进行填充[11-14]。CHO等[15]在一项骨关节炎研究中发现,无明显内外翻患者在行TKA 术后的HSS 优良率可达90%以上,而膝关节内外翻角度超过20°患者的术后HSS 优良率仅80%左右。CHO 等[16]研究也证实骨关节炎伴膝关节内翻患者的膝内翻程度与患者行TKA 术后的HSS评分呈负相关,以上研究进一步佐证了本文的研究结论。也提示骨关节炎并发膝关节内翻患者应及时就诊,及早进行手术,对于改善预后具有积极意义。
综上所述,TKA 治疗不同Krackow 分型的膝内翻畸形可改善患者膝关节活动度、内翻角度以及HSS 评分,应及早进行手术干预治疗。
