肩关节镜下肩袖修复术后I型复杂区域疼痛综合征的危险因素分析*
2022-01-12杨树王洪涛张宇夏铎贾真周益昭高鹏王靖
杨树,王洪涛,张宇,夏铎,贾真,周益昭,高鹏,王靖
[湖南省人民医院(湖南师范大学附属第一医院)1.骨科,2.麻醉医学中心,湖南长沙 410005]
肩袖是肩关节的重要组成部分,对维持肩关节的稳定性及运动功能有重要意义[1]。肩袖损伤是肩部疼痛的主要原因之一,也常导致肩关节活动受限、生活质量下降及生活自理能力受损[2-3]。肩袖损伤往往无法自愈,较大撕裂者通常需要手术治疗。肩关节镜相较开放手术具有创伤小、恢复快、并发症少等优点,目前肩关节镜下肩袖修复术已逐渐成为治疗肩袖损伤的主流术式及金标准[3-5]。然而肩关节镜下肩袖修复术后也常发生肩袖再撕裂、肩关节僵硬、感染及缝线锚钉拔出等并发症[6]。
复杂区域疼痛综合征也是肩关节镜下肩袖修复术术后并发症之一,常发生于术后1 周至3 个月内[7-9],可由骨折、手术、脑卒中等局部损伤或全身性疾病而引发。其分为两型,Ⅰ型复杂区域疼痛综合征又称反射性交感神经营养不良,是以交感神经异常为主的多种机制导致的复杂疼痛综合征;Ⅱ型复杂区域疼痛综合征又称灼性神经痛[10]。Ⅰ型复杂区域疼痛综合征不存在明确的外周神经损伤,Ⅱ型复杂区域疼痛综合征存在明确的外周神经损伤[11]。Ⅰ型复杂区域疼痛综合征发病率为0.54~2.62/万;肩关节镜下肩袖修复术术后Ⅰ型复杂区域疼痛综合征发生率为6.0%~13.2%[7-9,12-13]。Ⅰ型复杂区域疼痛综合征是导致肩关节镜术后持续性疼痛的重要原因之一,也可导致肢体皮温异常、组织水肿及营养异常等[14]。临床上对该病关注与认识存在不足,且迄今为止该病尚无统一的诊断标准,因而存在一定的漏诊。目前对Ⅰ型复杂区域疼痛综合征发生危险因素的研究主要集中于脑卒中、偏瘫及心肌梗死等领域,关于肩关节镜下肩袖修复术术后发生Ⅰ型复杂区域疼痛综合征的危险因素国内外研究较少。本研究拟探讨肩关节镜下肩袖修复术后患者发生Ⅰ型复杂区域疼痛综合征的临床病理特征及危险因素,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月—2020年10月在湖南省人民医院骨科因肩袖损伤住院并接受肩关节镜下肩袖修复术患者的临床资料。纳入标准:①年龄>40~<80 岁;②随访时间至少6 个月;③术前肩关节X 射线、磁共振及体格检查资料完整;④术前神经系统体格检查及肌电图无异常。排除标准:①职业为搬运工及装修工等重体力劳动者或职业运动员;②体重指数(BMI)>35 kg/m2的重度肥胖;③术后神经系统体格检查或肌电图提示有外周神经损伤;④按照国际疼痛研究协会对复杂区域疼痛综合征的诊断标准,符合其中任何一类或可能存在术前复杂区域疼痛综合征;⑤仅行肩关节清理而未行肩袖修补;⑥有肩部骨折或同侧肩胛骨等肩关节邻近部位骨折;⑦有肩关节骨关节炎、色素沉着绒毛结节性滑膜炎、肿瘤;⑧有术侧肩关节不稳定、肩关节脱位史、Hill-Sachs 损伤者或Bankart 损伤等盂唇损伤;⑨双侧同时行手术或患侧行二次手术;⑩有癫痫等可能导致术后肩袖再次撕裂或肩脱位因素;⑪有帕金森病、阿尔茨海默病等无法配合术后康复。本研究最终纳入346 例患者,术后未发生Ⅰ型复杂区域疼痛综合征的患者为对照组(n=314),术后发生Ⅰ型复杂区域疼痛综合征的患者为观察组(n=32)。本研究由医院医学伦理委员会批准,患者在术前均签署知情同意书。
1.2 方法
1.2.1 手术方法依据患者病史、体格检查并最终经磁共振诊断为肩袖撕裂。根据磁共振影像,按照Cofield 分型对肩袖损伤大小进行分型[15]。中小型撕裂者经口服镇痛药及门诊定期行冲击波等保守治疗至少3 个月,若保守治疗无效则接受手术治疗;大型及巨大型撕裂者直接行手术治疗。患者均由同一手术组治疗。患者行全身及臂丛神经阻滞复合麻醉或仅行全身麻醉。将患者置于沙滩椅位,消毒铺单后万向蜘蛛臂牵引架固定及牵引手臂。先通过后侧入路观察肱盂关节及肩峰下滑囊,随后建立前侧入路、外侧肩峰下入路探查滑膜等组织增生、肱二头肌腱撕裂及肩袖损伤等情况;最终根据术中所见确定Cofield 分型。依据术前X 射线片,对Ⅱ、Ⅲ型肩峰行肩峰成型。根据术中具体情况,行肩袖缝合及肩缝下滑膜清理等操作。对于疼痛较重、年龄>50 岁且运动要求不高者,若术中镜检发现肱二头肌长头腱存在严重退变、陈旧性撕裂等情况导致缝合困难或缝合张力较大,术中可行肱二头肌长头腱切断。根据肩袖撕裂情况,修补方式采用单排锚钉、双排锚钉或缝合桥技术。
1.2.2 术后康复术后使用肩关节外展支具将肩关节常规固定于30°外展、0°内旋及0°前屈位,对肩胛下肌腱损伤者,肩关节支具需固定于内收内旋位。依据肩袖损伤情况佩戴支具6~8 周。术后第1 天开始肘、腕、指间关节活动度及手部肌力练习;术后第4 天开始肩部肌肉等长收缩锻炼;术后5~7 d 开始肩关节被动活动,术后6 周内肩关节的无痛被动活动可进展至前屈140°、外旋40°及外展60°,术后12 周内无痛被动活动度可进展至前屈160°、外旋60°及外展90°。若存在大型及巨大肩袖撕裂,被动活动训练进度应减慢。若存在肩胛下肌腱撕裂,6 周内禁止被动外旋及被动过顶运动。去除支具后立即开始肩部肌肉的等张收缩锻炼;去除支具2 周后开始辅助下主动运动;去除支具4 周后在无痛情况下开始完全主动运动并逐步恢复日常活动。患者术后常规服用非甾体类镇痛药艾瑞昔布,2 次/d,每次0.1 g,共2 周。若患者术后被动功能训练时疼痛感觉明显,需降低训练强度、加强冰敷并继续口服艾瑞昔布。
1.2.3 临床资料收集与评估术前收集患者的性别构成、年龄、优势侧、冠心病、高血压、糖尿病、颈椎病、高血脂、损伤原因、美国加州大学(UCLA)肩关节评分、视觉模拟评分法(VAS)、Goutallier 肩袖肌肉脂肪浸润分型等临床资料。术前使用手持式肌力计测量肌力;术前使用肢体角度尺测量关节主动活动度和被动活动度;术前拍摄肩关节正位、Y 位X 射线片及磁共振检查。术后详细记录患者的手术时间、住院时间、麻醉方式、撕裂肌腱类型、缝合方式、钙化性肌腱炎、肩峰下滑膜清理、肩峰成型、肱二头肌长头腱切断、Cofield 肩袖损伤分型、锚钉数量及缝合肌腱数量。术后2 周、1 个月、3 个月、6 个月在门诊进行随访,记录术后6 个月内是否出现复杂区域疼痛综合征。
1.2.4 I 型复杂区域疼痛综合征诊断及处理诊断按照国际疼痛研究协会(IASP)制定的标准[8]。①与原发性损伤不相称的持续性疼痛。②病史:至少出现以下4 类症状中的3 类,每类中至少出现过1 项。感觉异常:痛觉过敏和/或异常疼痛;血管舒张、收缩异常:两侧肢体温度不对称和/或两侧皮肤颜色不对称和/或皮肤颜色异常;泌汗异常或水肿:肢体水肿和/或泌汗改变和/或两侧肢体泌汗不对称;运动或营养异常:活动度减少和/或运动功能障碍(肌力差、震颤或肌张力异常)和/或营养异常(头发、指甲或皮肤)。③评估时症状:评估时至少出现以下4 类症状中的2 类,每类中至少出现1 项。感觉异常:感觉过敏(对针刺)和/或异常疼痛(轻触时、关节运动时或深部躯体痛);血管舒张、收缩异常:两侧肢体温度不对称和/或两侧皮肤颜色不对称和/或皮肤颜色异常;泌汗异常或水肿:肢体水肿和/或泌汗改变和/或两侧肢体泌汗不对称;运动或营养异常:活动度减少和/或运动功能障碍(肌力差、震颤或肌张力异常)和/或营养异常(头发、指甲或皮肤)。④无其他诊断可以更好解释上述症状及体征。
Ⅰ型复杂区域疼痛综合征的评估与诊断由一名经验丰富的骨科医师及一名疼痛与麻醉科医师共同进行。对于高度怀疑发生术后Ⅰ型复杂区域疼痛综合征者均行肌电图检查。确诊后,患者首先口服普瑞巴林等抗抑郁药及非甾体类镇痛药,若无好转,视情况予以口服麻醉类镇痛药、康复治疗、淋巴水肿引流、经皮电刺激等保守治疗。若上述措施均无效,需疼痛与麻醉医学科医师对星状神经节等行交感神经阻滞。
1.3 统计学方法
数据分析均采用SPSS 22.0 统计软件。计量资料以均数±标准差(±s>)表示,比较用t检验;计数资料以构成比或率(%)表示,比较用χ2检验或确切概率法;等级资料以构成比或率(%)表示,比较用秩和检验;影响因素分析采用多因素Logistic 回归模型,P<0.05 为差异有统计学意义。
2 结果
2.1 关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的单因素分析
346 例肩关节镜下肩袖修复术患者中32 例发生Ⅰ型复杂区域疼痛综合征,发生率为9.25%。所有Ⅰ型复杂区域疼痛综合征患者均出现术侧上肢异常疼痛或痛觉过敏(100%),其中双侧上肢均出现异常疼痛者1 例(3.13%)。患者亦出现下列症状:肢体水肿23 例(71.88%)、术侧皮温降低16 例(50.00%)、术侧皮温升高5 例(15.63%)、术侧肤色变浅13 例(40.63%)、术侧肤色变深5 例(15.63%)、手部易出汗7 例(21.88%)、手部泌汗减少及干燥3 例(9.38%)、肩关节活动明显受限或活动度较术前减小15 例(46.88%)、肌力下降7 例(21.88%)、手指麻木及僵硬9 例(28.13%)、手指震颤4 例(12.50%)及甲营养不良6 例(18.75%)。患者Ⅰ型复杂区域疼痛综合征发生的起始时间为术后9 d~14 周,其中3 例患者始于术后2 周内,15 例患者始于术后2 周~1 个月内,13 例患者始于术后1~3 个月内,1 例患者始于术后14 周。
Ⅰ型复杂区域疼痛综合征典型病例见图1。两组的性别构成、术前UCLA 评分(疼痛部分)、术前VAS 评分、Goutallier 肩袖肌肉脂肪浸润分型及Cofield 肩袖损伤分型比较,差异有统计学意义(P<0.05)。两组的年龄、优势侧、冠心病、高血压、糖尿病、颈椎病、高血脂、损伤原因、术前UCLA 评分、术前主动活动度、术前被动活动度、发病时间、手术时间、住院时间、麻醉方式、撕裂肌腱、缝合方式、钙化性肌腱炎、肩峰下滑膜清理、肩峰成型、肱二头肌长头腱切断、锚钉数量、缝合肌腱数量比较,差异无统计学意义(P>0.05)。见表1。
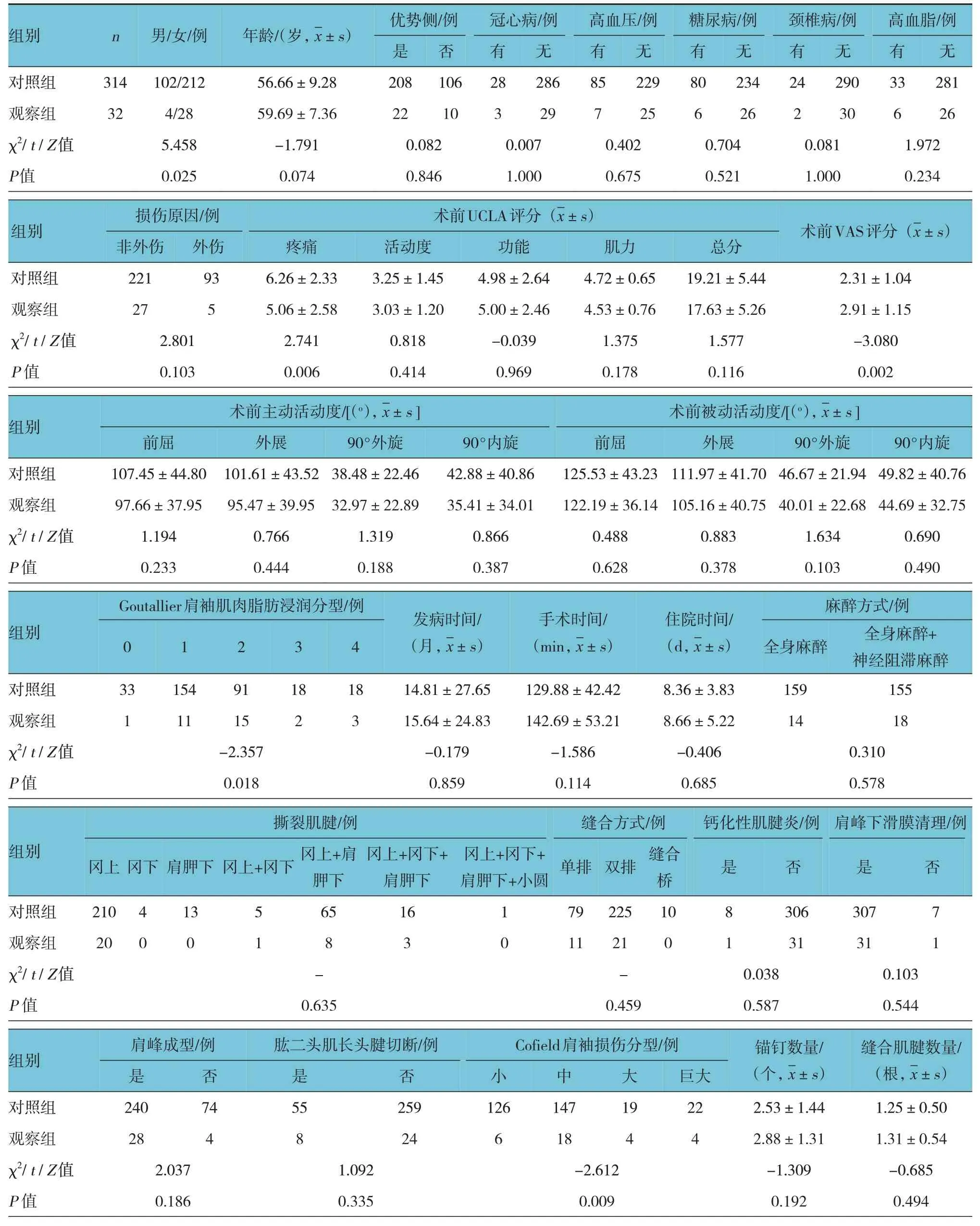
表1 两组患者临床资料的比较
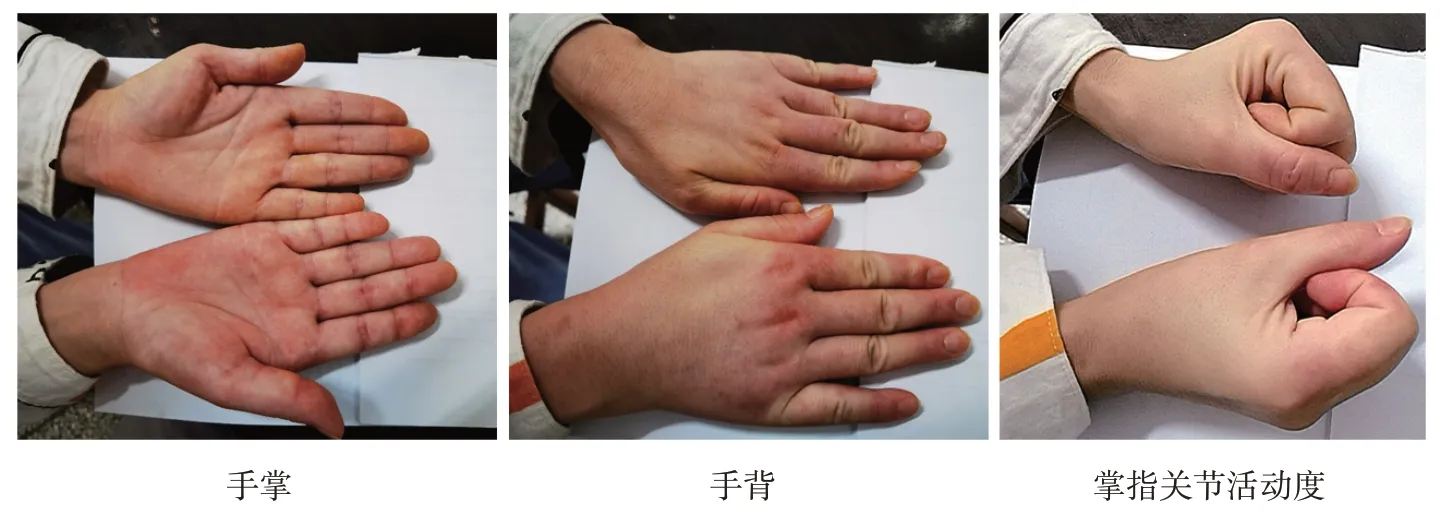
图1 Ⅰ型复杂区域疼痛综合征患者患侧手与健侧手比较
2.2 关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的多因素Logistic回归分析
术前UCLA 评分(疼痛部分)及术前VAS 评分均为疼痛的评分,仅选择术前VAS 评分作为反映疼痛的危险因素进行多因素Logistic 分析。将Ⅰ型复杂区域疼痛综合征的发生情况作为因变量,单因素分析中筛选出的性别、术前VAS 评分、Cofield肩袖损伤分型及Goutallier 肩袖肌肉脂肪浸润分型作为自变量,男性、巨大撕裂肩袖损伤及Goutallier肩袖肌肉脂肪浸润分型为0 型作为参照,进行多因素逐步Logistic 回归分析(向后LR 法,α入=0.05,α出=0.10),结果:女性[=3.653(95% CI:1.200,11.121)]、术前高VAS 评分[=1.609(95% CI:1.115,2.323)]均为肩关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的危险因素(P<0.05);小撕裂肩袖损伤[=0.177(95% CI:0.038,0.825)]是术后发生Ⅰ型复杂区域疼痛综合征的保护因素(P<0.05)。见表2。

表2 肩袖修补术后发生I型复杂区域疼痛综合征的多因素Logistic回归分析参数
3 讨论
顽固性、持续性及多变性疼痛是复杂区域疼痛综合征最典型及最重要的特征[7]。不同于其他疼痛综合征,Ⅰ型复杂区域疼痛综合征同时存在自主神经功能障碍、持续性局部炎症性改变及皮肤组织病变[16]。虽然Ⅰ型复杂区域疼痛综合征是肩关节镜术后相对少见的并发症,但该病的致残率高且治疗难度大[8]。Ⅰ型复杂区域疼痛综合征需要长期治疗,虽然多数轻症患者经口服药物及加强康复训练等保守治疗即可痊愈,但仍有部分患者需行神经阻滞治疗。本研究5 例患者口服药物治疗1~8 个月后痊愈,其中3 例仅需服用普瑞巴林及艾瑞昔布,2 例需加用曲马多。13 例患者除口服上述药物外,经强化康复训练、作业治疗、定期淋巴水肿引流及经皮电刺激联合治疗3~14 个月后治愈。其余患者经上述治疗无效后,以罗哌卡因对星状神经结等交感神经行阻滞治疗,1 次/3 d,10 例患者经2~11 次神经节阻滞治疗后痊愈。有3 例患者经上述治疗后症状虽有好转,但在本研究结束时仍未痊愈:1 例在术后28 个月仍存在患侧肩部及手部疼痛、握拳无力、手部干燥及少汗,1 例在术后26 个月仍有患侧肩部及手指疼痛、手指僵硬、手部少汗及肩关节活动受限,1 例在术后15 个月仍有手指僵硬及麻木。另有1 例于术后1 个月确诊Ⅰ型复杂区域疼痛综合征,接受药物及物理治疗至术后3 个月症状有改善;但该患者拒绝继续治疗,在术后9 个月仍有手指震颤及伸直受限、手腕部疼痛及手部肤色变深。尽管有研究认为术后是否发生Ⅰ型复杂区域疼痛综合征最终并不影响术后远期肩关节活动度[17],但Ⅰ型复杂区域疼痛综合征常导致患者术后长期患肢疼痛、感觉异常等,易致患者术后焦虑及抑郁,这将对患者术后生活质量造成严重影响[18]。因此,研究肩关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的临床特征及危险因素对于预防及减少术后相关并发症有重要意义。
以往关于肩关节镜下肩袖修复术术后Ⅰ型复杂区域疼痛综合征危险因素的研究中均未发现性别与术后Ⅰ型复杂区域疼痛综合征的相关性[7-8]。但女性已被认为是足踝部手术后发生Ⅰ型复杂区域疼痛综合征的危险因素,接受足踝部手术且发生术后Ⅰ型复杂区域疼痛综合征的患者中82%为女性[19]。一项对106 470 人长达10年的地区性普查中也发现女性发生Ⅰ型复杂区域疼痛综合征的概率约为男性的3.96 倍[16]。本研究首次发现女性是肩关节镜下肩袖修复术术后罹患Ⅰ型复杂区域疼痛综合征的危险因素,女性患者术后发生Ⅰ型复杂区域疼痛综合征的概率为男性患者的3.653 倍。目前对复杂区域疼痛综合征产生的原因及机制尚有争议,但多数研究认为Ⅰ型复杂区域疼痛综合征主要由全身或局部炎症反应而导致的交感神经系统神经功能失调所致,此外自身免疫等因素可能也与Ⅰ型复杂区域疼痛综合征的发生相关[20]。女性患者在炎症及损伤等刺激下,其局部及全身炎症反应强度较男性更强,这可能是复杂区域疼痛综合征在女性中发生概率较高的重要原因[21-23]。女性的表皮神经纤维密度较男性更高,对疼痛更敏感,此外男性面对疼痛时亦有更多的应对策略[24-25]。上述因素都可能导致术后Ⅰ型复杂区域疼痛综合征在女性中发病率更高。
本研究中两组间术前VAS 评分及疼痛的UCLA评分差异有统计学意义,且最终术前VAS 评分被纳入回归模型。这表明术前疼痛程度与术后复杂区域疼痛综合征发生率有关,术前高疼痛度为术后发生Ⅰ型复杂区域疼痛综合征的危险因素。上述结论与国外相关研究的结果一致,TANESUE 等[8]在肩关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的研究中使用JOA 评分评估患者,也发现JOA 评分中疼痛评分与术后Ⅰ型复杂区域疼痛综合征发生率呈正相关。术前疼痛程度在某种意义上反映肩袖损伤的严重程度、局部炎症刺激情况,更严重的损伤及炎症反应无疑将促进Ⅰ型复杂区域疼痛综合征的发生。术前VAS 评分也通常与术后疼痛程度息息相关,术前疼痛程度较高者术后参与康复训练及配合度通常更低,更容易发生抑郁与焦虑,这也很大程度上促进了Ⅰ型复杂区域疼痛综合征的发生[26]。功能性磁共振成像研究也显示肩袖撕裂者术前疼痛与交感神经功能障碍显著相关,因此可将术前疼痛程度作为术后发生Ⅰ型复杂区域疼痛综合征的一项监测指标指导临床治疗[8]。术前疼痛较严重的患者在围手术期应加强镇痛治疗,一旦术前高疼痛度的患者术后出现原发肩袖撕裂及手术损伤无法解释的持续性异常疼痛及交感神经异常等征象,应及早警惕Ⅰ型复杂区域疼痛综合征的发生。
此外,肩袖损伤的严重程度首次被发现与肩关节镜下肩袖修复术术后Ⅰ型复杂区域疼痛综合征的发生相关。更大的肩袖撕裂通常意味着更严重的损伤、更强的局部炎症反应与炎症刺激,这都可能提高Ⅰ型复杂区域疼痛综合征的发生率[27-28]。虽然本次研究中Cofield 分型整体与Ⅰ型复杂区域疼痛综合征发生相关;但相较于巨大撕裂,仅有小撕裂为Ⅰ型复杂区域疼痛综合征发生的保护因素。这意味着对于中撕裂及更严重者,术前评估时术者均应提高警惕并提前采取介入措施,采用更积极的围手术期镇痛方案从而减少术后Ⅰ型复杂区域疼痛综合征的发生。
在以往的两项研究[7-8]中,较差的术前活动度尤其是主动内旋活动度也被认为是肩关节镜下肩袖修复术后Ⅰ型复杂区域疼痛综合征发生的高危因素。但本研究并未发现术前活动度与术后Ⅰ型复杂区域疼痛综合征的发生存在联系,这可能是因为本次研究中的诊断标准、患者数量及患者国籍等均与上述研究存在差异所致。尽管有部分研究认为年龄并非Ⅰ型复杂区域疼痛综合征发生的关键因素,但多数研究认为50~60 岁的中年女性,尤其是绝经后的女性易罹患Ⅰ型复杂区域疼痛综合征[7-8,18,20]。本研究中两组间年龄有一定差别,但差异无统计学意义,这可能与本研究例数较少有一定关系,需要后续研究。此外本研究也存在以下不足:①炎症指标、自身免疫性疾病、抑郁程度及心理疾病在大规模普查中也被认为是Ⅰ型复杂区域疼痛综合征发生的危险因素[16]。但受限于本实验设计原因,术前未采集上述数据,需要在以后研究中补充。②本研究为回顾性研究,相较于前瞻性研究,其结果可靠性可能存在不足。
综上所述,女性及较高的术前疼痛度为关节镜下肩袖修复术后发生Ⅰ型复杂区域疼痛综合征的独立危险因素,而肩袖小撕裂为术后发生Ⅰ型复杂区域疼痛综合征的保护因素。应在术前对患者性别、疼痛程度及肩袖损伤程度进行评估,对存在危险因素的患者进行有效预防及干预,以降低患者术后Ⅰ型复杂区域疼痛综合征发生率。
