优质麻醉苏醒护理对肩关节镜术后全麻复苏期患者躁动的影响
2022-01-12肖蕊史晓萍高昀张頔郑峒王庚
肖蕊 史晓萍 高昀 张頔 郑峒 王庚
1 北京积水潭医院麻醉科(北京 100035)
2 北京积水潭医院手术室(北京 100035)
3 北京积水潭医院运动损伤科(北京 100035)
肩关节镜是治疗临床常见肩关节疾病,如肩袖损伤、肩盂骨折、肩关节不稳定等的微创手术方式,目前在我国开展广泛[1,2],其安全性和有效性已得到大量文献证实[3,4]。全身麻醉一直以来是肩关节镜手术的常规麻醉方式[5],其主要通过多种麻醉给药(如静脉麻醉、吸入麻醉及静吸复合麻醉)方式暂时抑制患者中枢神经系统,确保手术的顺利进行[6]。在肩关节镜术后的麻醉复苏期,患者可能出现如低体温、寒战、躁动等不良反应[7]。有研究显示,这一期间实施优质护理干预有助于缩短患者复苏时间,改善患者主观感受[8,9],被视为全麻患者围手术期管理的重要一环。
复苏期躁动(emergence agitation,EA)是全身麻醉复苏期机体发生的暂时性功能障碍,表现为患者一系列不恰当行为,如肢体无意识动作、挣扎、语无伦次、无理性言语、哭喊或呻吟等,可能造成管路脱出,甚至引发气管痉挛、呕吐物误吸等多种并发症,严重影响患者预后[10,11]。有研究发现,采用气管插管全麻的骨科手术EA发生率高,且术后疼痛与EA关系密切[12]。另有研究指出,麻醉复苏期的针对性护理干预能够显著降低患者术后的疼痛评分[9]。这提示肩关节镜术后全麻复苏期的护理干预方式与EA的发生可能存在联系。目前,尚未有研究对上述问题进行探讨。
鉴于此,本研究探究全身麻醉复苏期的优质护理对肩关节镜患者术后EA的影响,为肩关节镜手术患者围手术期的管理决策提供参考。
1 方法
1.1 患者选择
本研究经北京积水潭医院伦理委员会批准,所有患者对本次研究知情同意,自愿参加。
选取我院2020年10月至2021年4月于全身麻醉下行肩关节镜下肩袖损伤修复手术的患者100例为研究对象。纳入标准:①肩袖损伤诊断明确;②接受关节镜下肩袖损伤修复手术;③行气管插管全身麻醉;④术后于麻醉恢复室进行麻醉苏醒;⑤临床资料完整。排除标准:①美国麻醉医师协会(American Society of Anesthesiologist,ASA)分级Ⅲ~Ⅵ级[13];②既往精神疾病;③术中出现严重呼吸障碍或循环障碍;④术中转为切开手术。
1.2 分组标准
全部100例患者随机分为两组(图1)。其中,观察组50 例,男20 例、女30 例,年龄55.2±12.0 岁(24~75岁),体质指数(body mass index,BMI)24.6±3.2 kg/m2(19.5~38.1 kg/m2),手术时间89.5±26.2 min(45~150 min);对照组50 例,男20 例、女30 例,年龄54.8±11.5 岁(23~75 岁),BMI 24.6±3.1 kg/m2(15.8~30.9 kg/m2),手术时间83.6±20.9 min(60~150 min)。
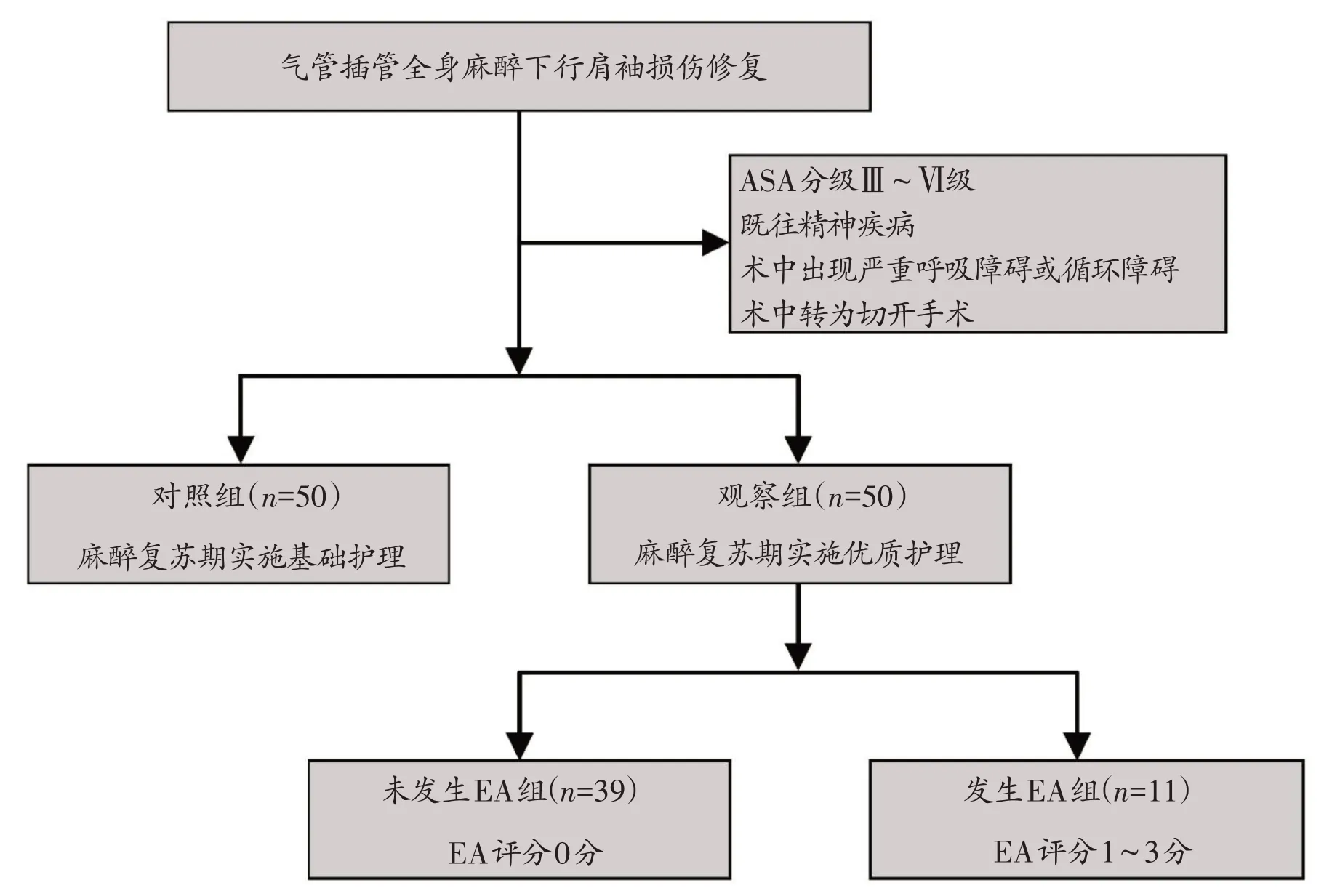
图1 患者选择及分组流程
两组一般资料的差异无统计学意义(表1)。
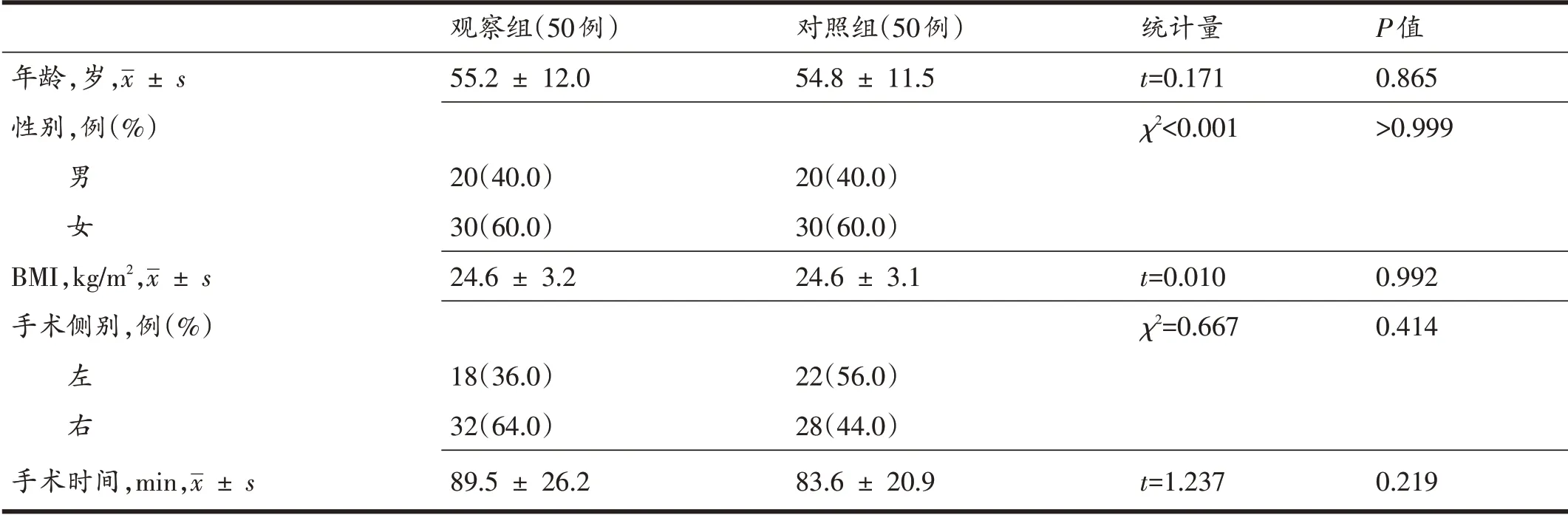
表1 一般资料比较
1.3 手术方法
气管插管全身麻醉成功后,患者取侧卧位,常规消毒铺单,术侧前臂置于套袖中并施加皮肤牵引,重量4.5~6 kg。
建立盂肱关节后方通道及前外侧通道。探查冈上肌、冈下肌和肩胛下肌情况,松解粘连严重的关节囊,探查肱二头肌长头腱情况,如磨损严重,则将其自上盂唇止点处切断。
建立肩峰下外侧及后外侧通道,清理肩峰下滑囊,肩峰增生严重则行肩峰成形。打磨大结节表面骨床至有新鲜渗血,于大结节内侧关节面边缘打入1~2 枚缝合锚钉,尾线穿过断裂的冈上肌腱(和冈下肌腱),打结后作为内排固定。选择合适数量的内排尾线引入另1~2枚缝合锚钉锁孔内,锚钉深埋于大结节尖端外侧骨隧道内作为外排固定。如为冈上肌腱上表面部分损伤,则仅于损伤处打入1 枚缝合锚钉,尾线以边对边方式缝合固定。
仔细探查肩袖修复满意,关闭切口。
1.4 麻醉复苏期的护理
对照组患者实施基础护理:进入恢复室后,患者取平卧位,头偏向一侧,及时清除患者呼吸道分泌物,给予2~4 L/min 吸氧,持续监测血氧及心率,每10~15 分钟测量血压和呼吸。密切观察患者麻醉苏醒情况及意识状态,根据病情并遵医嘱给予相应处理。待患者意识恢复、生命体征平稳后将其送回病房。
观察组患者在对照组的基础上实施麻醉复苏期的优质护理干预:①术前对患者进行麻醉宣教,让患者知晓麻醉复苏期可能发生的情况,做好应对突发状况的准备,消除负面心理[14];②术后恢复室温度保持在24℃,湿度保持在50%,对患者所有输注液体加温至37℃,使用暖风机给予患者保暖。当麻醉药作用逐渐消失时,遵医嘱给予适当的镇静、镇痛药物,术前签署同意书的情况下可以安装自控镇痛泵进行干预[15]。患者苏醒后,耐心与患者沟通,及时掌握患者不适的原因,并进行针对性的护理及心理疏导。
1.5 观察指标
1.5.1 拔管时间
记录患者进入恢复室至拔除气管插管的时间。本研究中满足以下条件可拔除气管插管[16]:①能唤醒、睁眼;②肢体有自主活动、握手及抬头有力、无肌松残余;③有自主呼吸,停止吸氧后5 分钟维持血氧饱和度>95%;④咳嗽、吞咽反射恢复;⑤循环相对稳定,收缩压不低于麻醉前基础20%。
1.5.2 苏醒时间
记录患者进入恢复室至判定为苏醒(允许离室)的时间。根据改良Aldrete 评分[17],本研究中苏醒的判定标准为:①意识完全清醒;②能做深呼吸,有效咳嗽;③四肢活动自主,听从指令;④收缩压为麻醉前基础±20 mmHg;⑤吸空气(即不需要额外吸氧)时血氧饱和度>92%。
1.5.3 复苏期低体温
采用一次性经鼻体温传感器监测核心体温直至患者离开恢复室,记录患者进入恢复室、拔除气管插管、离开恢复室(苏醒)3 个时间点的数值。本研究中低体温定义为上述任一时间点监测核心体温<36.0℃[18]。
1.5.4 复苏期寒战
记录患者麻醉恢复期寒战的发生情况,根据Wrench分级[19],0级为无寒战,1~4级为发生寒战。
1.5.5 复苏期躁动
根据Richmond量表记录患者EA严重程度[20]:0分:患者安静,未发生躁动行为;1 分:在吸痰、管路维护操作时患者发生躁动,经语言安抚后停止或缓解;2分:在无外界刺激下患者发生躁动行为,经语言安抚无用;3分:患者躁动行为剧烈并伴有喊叫,需多人制动。EA评分0分为无躁动,1~3分为躁动。
1.6 统计学分析
使用SPSS 18.0软件(SPSS Inc.,美国)进行统计分析。年龄、BMI、手术时间、拔管时间、苏醒时间、体温及EA 评分为计量资料,经Kolmogorov-Smirnov 检验符合正态分布的以均数±标准差表示,组间比较采用成组设计资料t检验;不符合正态分布的以中位数(四分位数)表示,组间比较采用Wilcoxon 秩和检验。性别、手术侧别、是否低体温、是否寒战及是否EA为计数资料,以例数(百分比)表示,组间比较采用Pearson 卡方检验。通过多元Logistic 回归分析观察组中发生EA的危险因素。检验水准α值取双侧0.05。
2 结果
2.1 拔管时间和苏醒时间比较
观察组患者的拔管时间和苏醒时间分别为3.1 min 和28.0 min,均小于对照组的5.1 min 和31.6 min,差异均有统计学意义(P<0.05,表2)。
2.2 复苏期低体温和寒战发生率比较
观察组患者3 个时间点(入室、拔管和离室)的核心体温均高于对照组,复苏期低体温和寒战的发生率均低于对照组,差异有统计学意义(P<0.05,表3)。

表3 两组低体温和寒战发生率比较
2.3 复苏期躁动发生率比较
观察组患者的EA 发生率为22.0%,小于对照组的64.0%,差异有统计学意义(P<0.05)。观察组EA 评分为3 分0 例、2 分1 例、1 分10 例、0 分39 例;对照组为3分6 例、2 分10 例、1 分16 例、0 分18 例,差异有统计学意义(P<0.05,表4)。
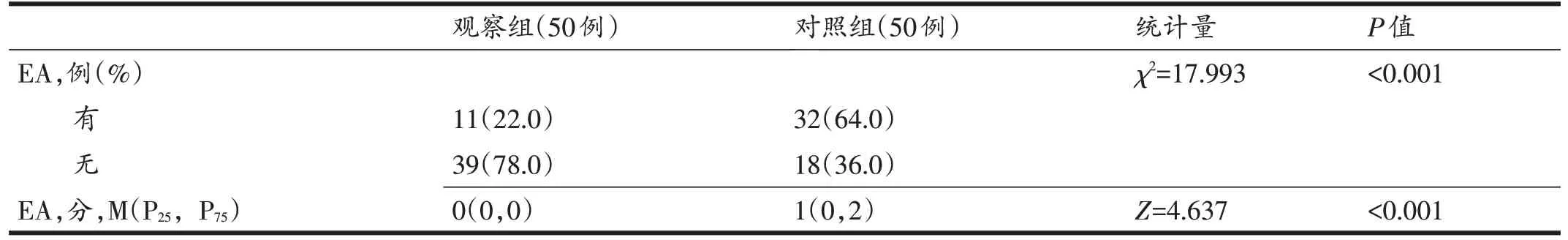
表4 两组复苏期躁动发生率比较
2.4 观察组中发生复苏期躁动的危险因素分析
根据是否发生EA 将观察组50 例患者进一步分组,11例发生EA,39例未发生EA(图1)。
发生EA 组的男性比例为72.7%,低体温发生率为45.5%(均为进入恢复室时),高于未发生EA 组的30.8%和12.8%,差异均有统计学意义(P<0.05)。两组年龄、BMI、手术侧别、手术时间和复苏期寒战发生率的差异均无统计学意义(P>0.05)。此外,发生EA组的拔管时间和苏醒时间均大于未发生EA组,差异均有统计学意义(P<0.05,表5)。
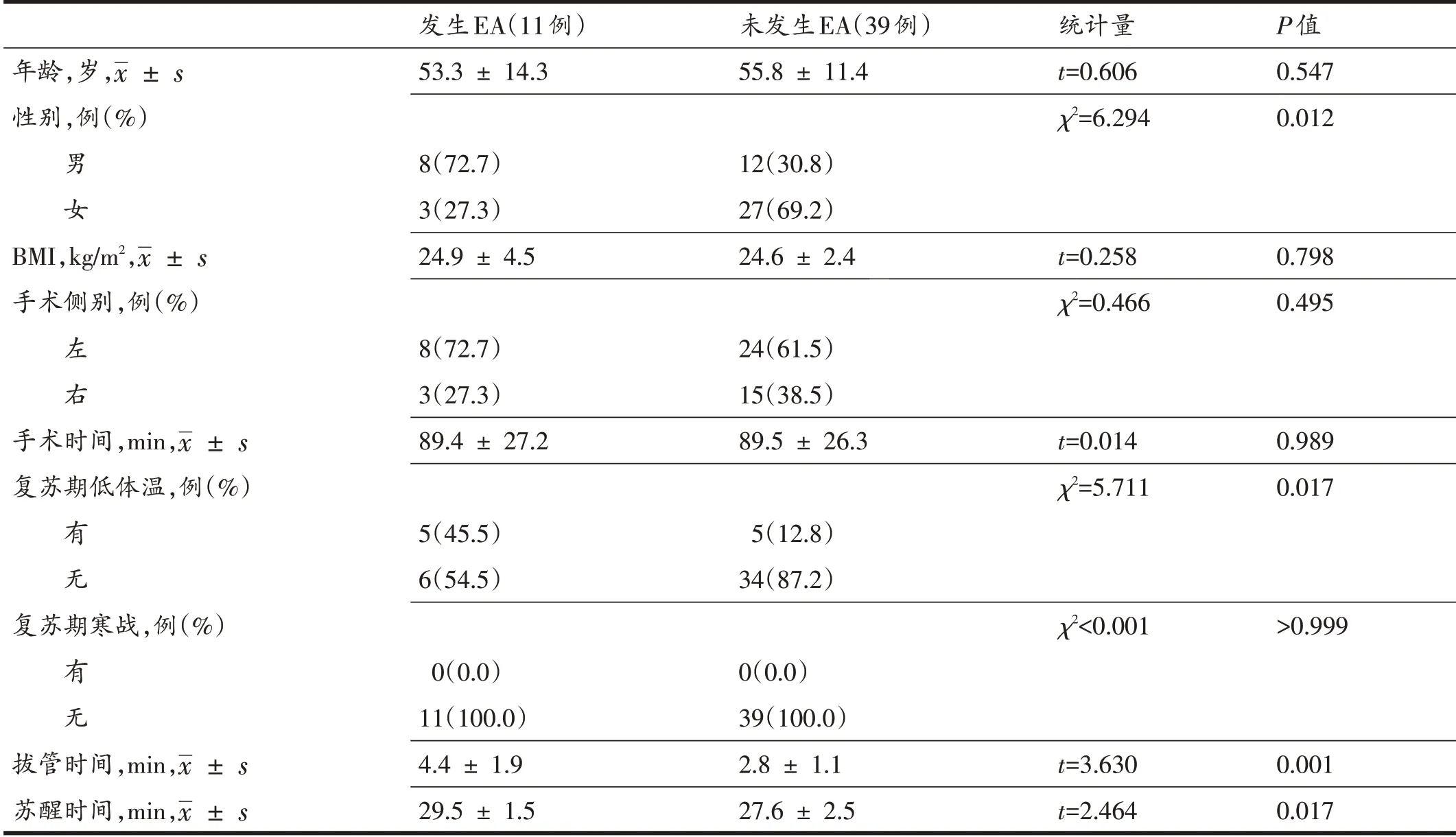
表5 观察组中发生复苏期躁动的单因素分析
将年龄、性别、BMI、手术时间及是否发生复苏期低体温纳入EA 危险因素的多元Logistic 回归分析,结果显示发生EA 的独立危险因素包括男性(OR=8.763,P=0.025)和复苏期低体温(OR=7.006,P=0.030)(表6)。
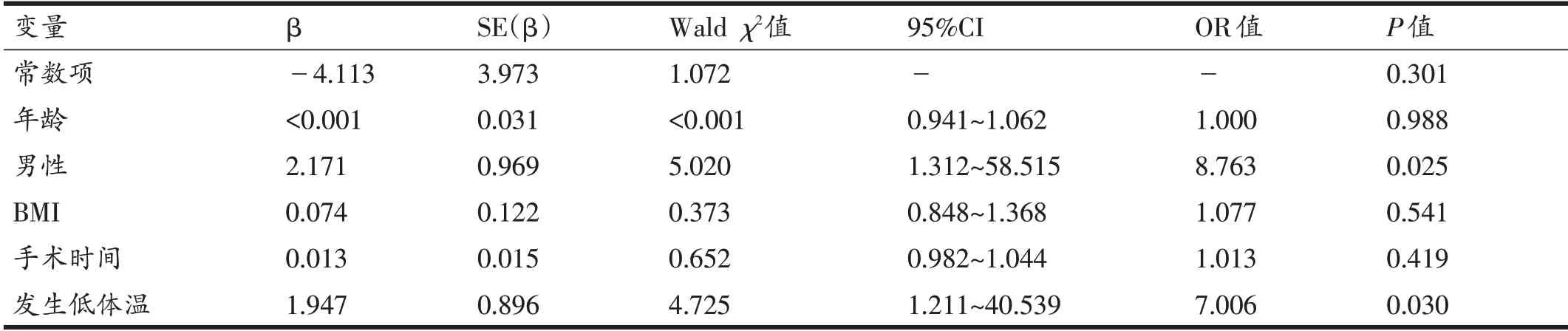
表6 观察组中发生复苏期躁动的多元Logistic回归分析
3 讨论
本研究的主要发现为:在肩关节镜术后的全身麻醉复苏期,采用优质护理干预的患者EA发生率及严重程度显著降低,男性和复苏期低体温是采用优质护理干预时仍然发生EA的独立危险因素。
气管插管全身麻醉是肩关节镜手术的常用麻醉方式,其安全性已得到大量研究证实[3,4]。但在术后的麻醉复苏期,患者容易发生EA,造成其生命体征波动,延长拔管和苏醒时间[10,11]。全身麻醉后EA的相关因素众多,有研究显示:年龄≥60岁、手术类型为骨科手术、麻醉方式为气管插管是EA的独立危险因素[12],这正是肩关节镜手术经常面临的问题。因此在开展肩关节镜手术时,如何鉴别EA 高危患者,并通过针对性的围手术期管理减少EA的发生值得探讨。
既往研究显示,在全麻复苏期实施针对性的护理干预能够显著降低患者术后疼痛水平,改善患者心理状态[21],术前告知患者麻醉后可能发生的不适,术后合理使用镇痛、镇静药物,有助于减少EA 的发生率[15]。本研究中,实施全麻复苏期的综合护理干预,包括术前宣教、消除患者负面心理,术后充分保暖并适当应用镇痛、镇静药物等措施,使患者肩关节镜术后EA 的发生率及严重程度显著降低。其可能的原因有二,一是增强了患者对麻醉后常见不良反应的心理认知,二是减轻了患者的疼痛刺激。此外,实施优质护理干预后,患者复苏期低体温和寒战的发生率更低,拔除气管插管和复苏的时间更短。上述结果说明,实施综合性的护理干预能够减少全麻复苏期患者不良反应,尤其是EA的发生,实现早期苏醒,有助于肩关节镜患者术后快速复苏,符合加速康复外科理念。
从亚组分析看,即使已经采用优质护理干预,观察组中仍有22%的患者存在1~2 分的EA,这提示了这部分患者发生EA的高危性。多项研究发现,术中低体温与EA 关系密切,相应的保温措施能够减少EA 的发生[22-24]。本研究中,复苏期低体温是EA的独立危险因素,且均在进入恢复室时发生,说明除复苏期采取针对性的保温措施外,术中保温也是预防EA 的重要措施[25]。另有一项病例对照研究显示,男性患者全麻术后EA的发生率高于女性[26],这可能与男性对疼痛的耐受度较低有关[27]。考虑到为达到相同的术后镇痛效果,男性患者的吗啡用量通常更高[28],麻醉复苏期应注重男性患者的镇痛干预。本研究中,男性也是发生EA的独立危险因素之一,这与上述研究结果一致。因此对于肩关节镜术中或术后进入恢复室时核心体温低于36.0℃,特别是男性患者,在麻醉复苏期实施综合护理干预的过程中,应严密观察患者复苏状态,给予充分保温及合理镇痛,警惕EA的发生。
本研究从麻醉复苏期护理干预的角度评估了围手术期护理对减少肩关节镜术后EA发生率的临床效果,进而显示了以患者为中心的麻醉复苏期优质护理模式对于缩短患者拔管和苏醒时间,降低患者不良反应发生率的临床意义,为肩关节镜患者的围手术期管理提供了一定参考。
本研究的局限性如下。第一,术前及术中未采用针对性的保温措施,可能导致复苏早期患者核心温度较低,影响复苏效果。第二,监测体温时仅记录3个时间点,可能造成低体温的假阴性率升高。第三,研究无术后随访资料,未能评估不同护理干预模式对患者术后早期疼痛、精神状态或心肺功能的影响。第四,本研究为单中心研究,样本量相对较小,存在患者选择偏倚。
4 结论
全身麻醉复苏期的优质护理干预能够降低肩关节镜术后患者复苏期躁动的发生率,男性和复苏期低体温是采取优质护理干预下仍然发生复苏期躁动的独立危险因素。
