2种不同预处理联合5-氨基酮戊酸光动力疗法治疗面部泛发性扁平疣的疗效比较
2022-01-10陈沁葛兰
陈沁,葛兰
(陆军军医大学第一附属医院,重庆 400038)
扁平疣是由人类乳头瘤病毒(Human papillomavirus,HPV)感染引起的皮肤浅表性赘生物[1]。目前,扁平疣的临床治疗包括全身治疗、局部药物治疗、物理治疗、外科手术等多种方法,常以外治为主、辅以内治,但这些治疗存在用药时间长、容易留疤和复发等特点[2]。近年来,随着对光动力疗法(PDT)作用机制的深入研究和新型光敏剂5-氨基酮戊酸(ALA)的临床应用推广,ALA-PDT疗法已从肿瘤拓展到多个皮肤相关的疾病并取得了良好的效果[3]。然而,ALA-PDT治疗需要前期预处理,且不同的预处理方式对ALA-PDT疗效影响甚大[4]。因此,本文拟通过比较2 940 nm点阵激光与火针2种不同预处理联合ALA-PDT治疗面部泛发性扁平疣的效果,以期为扁平疣的ALA-PDT治疗提供更加有效的预处理方法。
1 资料与方法
1.1 一般资料 收集2018年1月—2020年1月经陆军军医大学门诊确诊的泛发性、双侧面部累及的扁平疣患者100例。其中对照组48例,男22例,女26例,年龄15~50岁,平均34.0岁,平均病程18个月,病情稳定者11例(22.9%),进展者30例(62.5%),快速进展者7例(14.6%);肤色皮损患者16例,咖啡色17例,灰褐色15例,并发同行反应26例。试验组52例,男22例,女30例,年龄11~47岁,平均32.3岁,平均病程19个月,病情稳定者11例(21.1%),进展者33例(63.5%),快速进展者8例(15.4%);肤色皮损患者17例,咖啡色20例,灰褐色15例,并发同行反应25例。对照组和试验组患者在性别、年龄、病程及病情严重程度比较差异无统计学意义(P>0.05),有可比性。
纳入标准:①病程持续1年以上;②曾接受治疗但无效或复发,如外用维A酸、激光冷冻等;③累及面部且皮损面积>30%,皮损为肤色、咖啡色或灰褐色略高出皮面的扁平丘疹;④入选前4周内未接受全身性治疗,入选前2周内未接受其他局部治疗;⑤非瘢痕体质;⑥面部无化脓性或过敏性疾病。
排除标准:①妊娠及哺乳期妇女;②对光敏剂过敏者;③对紫外线敏感者;④伴有严重的心、肝、肾功能损害者。该研究经过陆军军医大学第一附属医院伦理委员会批准。
1.2 方法
1.2.1 对照组治疗 清洁面部,治疗前涂抹复方利多卡因乳膏(北京紫光)保鲜膜进行封包1 h,然后根据不同皮损予2 940 nm激光(Pixel 2 940 Er:YAG,以色列飞顿公司)进行处理,对增生厚扁平疣进行磨削模式(能量密度500~1 100 mJ/p,光斑4 mm,脉宽短、中2种模式,对准皮疹垂直发射光斑1~2遍),对平坦的扁平疣进行点阵模式[能量密度600~1 200 mJ/p,像素(Pixel)7×7,脉宽短、中 2 种模式,对准皮疹垂直发射光斑1~2遍]。预处理完成后,将外用盐酸氨基酮戊酸(上海复旦张江生物医药股份有限公司)以舒缓凝胶溶解,配制成浓度为10%的溶液并用棉签点涂皮损处,而后将保鲜膜、避光膜平整敷于面部并妥善固定,避光封包3 h。然后生理盐水清洗面部,用红蓝光一体化光源治疗仪Camation-88C 进行照射[波长(640±10)nm,治疗强度为2级,剂量100~120 mw/cm2,光源距面部10~20 cm],照射20 min/次,照光高度和能量根据患者的疼痛和红肿情况及时调整。
1.2.2 试验组治疗 清洁面部,敷麻药1 h,碘伏常规消毒后,将火针针体前2/3烧至发红,垂直快速刺入皮损顶部,速进疾出。针尖快速刺入疣体中央,达到疣体根部,使其炭化。体积较小的疣体进行一次性点刺,疣体较大者或密集者,可在周围加刺,最后再在疣体中心加刺1针,可至整个疣体呈焦痂状态结束行针。其他照光处理同对照组。2组患者均每2周治疗1次,共治疗3次。
1.3 疗效判定 治疗前和治疗后的第2周、第4周和第6周分别对患者治疗皮损部位采集图片并计算皮损数量,每次治疗结束后判断疗效。疗效评估标准以皮损数目减少为指标,皮损清除率(%)=(治疗前皮损数目-治疗后皮损数目)/治疗前皮损数目×100%。痊愈:皮损数目减少100%,显效:皮损数目减少70%~99%,好转:皮损数目减少20%~69%,无效:皮损数目减少<20%,有效率以痊愈加显效计算。
1.4 不良反应 治疗期间观察并记录患者治疗过程中全身和局部不良反应情况(红斑、鳞屑、水肿、水疱、色素沉着等),其他长期不良反应包括局部水肿、色素沉着由其他无关医生进行判定。
1.5 统计学方法 数据的统计处理及绘图釆用SPSS16.0软件,计数资料的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 治疗后第2周,试验组有效率51.9%,对照组有效率31.2%,差异有统计学意义(χ2=4.379,P<0.05);治疗后第 4 周,试验组有效率76.9%,对照组有效率56.2%,差异有统计学意义(χ2=4.825,P<0.05);治疗后第 6 周,试验组痊愈率和有效率分别为73.1%和98.1%,对照组痊愈率和有效率分别为54.2%和85.4%,差异有统计学意义(痊愈率:χ2=3.874,P<0.05;有效率:χ2=5.436,P<0.05),见表1。试验组治疗1次、2次和3次后的皮损清除率分别为60.7%、84.6%和96.2%,对照组则分别为39.3%、66.7%和83.3%,2组每次治疗后的皮损清除率比较差异均有统计学意义(P<0.05),见表2;随访3个月后均无复发。
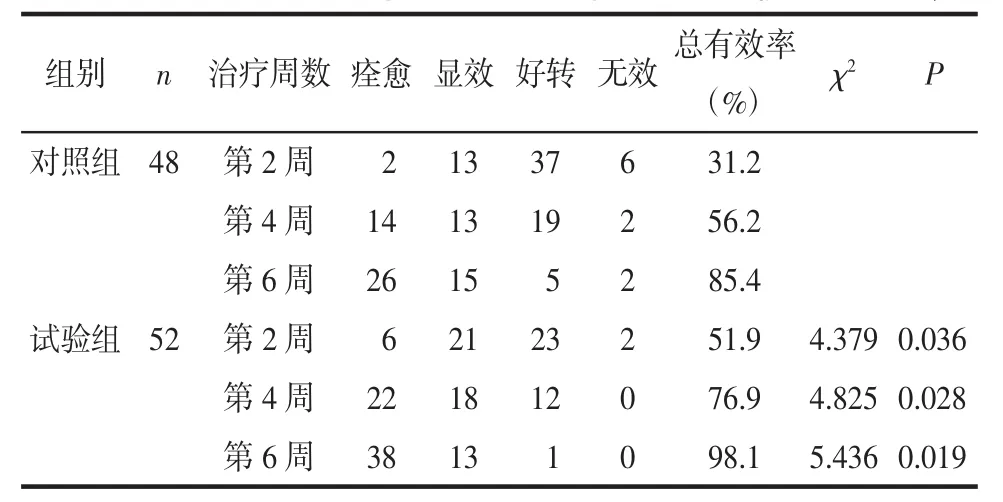
表1 2组扁平疣患者治疗效果比较 例
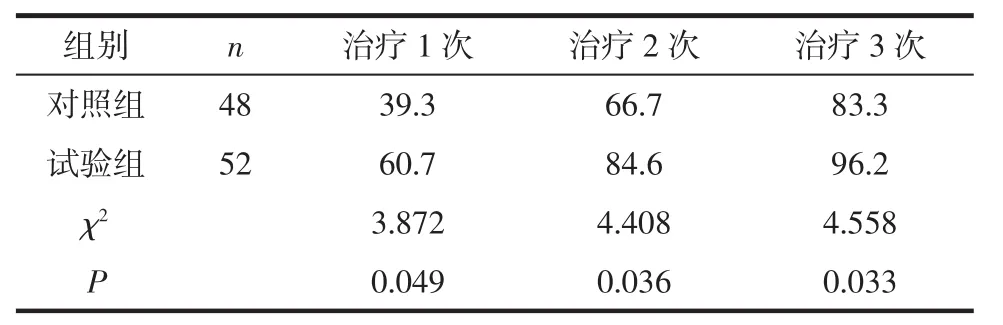
表2 2组扁平疣患者不同治疗次数的皮损清除率比较 %
2.2 不良反应 治疗期间2组患者均未见严重的全身和局部不良反应。所有患者在照光时均有不同程度的灼热和刺痛感,照光结束后给予冰敷1~1.5 h可缓解。所有患者的红肿在第2~4天消失,皮肤出现不程度干燥、结痂及脱皮,试验组结痂脱皮的平均时间为6 d,对照组则为4 d。试验组发生色素沉着率为32例(61.5%),对照组发生率40例(83.3%),2组比较差异有统计学意义(χ2=5.881,P<0.05)。2组患者色素沉着平均3~6个月消退,其中对照组有2例持续性轻度色素脱失。
3 讨论
自PDT被引入治疗皮肤基底细胞癌以来,ALAPDT在其他皮肤疾病的治疗中业已得到广泛应用,并在日光性角化、色斑及中重度痤疮等影响面部美容的疾病中取得了良好的治疗效果[5-6]。然而,由于光敏剂及光源穿透深度有限等原因,ALA-PDT对于面部泛发性扁平疣患者的疗效仍然有限,特别是对病程长、灰褐色增厚型的扁平疣效果不佳[7]。针对这些患者的情况,临床常采用ALA-PDT联合高频电刀、磨削、药物等进行联合治疗[8-10]。目前,联合治疗扁平疣的方法越来越受到重视,任何破坏角质层,促进药物渗透,同时对周围正常皮肤损伤小的方式,都有可能成为PDT难治性扁平疣的重要改进疗法。
研究表明点阵激光联合ALA-PDT治疗可显著提高ALA-PDT在扁平疣中的治疗效果[11]。本研究利用2 940 nm激光预处理后行ALA-PDT治疗,亦发现面部泛发性扁平疣患者的有效率和皮损清除率均超过80%,进一步证实点阵激光联合ALAPDT治疗的效果。在中医学研究中,文献报道火针亦能够用于扁平疣的治疗[12]。因此,本研究利用火针预处理联合ALA-PDT治疗作为试验组,同时纳入点阵激光联合ALA-PDT治疗作为对照组进行比较。结果发现随着治疗次数的增加,2组患者的治疗有效率和皮损清除率均逐渐增加;但试验组在治疗后的第2周、第4周和第6周有效率和皮损清除率均明显高于对照组,特别是在第6周时试验组的治疗有效率和皮损清除率均超过95%;由此提示火针预处理联合ALA-PDT治疗面部泛发性扁平疣的效果较点阵激光预处理联合ALA-PDT治疗更佳。
火针预处理优于点阵激光可通过以下几点体现:①在作用机制上,火针治疗扁平疣主要是通过火针针尖点刺直接破坏HPV包膜蛋白和核酸,使疣体脱落,同时高温导致的局部烧灼伤引起炎性反应,募集巨噬细胞增强组织的非特异性免疫应答[13],而点阵激光则通过组织的局灶性光热破坏扁平疣的完整性和通透性,同时更快的促进皮损愈合。②在治疗模式上,火针的直径约0.5 mm,可精准作用在皮损处,由此导致的色素沉着亦局限于皮损处;而点阵激光采用是点阵和磨削,作用范围远大于患者皮损区域,且磨削的深浅难以把握,以致色素沉着出现较为明显,这可能是造成色沉发生率较高的原因。③在不良反应上,尽管2组患者均未出现明显的严重不良反应,但是点阵激光预处理组中有2例患者出现持续性的轻度色素脱失,这有可能会严重影响患者以后的日常交际和美观[14]。此外,本研究观察到每次治疗后试验组患者的痊愈例数均多于对照组,而且在经过3次治疗后的试验组患者痊愈率明显高于对照组,由此进一步表明火针的预处理效果要优于点阵激光。
综上,基于ALA-PDT在扁平疣治疗上的临床疗效业已明确[15],如何正确选择前期的预处理方式,将对提高ALA-PDT的疗效并降低其不良反应十分关键。火针作为一种经济、方便的操作方式,有精准治疗、损伤小的特点,能够有效提高ALA-PDT治疗面部泛发性扁平疣的效果,同时还可以缩短ALAPDT的疗程,为患者减轻痛苦和经济负担。因此,火针预处理联合ALA-PDT疗法将可能成为面部泛发性扁平疣患者治疗的良好选择,值得推广。
