中老年住院2型糖尿病患者肌少症发生率及相关危险因素分析
2022-01-10蒋翠萍邱婕萸真陶晓明徐媛媛黄宇新张艳顾芹孙皎洪维
蒋翠萍,邱婕萸真,陶晓明,徐媛媛,黄宇新,张艳,顾芹,孙皎,洪维
1. 复旦大学附属华东医院内分泌科,上海200040;2. 复旦大学附属华东医院老年科,上海200040;3. 复旦大学附属华东医院健康管理部,上海200040
肌少症是指随着增龄而发生的骨骼肌肌肉质量、肌肉力量和功能渐进性下降[1],进而导致肌体功能及生活质量下降,严重者甚至死亡。肌少症贯穿着生命的始终,中年时期保持肌肉质量,老年时期需最大程度地减少肌肉的损失。老年糖尿病患者肌少症的患病率是非糖尿病组的2~4 倍[2],因此,提高在糖尿病人群中筛查、诊断和干预肌少症具有十分重要的临床意义。本课题通过对老年2 型糖尿病(T2DM) 患者的临床研究,了解肌少症发生率及其相关影响因素,以寻求有效的预防措施。
1 资料与方法
1.1 一般资料 选择2018年6月—2019年12月在复旦大学附属华东医院内分泌科就诊的≥50 岁的中老年2 型糖尿病患者,共580 例。本研究通过华东医院伦理委员会批准(伦理号2018K131)。
1.2 入选标准 所有的受试者都根据1999年WHO 糖尿病诊断标准[3]诊断为2 型糖尿病,男女不限,年龄≥50 岁。
1.3 排除标准 (1)严重的全身性疾病如心、肝、消化道或呼吸衰竭、慢性肾脏疾病(估算的肾小球滤过率eGFR<45 mL/min)、精神障碍;(2)风湿性关节炎、手骨关节炎、腕管综合征等疾病;(3)无法独立行走的患者;(4)认知功能障碍;(5)有心脏起搏器的患者;
1.4 研究方法 (1)所有的患者进行一般情况的测定(包括身高、体重、腰臀比等)及肝肾功能、糖化血红蛋白(HBA1C)、骨代谢等实验室检查。(2)采用InBody230 体脂成分仪测量体重及肌肉质量。握力(HS)测试:利用电子握力计测量惯用手的握力,左右手各两次取最大值。肌少症的准确评估:根据2014年亚洲肌少症工作组[4]的诊断标准为: 生物电阻抗法(BIA)测定相对四肢骨骼肌指数(RASM ) (四肢肌量/身高的平方) 男性≤7.0kg/m2,女性≤5.7kg/m2;同时男性握力<26.0 kg,女性握力<18.0 kg,诊断为肌少症。
1.5 统计学分析 数据应用SPSS 13.0 统计软件进行统计分析。计量资料符合正态分布者以均值±标准差(±s)表示,采用ANOVA 方差分析;不符合正态分布者以中位数(四分位间距)表示。计数资料以例和百分率表示,根据具体情况采用卡方检验及Fisher's 卡方检验。二分类Logistic 回归用以分析各种危险因素对于肌少症危险因素的OR值及95%可信区间<0.05为差异有统计学意义。
2 结果
2.1 一般情况 所有580 例入组患者中男性323 例,50~89 岁,平均年龄(66.1±9.0)岁;女性257 例,50~88 岁,平均年龄(68.3±8.7)岁。男女之间体质量指数(BMI)、空腹血糖(FPG)、HBA1C、C 肽水平、谷丙转氨酶、血清白蛋白和三酰甘油差异无统计学意义(>0.05)。见表1。
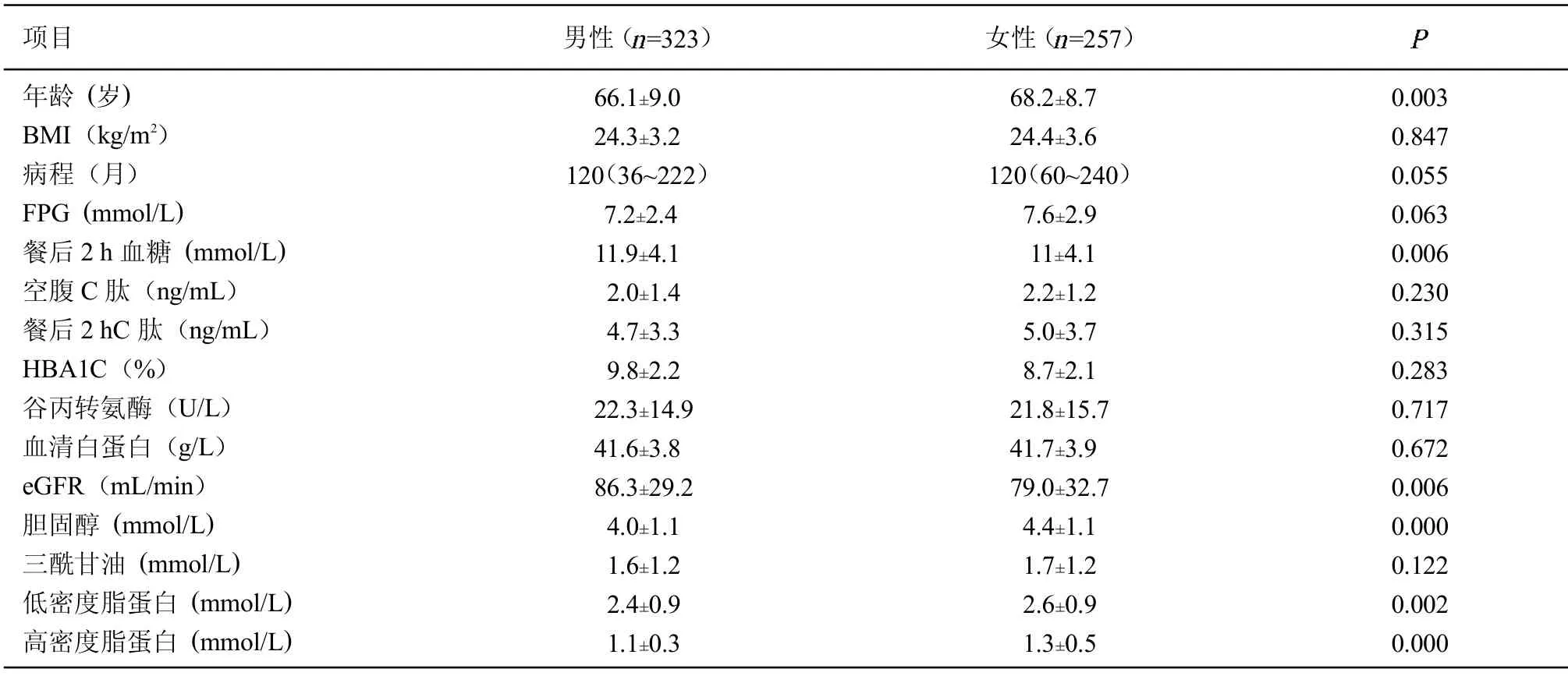
表1 所有患者一般情况
2.2 体成分检测结果
2.2.1 肌含量及其他体成分情况 在所有患者中,四肢骨骼肌量结果显示,男性为(22.4±4.4)kg,女性为(16.9±5.2)kg;RAMS 男性为(7.7±1.2)kg/m2,女性为(6.6±1.8)kg/m2;所有患者肌肉含量减少比例为21.6% (125/580),男女差异无统计学意义(21.4%21.8%,0.05)。
在所有患者中,骨骼肌含量(Skeletal MS)男性为(29.6±5.3)kg,女性为(23.3±4.6)kg,男女差异无统计学意义(>0.05)。体脂肪(Body fat mass)男性为(16.9±7.9)kg, 女性为(19.6±7.3)kg, 体脂百分 比(PBF, %) 男性为(25.6±11.7)%, 女性为(30.2±7.5)%,女性高于男性,差异有统计学意义(0.05)。腰臀比(WHR)男性为(1.04±0.7),女性为(1.0±0.0),差异无统计学意义(0.05)。见表2。

表2 不同年龄组体成分的比较
2.2.2 肌肉力量情况 在所有患者中,男性握力为(33.9±8.4)kg,女性握力为(20.4±5.5)kg,肌肉力量下降比例为20.8%(121/580),其中女性下降比例高于男性(29.5% 13.9%,2=21.139,<0.05)。见图1。
2.2.3 肌少症患病率 所有患者中肌少症患病率6.9%(40/580),男女差异无统计学意义(5.6% 8.5%,2=1.982,0.05)。见图1。以年龄分组,中年组、年轻老年组和老年组肌少症患病率分别为3.3%(4/123)、5.1% (17/335) 和15.6% (19/122),各组之间差异有统计学意义(2=18.398,<0.05)。各年龄组男女肌少症患病率差异均无统计学意义(>0.05)。
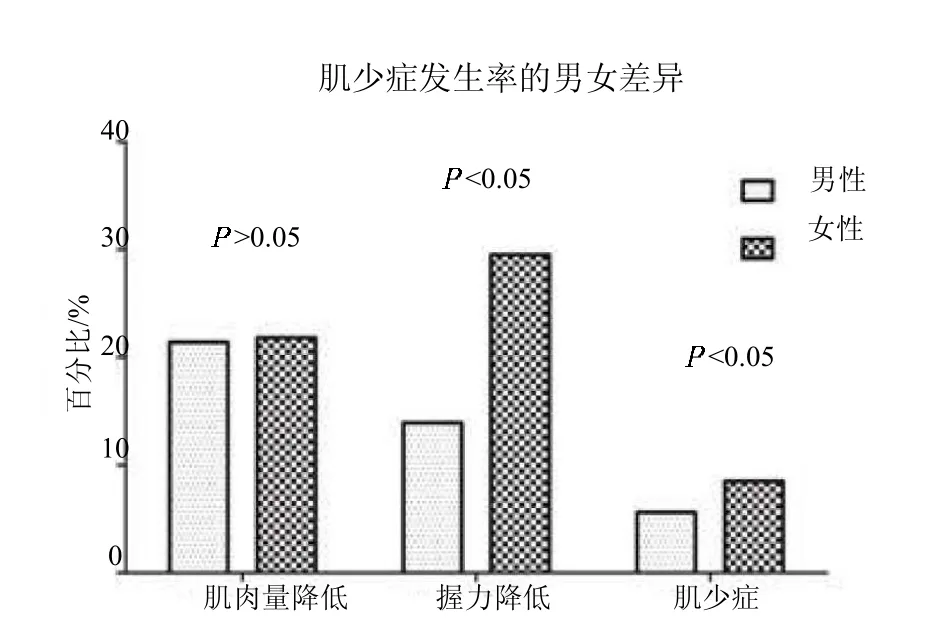
图1 所有患者肌少症发生率的男女差异
2.2.4 代谢指标 按照有无肌少症分组,无论在所有患者中还是在男性或女性患者中,年龄和BMI 的差异均有统计学意义(0.05),而血糖、C 肽及血脂水平差异均无统计意义(0.05)。见表3。
2.3 与肌少症患病相关危险因素分析 Logistic 回归分析显示增龄、低BMI、低白蛋白和高FPG 是肌少症患病相关的危险因素。其中年龄≥75 岁(OR=4.31,95%: 2.00~9.31)、白蛋白<40 g/L (OR=2.63, 95%1.20~5.73) 和FPG>8.5 mmol/L (OR=2.71, 95%1.19~6.16) 患者肌少症的患病风险增加。eGFR、C 反应蛋白(CRP)和病程与肌少症患病无相关性。见表4。

表4 肌少症的Logistic 回归分析
3 讨论
随着经济的快速发展,人民生活水平飞速提高,人口的老龄化趋势也日渐显著,老年糖尿病的患病率也呈逐年增高的趋势,肌少症作为常见的伴发病,也受到越来越多的关注。糖尿病和肌少症互为影响,两者存在共同的病因和病理生理通路,包括体力活动减少、合成代谢激素活性降低(如胰岛素样生长因子,睾酮, 肠促激素等)和循环障碍等[5-6]。对于老年糖尿病患者,如何在控制饮食的同时预防肌少症的发生和发展,减少跌倒和骨折的风险,有一个高质量的晚年,无论从个人、家庭及社会角度来讲,都显得尤为重要。因此需要尽早的对老年糖尿病患者筛查肌少症及其高危因素,并及时预防。
总体普通非糖尿病人群中患病率是多少?有学者调查发现60~69 岁肌少症的患病率是7%[7],老年T2DM 患者肌少症患病率为21%(95%16.0~27.0)[8]。在本研究中,肌少症患病率6.9%,男女差异无统计学意义(0.05);而且随着年龄的增高,肌少症患病率呈现明显增高的趋势,从中年组3.3%,年轻老年组的5.1%到老年组的15.6%,与既往的研究相符。Logistic 回归显示增龄是肌少症的独立相关因素。
Kim 等[9]研究显示BMI<24 kg/m2T2DM 患者肌肉含量下降检出率为57.6%,与Fukuoka 研究一致[10],认为低BMI 和高脂肪百分比可增加肌少症的患病风险。在本研究中,低BMI 是肌少症的独立相关因素,可能与老年糖尿病患者相对较为严格的饮食控制,尤其与蛋白质摄入减少引起的营养失衡有关。营养不足是肌少症发生的危险因素之一[11],充足的能量有利于维持肌肉量及肌肉功能,能量摄入不足导致肌纤维的线粒体能量代谢降低,加快肌肉萎缩。
低血清白蛋白水平与老年人肌肉质量、肌肉力量和步态速度降低的风险相关,且有研究表明低血清白蛋白水平(白蛋白<40 g/L) 和肌少症的老年人突发残疾的风险更高[12]。本研究中白蛋白<40 g/L,肌少症的患病风险增加。低血清白蛋白水平与肌少症相关相联,肌少症和营养不良(低BMI 或血清白蛋白水平)并存形成体质衰弱的恶性循环,今后的研究需要对于糖尿病合并肌少症患者蛋白质的摄入量进一步研究探讨。
既往研究[13]显示HBA1C 与肌少症有线性相关,尤其在非肥胖个体中,本研究显示,空腹血糖升高是中老年T2DM 患者肌少症的独立危险因素。空腹血糖>8.5 mmol/L,可增加老年糖尿病患者肌少症的发生风险。空腹血糖是人体的基础血糖值,空腹血糖升高推高整体血糖,所谓“水涨船高”,可见2 型糖尿病的慢性高血糖应被视为肌肉质量下降的危险因素。长期的血糖波动可加重大血管和微血管并发症,增加全因死亡的风险[14-15]。除本身的高血糖之外,胰岛素功能受损也可能解释高血糖症与肌肉减少症之间关系的潜在因素,因为胰岛素是一种众所周知的合成代谢激素,可促进肌肉蛋白质合成。
老年人糖尿病患病率的不断上升已成为一个重大的社会负担,同时肌少症也随着年龄的增大患病率也呈上升趋势,对于中老年的糖尿病患者,尤其是75岁及以上的老年人,将饮食治疗策略从治疗肥胖/代谢综合征转向预防肌少症的发生是必要的。从本研究来看,对于高龄、低体重、低血清白蛋白血症和空腹血糖高的患者尤其要重视肌少症的筛查。为预防肌少症,应建议最佳的能量摄入、充足的蛋白质和维生素摄入等健康的饮食模式,糖尿病治疗应包括正确的血糖控制,旨在通过适当的营养、锻炼和社会协作来延长健康预期寿命和维持生活质量。
