高流量经鼻导管氧疗对新生儿呼吸窘迫综合征患儿 呼吸支持下不良事件的影响
2022-01-08胡小珏曹婧熊月娥
胡小珏 曹婧 熊月娥
湖南省儿童医院新生儿一科 410000
新生儿呼吸窘迫综合征(NRDS)为临床多见新生儿呼吸系统疾病,主要特征为呼吸衰竭与呻吟、发绀、进行性呼吸困难等急性呼吸窘迫症状,近些年来其临床发病率逐渐升高,为造成近足月儿与早产儿死亡的主要因素之一〔1-2〕。呼吸支持对NRDS的治疗有重要作用,气管插管机械治疗仅可使患儿缺氧症状快速改善,但患儿受有创通气治疗会导致各种相关的并发症〔3〕。经鼻导管高流量加温湿化氧疗(NFNC)为新型氧疗方式,经呼吸机的加湿、加热,把37℃、不同含量高流量气体输送至患儿的呼吸道内,经降低死腔通气与呼吸做功使患儿的氧合及通气功能改善,临床症状得以缓解,同时NFNC对患儿进食无影响,皮肤损害较少,可使患儿依从性与舒适性提高〔4-5〕。本文拟分析NFNC对NRDS患儿呼吸支持下不良事件影响,为临床患儿治疗提供借鉴。
1 资料与方法
1.1 病例资料
选取2018年6月至2019年6月于湖南省儿童医院接受治疗的NRDS患儿86例为研究对象。纳入标准:①符合《实用新生儿学》〔6〕内关于NDRS诊断标准,同意行肺表面活性物质替代治疗,日龄低于12 h,胸部X线验证是Ⅱ度、Ⅲ度NRDS;②患儿家属知情并签署同意书。排除标准:①出生后合并气漏、重度窒息、肺出血、胎粪吸收综合征,②出生体重低于1 000 g或胎龄低于28周,③复杂性先天性心脏病、呼吸系统先天畸形,④患儿家长拒绝采用肺表面活性物质,⑤入院时胸部X线片表征是白肺。随机数字表法分为对照组观察组,各43例。对照组男23例,女20例;入院年龄2.2~11.3 h,平均(4.42±2.05)h;平均胎龄(32.64±2.30)周;平均SNAPPE-Ⅱ评分(24.53±10.62)分;出生体重1 100~2 400 g,平均(1 595.34±214.21)g;NRDSⅡ度30例、NRDSⅢ度13例;分娩方式:顺产17例、剖宫产26例;5 min Apgar评分(7.25±2.19)分;肺表面活性物质使用时间(7.16±1.62)h。观察组男25例,女18例;入院年龄2.3~11.2h,平均(4.67±2.12)h;平均胎龄(32.91±2.25)周;平均SNAPPE-Ⅱ评分(24.87±10.53)分;出生体重1 100~2 300 g,平均(1 613.27±212.94)g;NRDSⅡ度39例、NRDSⅢ度14例;分娩方式:顺产19例、剖宫产24例;5 min Apgar评分(7.17±2.26)分;肺表面活性物质使用时间(7.35±1.71)h。两组患儿的临床资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组行经鼻持续正压通气,观察组行NFNC,两组患儿出生后6~10 h内采用剂量为70 mg/kg的牛肺表面活性物质,气管插管迅速注入,在气囊加压1~2 min后气管插管拔出。观察组采用AD SERIES空氧混合器,连接至新西兰Fisher and Paykel公司生产的鼻导管吸氧系统,参数设置:氧流量3~6 L/min,氧浓度30%~40%,湿化加热吸入温度为37℃。对照组使用英国EME公司的婴幼儿呼吸机,参数设置:氧流量6~8 L/min,呼吸末正压5~7 cmH2O,氧浓度30%~40%,湿化加温吸入温度为37℃。依据患儿气血分析与临床表征对参数调节,动脉血氧饱和度(SaO2)88%~95%、动脉血氧分压(PaO2)50~80 mmHg,pH值为7.25~7.40,动脉血氧二氧化碳分压(PaCO2)40~50 mmHg。患儿撤机指征:血气分析无异常,患儿状况稳定24 h以上,氧浓度降低至21%。
1.3 观察指标
治疗0 h、12 h、24 h、72 h时患儿桡动脉采血检测其SaO2、PaCO2及PaO2,并计算动脉/肺泡氧分压比值(a/APO2)、动脉血氧分压和吸入氧浓度比值P/F;记录患儿不良反应情况,包含通气失败、气漏、肺出血、颅内出血、BPD、腹胀、鼻黏膜损伤、额头皮肤压伤及死亡率等。
1.4 统计学方法
2 结果
2.1 两组患儿不同时间点SaO2、P/F、PaCO2、PaO2及 a/APO2情况
治疗12 h、24 h、72 h后两组患儿PaCO2显著降低,PaO2、P/F与a/APO2比值、SaO2显著升高,差异均有统计学意义(均P<0.05),但两组间比较差异无统计学意义(P>0.05),见表1。

表1 两组患儿不同时间点SaO2、P/F、PaCO2、PaO2及a/APO2比较
2.2 两组患儿不良反应情况比较
观察组腹胀、鼻黏膜损伤及额头皮肤压伤发生率均低于对照组,差异有统计学意义(均P<0.05);两组患儿通气失败、气漏、肺出血、颅内出血、BPD及死亡率比较差异均无统计学意义(均P>0.05),见表2。
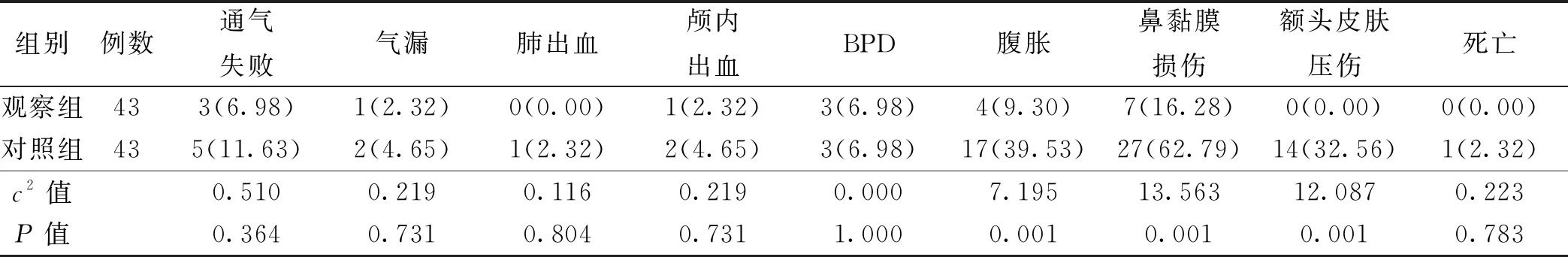
表2 两组患儿不良反应比较〔n(%)〕
3 讨论
NRDS为新生儿呼吸系统疾病,其发病率会随胎龄下降而升高,疾病特点为肺表面活性物质形成不足与肺发育不成熟,混合性酸中毒及缺氧等增大了肺毛细血管通透性〔7-8〕。NRDS高发群体为早产儿,多数在出生6 h后发病,且2 d内恶化,若患儿不及时进行有效治疗会导致进行性呼吸衰竭〔9-10〕。临床对NRDS防治策略为增大生存率,降低不良反应。新生儿重症监护室内呼吸支持主要方法为肺部表面活性物质替代治疗与气管插管机械通气,但有创通气会导致很多不良反应,如气管插管导致慢性与急性肺损伤、声门下狭窄、肺部与全身感染、气管损伤等〔11-14〕。基于此无创辅助通气应运而生,欧洲NRDS防治指南于2007年提出了无创通气支持疗法,无创呼吸支持同样可使阻塞性与混合性呼吸暂停发生率下降、阻止肺泡萎缩、增大呼吸运动驱动力、降低呼吸耗能、加速氧合、改善通气功能、减缓并预防由于过度通气所导致呼吸肌疲劳等。
经鼻持续正压通气为NRDS呼吸支持最早应用的无创通气方式之一,经鼻持续正压通气能够改善患儿通气血流比值,预防肺泡萎缩,维持气道处于扩张状态,进而使患儿氧合功能改善。经鼻持续正压通气不但能够使上呼吸道稳固,还可增大功能残气量,预防肺泡扩张与反复萎陷,改善氧合,降低通气/血流失衡及肺泡蛋白的渗出,利于保存表面活性物质〔15-17〕。但相关研究显示,采用经鼻持续正压通气中容易造成气漏、腹胀和鼻部损伤等并发症〔18〕。2000年经鼻导管高流量氧疗开始在临床应用,为新型无创呼吸支持模式,该模式下经鼻导管把100%湿化、37℃医用混合气体输送给患儿。患儿吸气相仅吸入经加热湿化恒定氧浓度气体,呼气相鼻咽部新鲜气体能够将口咽部与鼻腔CO2冲刷,肺泡通气量比值增大,换气效率提高。另外,经鼻导管高流量氧疗能够使患儿吸气阻力下降,湿化加热气体可使气体传导性与肺部顺应性改善。a/APO2和P/F为衡量患儿肺泡氧合功能敏感指标,PaCO2和组织携氧能力联系紧密,可反映血液内氧含量〔19-20〕。本文研究说明,经鼻持续正压通气与经鼻导管高流量氧疗都能够使患儿氧合状态提升,肺换气功能与CO2潴留得以改善。经鼻持续正压通气需佩戴厚重鼻塞与头套等,易导致鼻周皮肤受损、鼻翼受压,而经鼻导管高流量氧疗把大小合适两侧鼻孔鼻导管置入鼻腔内,避免发生鼻损伤与头部变形,本研究显示,观察组腹胀、鼻黏膜损伤及额头皮肤压伤发生率均低于对照组,差异有统计学意义。
综上所述,经鼻导管高流量氧疗可降低患儿CO2潴留,改善氧合功能,降低发生不良事件概率。
利益冲突所有作者均声明不存在利益冲突
