小儿紫癜性肾炎血清OPN、Cystatin C、Th1/Th2细胞因子水平表达及其意义
2022-01-06方春茹
方春茹
(南阳市第二人民医院,河南 南阳 473000)
过敏性紫癜是免疫紊乱引起的系统性小血管炎,多发于儿童时期,发病时会累及肾脏、关节及皮肤等多个器官和系统[1,2]。 紫癜性肾炎(HSPN)是过敏性紫癜最为严重的并发症,患儿临床以皮肤紫癜、全身不适、头痛及发热等症状为主[3]。 近年来我国HSPN 发病率呈升高趋势,早期诊断对减少HSP N 患儿肾损伤、改善预后具有重要的价值。 骨桥蛋白(OPN)是单核-巨噬细胞化学趋化因子,能够影响炎症反应和免疫性皮肤疾病[4]。 胱抑素C (Cystatin C)水平受肾小球滤过率影响,是临床评估肾损伤的常用指标[5]。 有研究认为,Th1/Th2 功能失调在小儿紫癜性肾炎的发生中具有重要作用[6]。 为了揭示血清OPN、Cystatin C、Th1/Th2 细胞因子的表达与小儿HSPN 的关系,从而为临床HSPN 患儿的诊断及病情评估提供参考,本研究选取我院2017年10月-2020年10月50 例HSPN 患儿,探讨血清OPN、Cystatin C、Th1/Th2 细胞因子与患儿病情的相关性,现报告如下。
1 资料与方法
1.1 一般资料 选取我院2017年10月-2020年10月50 例HSPN 患儿作为研究组。 纳入标准:⑴满足《紫癜性肾炎诊治循证指南》[7]中相关标准;⑵年龄不超过14岁;⑶首次发病;⑷近期未接受免疫抑制剂、糖皮质激素及抗生素等相关治疗;⑸患儿家属签署知情同意书; ⑹本研究经医院伦理委员会批准;⑺临床资料完整。 排除标准:⑴合并乙肝病毒相关性肾炎、 恶性肿瘤、 系统性红斑狼疮者;⑵存在既往过敏史、急慢性肾炎病史者;⑶精神、认知、凝血功能损伤者;⑷合并造血系统疾病、感染性疾病者;⑸脑、心、肺等重要脏器损伤者。 另取同期收治的40 例过敏性紫癜患儿作为对照组。研究组:女性23 例,男性27 例;年龄6~14岁,平均9.12±1.25岁;体重22~60kg,平均33.28±4.81kg。对照组:女性16 例,男性24 例;年龄5-14岁,平均8.98±1.12岁;体重23~57kg,平均32.94±4.38kg。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法 所有研究对象在入院后次日清晨空腹采集静脉血约5ml,将标本分别装与干燥试管中,血液标本在室温下静置1h,离心后取上清液置于冷冻箱内储存以备检测。 采用深圳迈瑞生物医疗电子股份有限公司生产的CL-2000i 型全自动化学发光免疫分析仪与其配套试剂盒测定血清OPN、INF-γ、IL-4、Cystatin C 水平,相关操作均严格按仪器和试剂盒说明书进行。
1.3 观察指标 ⑴比较两组血清OPN、Cystatin C、INF-γ 及IL-4 水平。 ⑵比较不同病理分级HSPN患儿血清OPN、Cystatin C、INF-γ 及IL-4 水平。HSPN 患儿接受经皮肾活检,经电镜、光镜和免疫荧光检查后,参照HSPN 病理分级标准[8]进行分级:肾小球轻微病变,为Ⅰ级;单纯性系膜增生,为Ⅱ级;系膜增生,形成不足50%的肾小球新月体,存在节段损害,为Ⅲ级;系膜增生,形成50%-75%的肾小球新月体,存在节段损害,为Ⅳ级;系膜增生,形成超过75%的肾小球新月体,存在节段损害,为Ⅴ级;假性膜增生性肾小球肾炎,为Ⅵ级。 本研究中无Ⅰ级、Ⅴ级及Ⅵ级患儿,Ⅱ级23 例,Ⅲ级17例,Ⅳ级10 例。 ⑶分析HSPN 患儿血清OPN、Cystatin C、INF-γ 及IL-4 水平与病理分级的相关性。 ⑷分析血清OPN、Cystatin C、INF-γ 及IL-4 水平对HSPN 患儿的诊断价值。
1.4 统计学方法 采用SPSS20.0 统计软件处理数据。 计量资料以(±s)表示,两组间比较采用t 检验,多组间比较采用单因素方差分析;血清OPN、Cystatin C、INF-γ 及IL-4 水平与病理分级的相关性采用Pearson 相关性分析; 采用ROC 曲线分析血清OPN、Cystatin C、INF-γ 及IL-4 水平对HSPN患儿的诊断价值。 P<0.05 为差异具有统计学意义。
2 结果
2.1 两组血清OPN、Cystatin C、INF-γ 及IL-4 水平比较 研究组血清OPN、Cystatin C、IL-4 水平均高于对照组,INF-γ 水平低于对照组(P<0.05)。 见表1。
表1 两组血清OPN、Cystatin C、INF- γ 及IL- 4 水平比较(±s)

表1 两组血清OPN、Cystatin C、INF- γ 及IL- 4 水平比较(±s)
组别 n Cystatin C(mg/L)INF-γ(pg/mL)研究组对照组t 值P 值50 40 OPN(pg/ml)108.94±22.14 73.12±15.68 8.641 0.000 2.26±0.63 1.41±0.35 7.637 0.000 11.81±3.03 15.98±3.69 5.888 0.000 IL-4(ng/L)76.84±17.36 59.54±12.34 5.317 0.000
2.2 不同病理分级HSPN 患儿血清OPN、Cystatin C、INF-γ 及IL-4 水平比较 血清OPN、Cystatin C、IL-4 水平随肾病病理分级的增加而升高,Ⅱ级组<Ⅲ级组<Ⅳ级组(P<0.05)。 血清INF-γ 水平随肾病病理分级的增加而降低,Ⅳ级组<Ⅲ级组<Ⅱ级组(P<0.05)。 见表2。
表2 不同病理分级HSPN 患儿血清OPN、Cystatin C、INF- γ 及IL- 4 水平比较(±s)
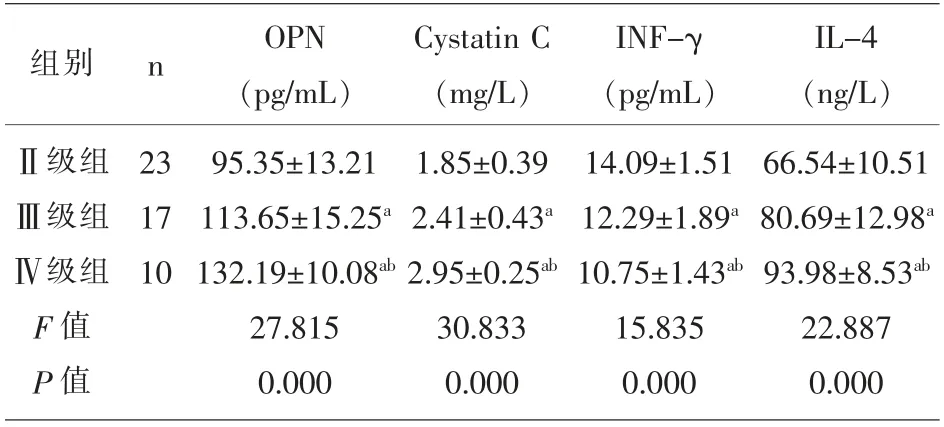
表2 不同病理分级HSPN 患儿血清OPN、Cystatin C、INF- γ 及IL- 4 水平比较(±s)
注:a 与Ⅱ级组比较,P<0.001;b 与Ⅲ级组比较,P<0.001。
组别 n Cystatin C(mg/L)INF-γ(pg/mL)Ⅱ级组Ⅲ级组Ⅳ级组F 值P 值23 17 10 OPN(pg/mL)95.35±13.21 113.65±15.25a 132.19±10.08ab 27.815 0.000 1.85±0.39 2.41±0.43a 2.95±0.25ab 30.833 0.000 14.09±1.51 12.29±1.89a 10.75±1.43ab 15.835 0.000 IL-4(ng/L)66.54±10.51 80.69±12.98a 93.98±8.53ab 22.887 0.000
2.3 HSPN 患儿血清OPN、Cystatin C、INF-γ 及IL-4 水平与病理分级的相关性 Pearson 相关性分析结果显示,HSPN 患儿血清OPN、Cystatin C、IL-4水平与病理分级均呈正相关,血清INF-γ 水平与病理分级呈负相关(P<0.001)。 见表3。

表3 HSPN 患儿血清OPN、Cystatin C、INF- γ 及IL- 4 水平与病理分级的相关性
2.4 血清OPN、Cystatin C、INF-γ 及IL-4 水平对HSPN 患儿的诊断价值 由ROC 曲线可知,血清OPN、Cystatin C、INF-γ 及IL-4 水平四者联合诊断HSPN 患儿的AUC 为0.876 高于四者单独诊断的0.731、0.724、0.708、0.697(P<0.05)。 见图1、表4。

表4 血清OPN、Cystatin C、INF- γ 及IL- 4 水平对HSPN 患儿的诊断价值

图1 血清OPN、Cystatin C、INF- γ 及IL- 4 水平诊断HSPN 患儿的ROC 曲线
3 讨论
HSPN 是儿科常见的临床疾病,是过敏性紫癜进一步发展累及肾脏毛细血管及小血管所致[9]。 部分HSPN 患儿肾炎性病变进展快,治疗时间较长,可能进展为迁延性肾炎、肾病综合征,严重者还可能进展为终末期肾病,增加治疗难度[10,11]。 因此,早期诊断HSPN 对减少患儿肾脏损伤、改善预后具有重要价值。 目前,临床诊断HSPN 以肾脏病理活检作为金标准,但其操作复杂、具有较大的创伤性,导致患儿及家属不愿接受病理活检[12],故探寻创伤性小、 快速的评估指标具有重要价值。 现阶段HSPN 确切的发病机制仍处于研究中,多数学者猜测免疫功能异常、 基因多态性改变与其发病机制相关,认为在肾脏毛细血管发生过敏性毛细血管炎的基础上,免疫介导、炎症介质等参与进展,使肾脏组织出现炎性改变, 引起不同程度肾脏损害[13]。因此,探寻可靠的血清免疫炎症指标诊断HSPN 已成为当前临床研究的热点。
本研究结果显示,研究组血清OPN、Cystatin C、IL-4 水平均高于对照组,INF-γ水平低于对照组,提示OPN、Cystatin C、INF -γ 及IL -4 均与HSPN的发生紧密相关。 分析原因为:OPN 能够对Th1 细胞进行选择性调节,有利于Thl 细胞因子表达,使Th1/Th2 平衡失调,从而对于Th2 细胞因子的表达发挥抑制作用,同时还能促进B 淋巴细胞分化,加快抗体产生。 此外,Th1/Th2 平衡失调后,Thl 细胞能够诱导巨噬细胞产生IL-12、TNF-α 等炎症因子加重炎症反应,使肾脏出现不可逆的损伤,引起肾炎。Cystatin C 经肾小球滤过后在近曲小管被吸引和分解,不会被肾小管重吸收,肾功能损伤会导致Cystatin C 排泄加快,进而使血清表达水平升高。 IL-4 能促进IgE 产生大量特异性IgE 抗体,使肾小球系膜区附着大量循环免疫复合物,导致局部炎症反应,在局部嗜酸性粒细胞的浸润作用下,肾脏发生异常免疫应答,引起肾小球系膜细胞过度活化及增生,从而使局部炎症反应加剧,引起肾炎。
本研究发现,血清OPN、Cystatin C、IL-4 水平随肾病病理分级的增加而升高,血清INF-γ 水平随肾病病理分级的增加而降低,表明OPN、Cystatin C、INF-γ 及IL-4 均能作为临床评估HSPN 患儿肾脏损伤程度的参考指标。 分析原因为:OPN 作为巨噬细胞黏附分子和趋化分子,与整合素受体结合后能参与巨噬细胞黏附及迁移过程,使巨噬细胞到达肾间质,加重肾间质炎症反应,对肾脏造成损伤[14]。 肾病病理分级增加表明肾脏损伤程度加重,Cystatin C 排泄速率随损伤程度是的升高而加快,导致Ⅳ级患者血清Cystatin C 水平明显高于Ⅱ级组及Ⅲ级组患者。 随着病理分级增加,HSPN 患儿体内Th1 细胞功能受到抑制,而Th2 细胞过度激活,分化加剧,会进一步抑制Th1 细胞功能,破坏机体细胞免疫及体液免疫平衡,导致Ⅳ级患者血清INF-γ 水平降低,IL-4 水平升高。 进一步分析上述三种血清指标与HSPN 患儿肾病病理分级的关系发现,血清OPN、Cystatin C、IL-4 水平与病理分级均呈正相关,血清INF-γ 水平与病理分级呈负相关,也证明了OPN、Cystatin C、INF-γ 及IL-4 与HSPN 患儿病理分级相关,可作为临床评估HSPN患儿病理分级的指标。 ROC 曲线分析结果显示,血清OPN、Cystatin C、INF-γ 及IL-4 水平四者联合诊断HSPN 患儿的AUC 高于四者单独诊断,提示血清OPN、Cystatin C、INF-γ 及IL-4 水平对HSPN患儿的诊断价值较高。
综上所述,HSPN 患儿血清OPN、Cystatin C、IL-4 水平呈升高趋势,INF-γ 水平呈降低趋势,四者与HSPN 患儿病理分级相关,可作为临床诊断HSPN 的参考指标。
