回顾性研究BethesdaⅤ类甲状腺结节诊断甲状腺乳头状癌
2022-01-05颜守义陈洪滨张立永蔡少俊林思颖赵文新
颜守义, 陈洪滨, 张立永, 王 波, 蔡少俊, 林思颖, 赵文新
(福建医科大学附属协和医院血管及甲状腺外科,福建 福州 350001)
甲状腺癌是最常见且发病率上升最快的内分泌恶性肿瘤[1]。随着超声检查技术的发展,甲状腺结节的检出率进一步提高。从19世纪80年代,细针穿刺(fine needle aspiration,FNA)技术开始用于甲状腺疾病,在术前诊断中发挥重要作用。目前在穿刺病理检查的诊断中,主要用的是Bethesda分级系统。黄万泽等[2]结果显示,BethesdaⅤ 类结节恶性率为74.0%,BethesdaⅥ类恶性率为97.4%。因此临床中进一步提高BethesdaⅤ类结节的诊断准确性很有意义。本研究收集2019年9月至2020年2月我院甲状腺FNA检查和手术病人的临床资料,分析BethesdaⅤ类和Ⅵ类结节病人的术前临床指标,探讨影响甲状腺癌诊断的相关危险因素,从而提高术前诊断率,实现精准治疗。
资料和方法
一、一般资料
本回顾性研究严格遵循赫尔辛基协定,均获得病人的知情同意。选取2019年9月至2020年2月在我院治疗的病人为研究对象,共430例。根据术前FNA检查结果分组,179例BethesdaⅤ类为A组,251例BethesdaⅥ类为B组。根据术后石蜡病理检查结果,将A组分为恶性组(A1组)159例和良性组(A2组)20例。A1组与A2组以及A1组与B组年龄、性别、身高、体重、体质量指数(body mass index,BMI)的差异均无统计学意义(见表1)。

表1 一般资料
纳入标准:①术前FNA细胞学检查结果为BethesdaⅤ类和Ⅵ类结节;②术前于我院行甲状腺彩色多普勒超声检查和手术治疗;③所有结节均经术后病理检查证实为良性或恶性;④所有临床记录均完整。排除标准:①甲状腺手术史;②甲状腺癌的其他病理类型(滤泡癌、髓样癌、未分化癌等);③其他甲状腺或甲状旁腺疾病(甲状腺功能亢进、巨大甲状腺肿、甲状旁腺功能亢进等);④无术前本院检查或复查的甲状腺彩超结果;⑤BethesdaⅥ类结节术后证实为甲状腺良性肿瘤;⑥临床记录不完整。
二、甲状腺结节活检及临床病理学
穿刺操作由经专业甲状腺穿刺培训至少1年以上的医师完成。操作人员选用23 G穿刺针,进入结节内来回反复提抽针尖,将提取物注于载玻片上,均匀涂开并置入无水乙醇固定,送病理科制片。由两名固定的细胞学病理诊断医师共同作出判断。并根据Bethesda甲状腺细胞学报告系统[3]诊断评估,甲状腺乳头状癌特征包括如下:①增大和椭圆形的边缘小核仁;②有苍白“粉状”染色质;③有纵向核沟;④偶尔有核内假包涵体。
三、手术
所有手术均由同一术者施行。手术标本常规行进一步石蜡病理检查。
四、观察和统计指标
①一般资料:性别、年龄、BMI;②实验室检验相关指标:甲状腺球蛋白(thyroglobulin,Tg)、抗甲状腺过氧化物酶抗体 (thyroid peroxidase antibody,TPOAb);③超声检查相关指标:结节大小、位置、形状、多灶性、回声性、纵横比、边界、有无钙化、与被膜关系、血流情况[4];④病理检查相关指标:肿瘤直径、组织学分型,有无被膜侵犯、有无桥本甲状腺炎。术前合并桥本甲状腺炎定义为TPOAb>34 U/mL。
五、统计学分析
采用SPSS 28.0软件进行统计学分析。正态分布计量资料以均数±标准差表示,计数资料以频率或百分比表示,计数资料的单变量分析采用卡方检验或Fisher精确检验。计量资料采用t检验。单变量和多变量分析采用二元Logistic回归,P<0.05为差异有统计学意义。
结 果
一、资料分析
A组中术后病理诊断良性率达11.2%(20/179)。其中低回声结节16例,纵横比>1有2例,微钙化1例,边界不规则8例。这些良性结节的超声征象主要为低回声结节、边界不规则、微钙化。其中具体病例的恶性征象及术后诊断见表2。

表2 BethesdaⅤ类组术后病理证实甲状腺良性病变病人的资料分析
二、A1组与A2组的比较
在A组病人中,单因素分析结果显示,A1组在甲状腺结节边界、肿瘤大小、回声与A2组的差异有统计学意义(P<0.05)(见表3)。在进一步的多因素分析中发现,对于BethesdaⅤ类结节,边界、肿瘤大小和回声均为危险因素,其中边界不清是高危因素,而肿瘤大小和回声是低风险因素(见表4)。其中边界不清诊断率比为4.342,表明边界越不规则,恶性结节的检出率越高。肿瘤大小和回声的诊断率比分别为0.445和0.321。同时借助软件的分析可得出预测公式 [P/(1-P)=e2.458+1.468*边界-0.810*大小-1.135*回声(P为恶性可能性)]。

表3 BethesdaⅤ类结节中A1组与A2组的肿瘤特征

表4 多因素分析BethesdaⅤ类结节临床及病理特征
三、术后病理证实甲状腺乳头状癌
单因素分析结果显示:①甲状腺乳头状癌(papillary thyroid carcinoma,PTC)病人 Bethesda Ⅴ类与BethesdaⅥ类结节的年龄、性别、BMI、身高、体重、肿瘤位置、左右侧、多灶性、Tg、肿瘤直径、TPOAb滴度、术前是否合并桥本甲状腺炎的差异无统计学意义(P值均>0.05);②术前A1组与B组比较,术前TI-RADS分级、纵横比、回声差异有统计学意义(P值均<0.05);③超声检查的征象(血流、边界、形态、钙化、与被膜关系)差异无统计学意义(见表 5)。
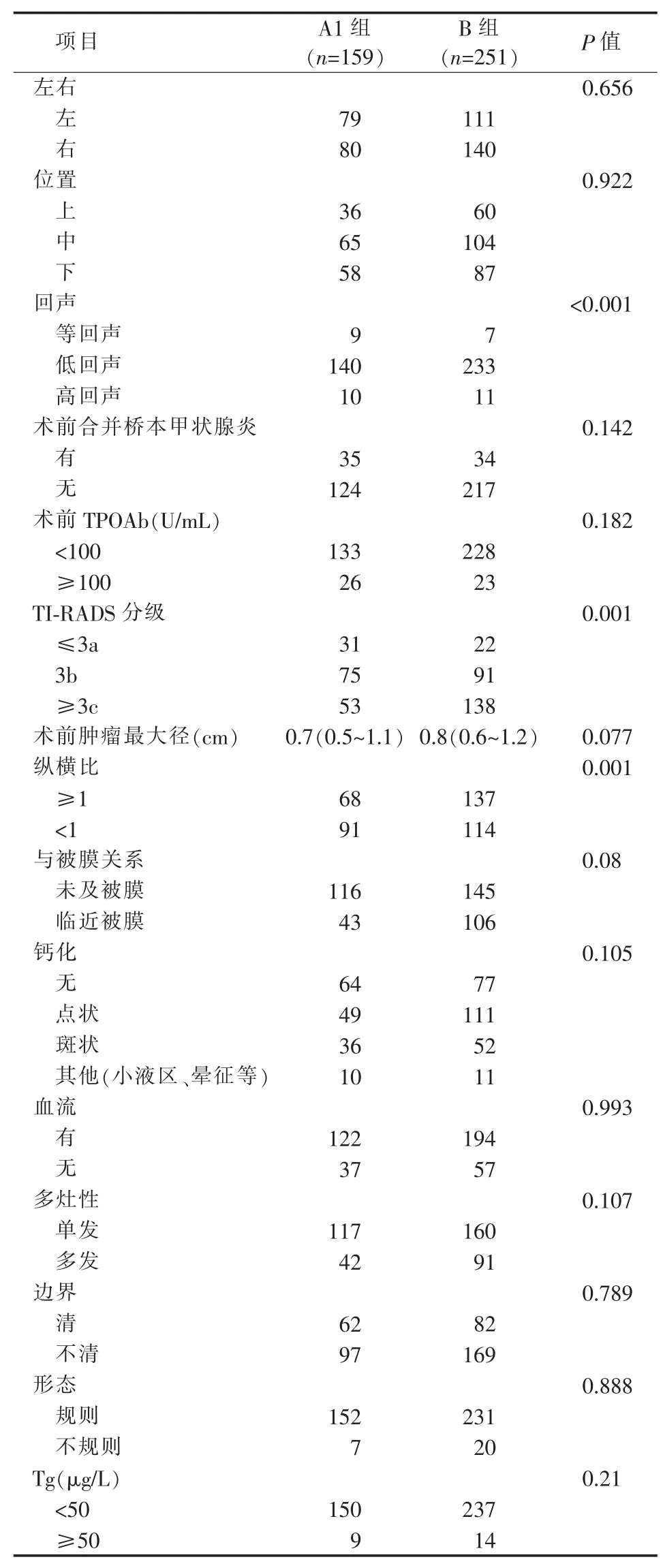
表5 A1组与B组肿瘤特征
进一步的多因素分析结果发现,TI-RADS分级、纵横比、结节与包膜的关系、TPOAb水平和回声在A1组与B组间差异有统计学意义(见表6)。其中TI-RADS、纵横比以及结节与包膜的关系是高危因素,而TPOAb水平和回声是低风险因素。其中TI-RADS、纵横比、结节与包膜的关系的诊断率比分别为2.023、1.767、1.642,而TPOAb水平和回声诊断率比分别为0.998和0.242。同时借助软件分析得出预测公式(同上文)。
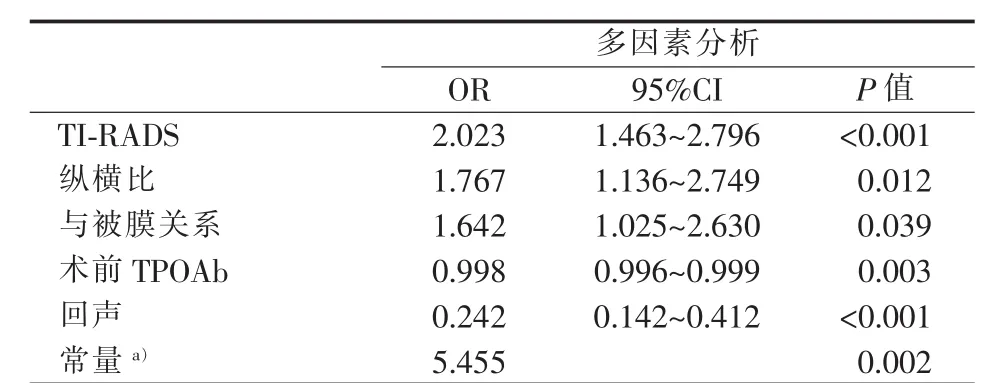
表6 多因素分析A1组与B组PTC临床及病理特征
讨 论
近年,甲状腺癌的发病率在世界范围内迅速上升,而手术是甲状腺癌病人的首选治疗方法。既往临床医师根据超声检查结果来评估甲状腺结节是否需要手术以及手术范围。现今随着术前FNA检查的普及与发展,甲状腺结节的术前诊断准确性也进一步提高。但仅以术前FNA病理检查结果作为手术依据仍存在争议,尤其是术前FNA检查结果为BethesdaⅤ类的甲状腺病人。术中冷冻病理检查技术也受到许多技术等问题的影响[5],包括结节取样不足、新鲜组织取样和定位困难等。相关研究建议术前加强超声造影及相关检查,以提高甲状腺癌的诊断率。然而由于经济和技术因素,这些检查无法广泛推广。因此,笔者设想从临床资料中发掘与分析可能影响BethesdaⅤ类诊断的危险因素,从而提高BethesdaⅤ类病人术前诊断的准确性。
本研究BethesdaⅤ类结节最终病理检查证实为良性的为11.2%(20/179),诊断准确性仍有提高空间[6]。在A1组与B组分析中发现,术前TI-RADS分级、纵横比、回声、与包膜关系及TPOAb水平方面的差异有统计学意义。BethesdaⅤ类的良、恶性病人比较发现在甲状腺结节边界、肿瘤大小、回声等方面的差异有统计学意义。对上述结果合并后发现,穿刺可疑的甲状腺结节需参考的临床指标包括TI-RADS分级、边界、大小、纵横比、结节与包膜关系,以及TPOAb水平和回声。上述因素中,TI-RADS分级又与纵横比、回声、边界密切相关。因此,可理解为,穿刺可疑的病人,如超声检查描述的恶性结节征象越多,TI-RADS分级越高,其甲状腺结节恶性的可能性越大。研究发现,TI-RADS分类能较好地鉴别甲状腺结节的良、恶性,评估恶性的准确率为84.4%[7-8]。根据2015年美国甲状腺协会 (American Thyroid Association,ATA)指南[9],当结节有微钙化、边界不规则且纵横比>1时,恶性结节高度可疑。张帆等[10]发现,纵横比>1对于PTC的诊断具有较高的灵敏度。Delfim等[11]给每个特征赋予不同的权重来量化超声特征,发现不规则边界和微钙化的权重最高。本研究多因素分析结果也表明,BethesdaⅤ类结节中,边界不清在恶性甲状腺结节评价中具有重要价值。与BethesdaⅥ类结节相比,纵横比>1的BethesdaⅤ类结节更可能是恶性。结果表明,低回声对BethesdaⅤ类结节的诊断有一定的指导意义。
尽管这些恶性征象在甲状腺癌的诊断上具有重要的参考意义,但本研究发现,BethesdaⅤ类结节中良性率也达到11.2%(20/179)。因此,临床工作中对于这部分TI-RADS分级低的病人,根据本研究结果,需在穿刺病理的基础上充分评估结节与包膜的关系、肿瘤大小及TPOAb水平。对甲状腺结节与包膜关系的研究中,本研究发现肿瘤离包膜越近,术前BethesdaⅥ结节的诊断率越高,这与肿瘤浸润性生长的特点是一致的。在肿瘤大小方面,Park等[12]的研究发现,BethesdaⅤ类结节中术前肿瘤最大径<1 cm组恶性率低于≥1 cm组,这与本研究结果一致。在TPOAb水平方面,相关研究发现,阳性血清抗体(TPOAb和TgAb)和促甲状腺素>1.0 μU/mL是甲状腺癌的独立预测因子[13]。一些学者则认为桥本甲状腺炎不会增加甲状腺癌的风险[14]。本研究结果也发现,TPOAb水平越低,BethesdaⅥ类及Ⅴ类结节恶性的诊断率就越高,可能与桥本甲状腺炎背景的甲状腺结节多数伴有低回声、边界不清及微钙化等恶性征象有关。
同时,笔者在BethesdaⅤ类术后确诊为甲状腺良性病变的病人(4/20)中发现,≥2个超声恶性征象者,术后石蜡病理检查结果均为桥本甲状腺炎,因此需充分评估桥本甲状腺炎背景所带来的影像学干扰。其他良性病变病人中恶性征象均只有1个,超声检查表现均为较低的TI-RADS分级。对于这部分病人需充分评估甲状腺结节的大小、结节与包膜关系以及TPOAb的水平。此外,BethesdaⅤ类结节的穿刺操作不是由固定的人员进行,也需考虑穿刺医师的操作水平,并排除影像学检查结果对病理医师的影响。同时,细胞学诊断的过程,可能会因细胞保存欠佳、出现PTC少见的细胞亚型、桥本甲状腺炎和良性滤泡细胞的反应性、退行性和化生性改变,使得难以与PTC有效鉴别[15]。因此,仍需在术前沟通过程中告知病人,不管术前多精准的评估,术后仍有假阳性的可能。因此,对于存在手术疑虑的病人应建议再次行FNA检查或联合基因检测技术,从而进一步提高诊断的准确性。
随着生物信息技术发展,在BethesdaⅤ类结节的诊断上,以BRAF为代表的基因检测技术是非常重要的辅助手段,但这项技术由于检测特异性低,因此未普及,临床工作中需寻找一个更简易、高效、易推广的方法。总之,临床处理BethesdaⅤ类结节,需在彩超、FNA检查的基础上进行更细微精准的评估。
综上所述,BethesdaⅤ类病人的诊断中,TIRADS分级越高的病人恶性的可能性越大,而TIRADS分级低的病人需充分评估甲状腺结节的大小、结节与包膜关系以及TPOAb的水平。
