解剖板内固定治疗SandersⅡ型跟骨骨折:植骨与非植骨的疗效比较
2022-01-03贾天米周业金姚涛陶勇
贾天米 周业金 姚涛 陶勇
安徽医科大学第三附属医院创伤骨科(合肥230001)
跟骨骨折是由高处坠落、车祸、重物砸伤等高能量损伤造成的跟骨连续性中断,常伴距下关节面的损伤及塌陷[1],若治疗不当易引起慢性疼痛,影响患肢功能甚至造成残疾[2]。Sanders 分型法是目前确定跟骨骨折分型及治疗方案的最常用方法,Sanders Ⅱ型跟骨骨折指的是CT 扫描下距骨下关节面最宽层面的两部分骨折(移位≥2 mm)[3]。由于术中复位塌陷的关节面之后遗留骨缺损,目前对于跟骨骨折术中是否需要植骨这一问题,国内外临床上仍然存有较多争议。部分文献报道了跟骨骨折术中植骨与否对疗效及术后并发症的影响,但鲜有对Sanders Ⅱ型这一常见类型的跟骨骨折术中植骨与非植骨疗效的对比研究。本研究选择我院2016年12月至2019年8月收治的65 例Sanders Ⅱ型跟骨骨折患者作为样本展开研究,探讨Sanders Ⅱ型跟骨骨折术中植骨与非植骨的疗效。
1 资料与方法
1.1 一般资料回顾性分析2016年12月至2019年8月安徽医科大学第三附属医院(合肥市第一人民医院本部及滨湖医院院区)收治的跟骨骨折患者65 例,根据术中是否向骨缺损内填入人工骨分为植骨组(n=34)和非植骨组(n=31)。植骨组中男24 例,女10 例,年龄24~60 岁;坠落伤28 例,车祸伤4 例,重物砸伤2 例,左跟骨骨折15 例,右跟骨骨折19 例。非植骨组中男22 例,女9 例,年龄27~57 岁;坠落伤27 例,车祸伤3 例,重物砸伤1 例,左跟骨骨折13 例,右跟骨骨折18 例。两组患者性别、年龄、伤侧及致伤原因比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究已获得安徽医科大学第三附属医院伦理委员会核准。
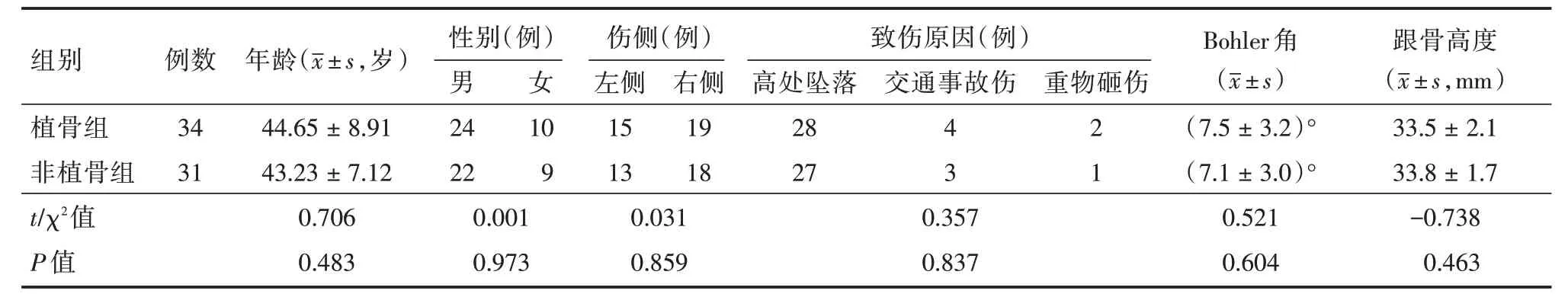
表1 SandersⅡ型跟骨骨折患者65 例基线资料比较Tab.1 Comparison of baseline data of 65 patients with Sanders Ⅱcalcaneal fracture
1.2 纳入及排除标准纳入标准:(1)入院时经X线及CT 证明的单侧SandersⅡ型伴移位(>2 mm)的关节内闭合性跟骨骨折;(2)术后影像资料完整,不少于1年。(3)年龄不小于18 岁且骨骺线闭合。排除标准:(1)既往患有较为严重的基础疾病或全身情况较差而不能耐受手术;(2)陈旧性跟骨骨折或受伤前足部功能已经受限;(3)病理性跟骨骨折。
1.3 方法
1.3.1 术前准备患者入院后予以患肢抬高,静脉输注甘露醇促进患肢肿胀消退。完善患侧跟骨侧轴位X 线片、跟骨CT 等术前检查,明确手术指征,必要时邀请相关科室会诊,治疗或控制基础疾病,待患肢基本消肿,皱皮试验阳性后行切开复位解剖板内固定术。
1.3.2 手术方法所有患者均在全麻下手术,于患肢大腿上1/3 绑扎气囊止血带,取健侧卧位,常规消毒铺巾。取患足外侧“L”形切口,全层锐性分离皮肤及皮下组织,直达跟骨皮质,仔细暴露并保护腓骨肌腱及腓肠神经,将克氏针钻入外踝、距骨及骰骨处,折弯后牵开皮瓣,显露距下关节,仔细辨别并小心掀开外侧壁骨折片,撬拨复位并以克氏针临时固定后关节面骨折块,再将适当斯氏针钻入跟骨结节,纵向牵引并外翻,恢复跟骨长度及轴线,纠正内翻畸形后钻入适当克氏针临时固定。透视见骨折复位满意,Bohler 角及Gissane 角恢复,跟骨内翻及短缩畸形得以纠正后,植骨组于跟骨中央骨缺损处植入同一厂家生产的人工骨[规格:2.5 cm3/盒,产品型号为长方体NB-CF-2,长(5.0±0.2)mm、宽(5.0±0.5)mm、高(5.0±0.5)mm,主要成分为Ⅰ型胶原蛋白和羟基磷酸钙,北京益而康生物工程有限公司]植入量以填满骨缺损为准。非植骨组省略此植骨步骤。将掀开的外侧壁骨折片复位,取跟骨解剖板(跟骨锁定板Ⅱ型,厚度:2.0 mm,材质:钛,适配:3.5 mm 锁定钉,大博医疗科技股份有限公司)贴附于跟骨外侧壁并拧入相应螺钉固定。再次透视确认骨折复位满意,解剖板在位,各相关参数恢复满意后,以大量生理氯化钠反复冲洗切口,留置负压引流管,逐层缝合皮下组织及皮肤,关闭切口。
1.3.3 术后处理嘱患者抬高患足促进肿胀消退,保持切口干燥、清洁,定期换药并取切口渗出液标本送检验科,行细菌学培养及药敏试验,动态监测患者体温及切口愈合情况,术后2~3 d 拔除负压引流管;术后3~4 d 开始足趾活动及踝泵练习,术后2 周左右在患者手术切口愈合良好的前提下拆线并继续行功能练习(切口愈合欠佳或出现切口并发症的患者延期拆线或进行相应处理);8~12 周后复查跟骨侧位及轴位片,当患者临床表现及X 线摄片提示骨折愈合,即开始患肢下地负重;嘱患者定期随访。
1.4 观察指标记录患者手术时间、术中出血量、术后负重时间、术后并发症情况以及术后1年随访时跟骨Bohler 角大小及跟骨高度,患足功能恢复情况采用Maryland 足部功能评分标准评定[1],评分内容涵盖:患侧足部疼痛程度、患足功能恢复情况、患足外观及与健侧足部对比情况等多项指标。总分为100分,其中评分在90~100分为优、75~89 分为良、50~74 分为可、低于50 分为差。根据Maryland 足部功能评分等级情况分别记录两组显效率,显效率=[(Maryland 评分等级为优病例数+ Maryland 评分等级为良病例数)/总病例数]×100%。
1.5 统计学方法采用SPSS 25.0 统计软件进行数据分析,计量资料符合正态分布用()表示,采用t检验;计数资料用例(%)表示,采用χ2检验;等级资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组术中及术后情况比较
2.1.1 基本情况两组手术时间、术中出血量、住院天数及术后负重时间比较差异无统计学意义(P>0.05),两组术后1年随访时跟骨Bohler 角及跟骨高度比较,差异无统计学意义(P>0.05),见表2。
表2 两组术中及术后各项指标比较Tab.2 Comparison of intraoperative and postoperative indexes between the two groups ±s
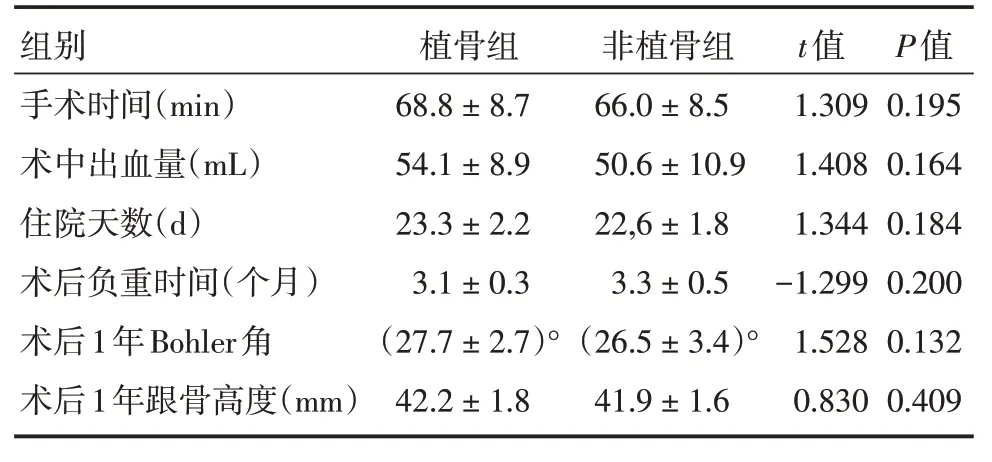
表2 两组术中及术后各项指标比较Tab.2 Comparison of intraoperative and postoperative indexes between the two groups ±s
组别手术时间(min)术中出血量(mL)住院天数(d)术后负重时间(个月)术后1年Bohler角术后1年跟骨高度(mm)植骨组68.8±8.7 54.1±8.9 23.3±2.2 3.1±0.3(27.7±2.7)°42.2±1.8非植骨组66.0±8.5 50.6±10.9 22,6±1.8 3.3±0.5(26.5±3.4)°41.9±1.6 t值1.309 1.408 1.344-1.299 1.528 0.830 P值0.195 0.164 0.184 0.200 0.132 0.409
2.1.2 患足功能恢复情况Maryland 评分等级及显效率比较,差异无统计学意义(P>0.05),见表3。
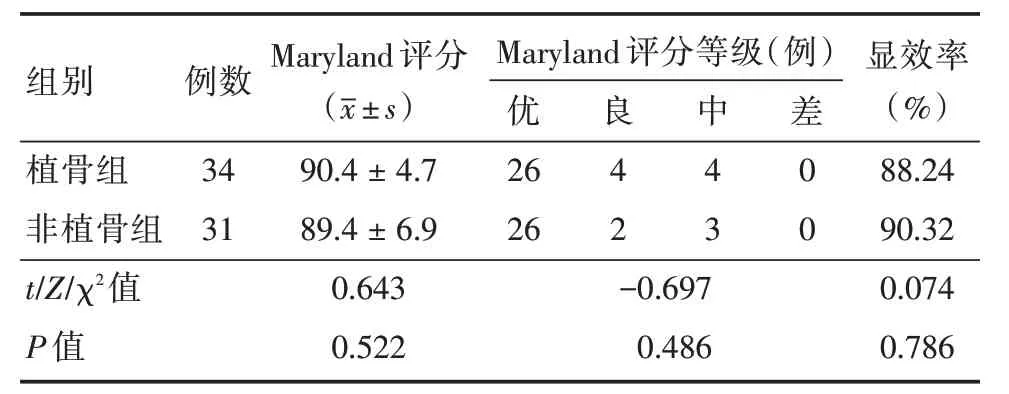
表3 两组术后1年Maryland 评分、等级及显效率比较Tab.3 Comparison of Maryland scores,grades and apparent rates of the two groups at 1 year after surgery
2.1.3 预后随访情况术后1年Bohler 角及跟骨高度与术前比较,差异有统计学意义(P<0.05),见表4。
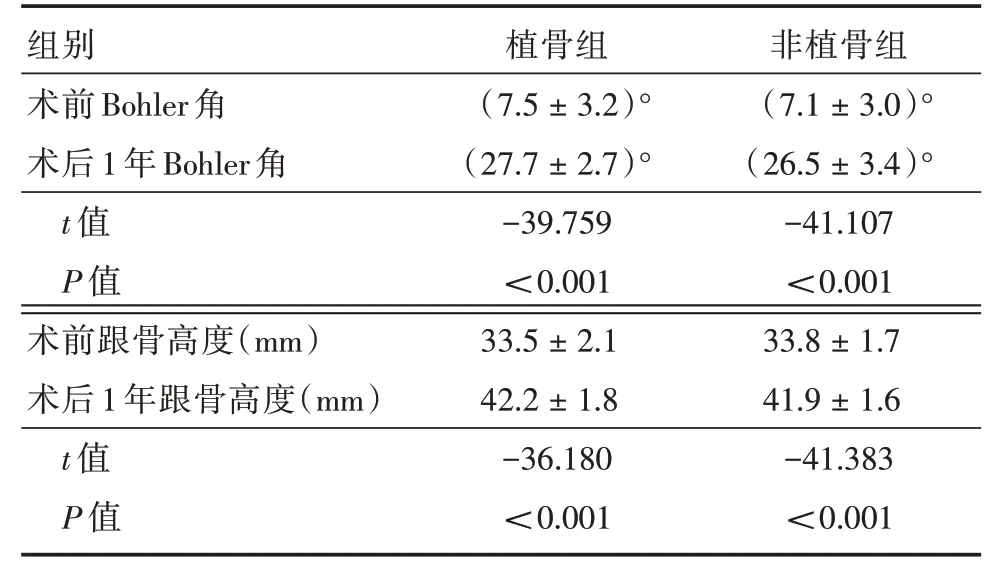
表4 两组术前与术后1年Bohler 角及跟骨高度比较Tab.4 Comparison of Bohler angle and calcaneus height between the two groups before and 1 year after operation x±s
2.2 两组术后并发症比较植骨组发生7例,非植骨组发生3 例切口延迟愈合,经规律换药,适当应用抗菌药物患者切口均获愈合;植骨组发生1 例,非植骨组发生1 例术后切口感染,经长期换药并依据渗出液培养结果采用敏感抗菌药物治疗后均获愈合;植骨组发生2 例,非植骨组发生1 例切口周围皮肤坏死,经局麻下行扩创术及术后定期换药,规律应用抗生素均获痊愈;植骨组发生3 例术后排异反应,定期换药,合理应用抗生素后治愈。两组术后并发症情况比较,差异有统计学意义(P<0.05),见表5。
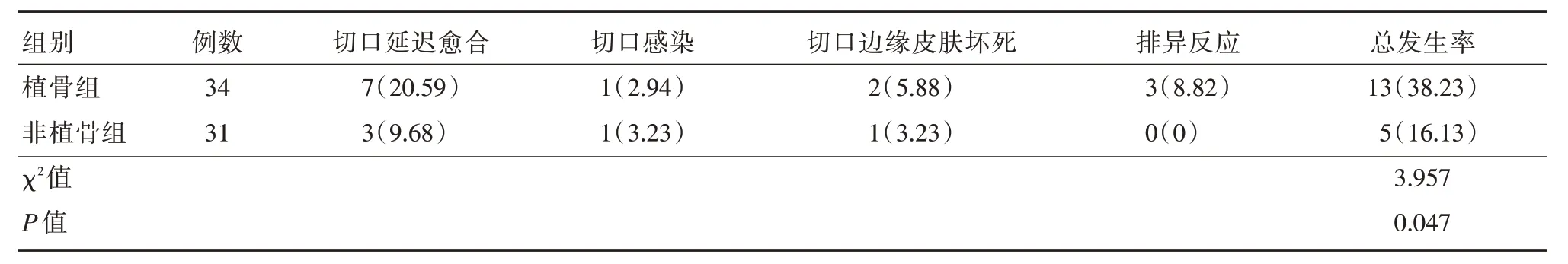
表5 两组术后并发症情况比较Tab.5 Comparison of postoperative complications between the two groups 例(%)
2.3 典型病例患者56 岁女性,高处坠落致左足跟疼痛3 h,左足部活动受限,不能站立及行走,入院后行左足CT 平扫及重建提示该患者为SandersⅡ型跟骨骨折,伴有后距关节面塌陷,Bohler 角、Gissane 角改变以及跟骨高度丢失、宽度增宽,术前完善相关检查,并行消肿、止痛等对症治疗,待患足消肿,皱皮试验阳性后行左侧跟骨外侧“L”形切口入路切开复位解剖板内固定术,术中未予以植入人工骨,术后复查跟骨侧轴位片可见骨折复位满意,内固定物在位,Bohler 角及跟骨高度恢复正常。术后1年患者随访时摄片见骨折愈合良好,关节面未见明显塌陷,Bohler 角及跟骨高度均在正常范围内,Maryland 评分为91 分,等级为优,提示患足功能恢复良好,手术效果满意。
3 讨论
跟骨骨折约占人体全部骨折的2%,在高处坠落等原因造成的骨折病例中尤其多见[4]。研究表明,3/4 以上的跟骨骨折属于关节内骨折[5],对于此类患者,采用保守治疗通常恢复缓慢、不完全且术后并发症多[6]。手术治疗有助于实现骨折的解剖复位,恢复关节面的平整,应当作为关节内跟骨骨折的首选治疗方案[7]。目前,国内外学者普遍认为,后距关节面移位>2 mm;Bohler 角<10°;跟骨内翻畸形程度明显,后关节面高度明显减少(>10%)或轴位片显示跟骨宽度显著增宽(>10%)以及粉碎性跟骨骨折的患者应当接受手术治疗[8]以降低各类术后并发症的发生率,获得较好的足部功能[9]。目前国内外报道的跟骨骨折手术方式较多,其中以“L”形切口入路切开复位解剖板内固定术这一传统术式居多,近年来也有部分文献报道了跟骨改良横弧形切口入路[10]等微创入路及撬拨复位克氏针内固定术[11]、关节镜辅助复位空心螺钉内固定术[12]等新型术式。
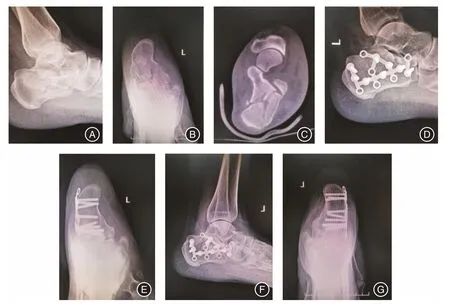
图1 女性,56 岁,高处坠落致左足跟疼痛3 h,Sanders 分型:Ⅱ型Fig.1 Female,56 years old,3 hours with left heel pain caused by falling from height,Sanders classification:type Ⅱ
对于术中复位关节面后遗留的骨缺损,是否应该进行术中植骨是本研究的焦点所在,也是临床工作中讨论的重点。DUYMUS 等[13]调查发现赞成和反对术中植骨的骨科医生分别占20%和42%,另有38%的骨科医生持中立态度。部分学者支持术中植骨,并认为骨移植能够有效支撑塌陷的关节面,并能增加跟骨的机械强度,预防继发性跟骨塌陷及创伤后关节炎,有助于患者足部功能恢复[14];填塞植骨能有效减少术中出血量,降低因遗留骨缺损而导致的术中、术后出血量增多以及由此而继发术后感染等并发症的风险[15]。然而,也有学者认为,术中向正常情况下就是骨质疏松部位的跟骨中央三角区内填入人工骨并不能起到力学支撑的作用。本研究中植骨组与非植骨组患者术后1年跟骨Bohler 角和跟骨高度两组数据比较差异无统计学意义(P>0.05),两组数据分别与术前比较,差异均有统计学意义(P<0.05),这一结果表明与跟骨形态相似的跟骨解剖板及螺钉对后距关节面起到主要支撑作用,能有效维持跟骨形态及复位状态,使用骨移植物并不能起到力学支撑以及防止关节面再塌陷的作用,这一结果与PIZANIS 等[16]研究结果一致。另一方面,植骨提早患者术后下肢负重时间的作用并不显著,本研究表明,植骨组术后负重时间为(3.1±0.3)个月,较非植骨组的(3.3 ± 0.5)个月无明显缩短,两组数据比较差异无统计学意义(P>0.05),这可能是因为丰富的血运决定了跟骨再生能力较强,术后跟骨空腔亦可在短时间内自然愈合,植入人工骨并不能显著缩短跟骨愈合时间。且由于术中复位关节面遗留的骨缺损可在较短时间内恢复,植骨对于患者远期的功能恢复起不到关键作用。本研究结果证实了这一点:两组患者在术后1年随访时患足功能恢复情况相似,植骨组与非植骨组术后1年复查时Maryland 足部功能评分两组数据比较差异无统计学意义(P>0.05),根据两组患者Maryland 足部功能评分等级得出的显效率分别为88.24%和90.32%,两组数据比较差异无统计学意义(P>0.05)。此外,植入人工骨非但不能有效地减少术后并发症发生率,反而因为其可能产生的排异反应,增加了切口延迟愈合、感染及切口周围皮缘坏死等不良事件的发生率,本研究中植骨组患者术后并发症发生率为38.23%,较非植骨组的16.13%更高。况且植入人工骨费用高昂,增加患者经济负担,植入的人工骨稳定程度较低,一旦移位则存在压迫肌腱或神经,造成更为严重的术后并发症的可能性[17]。
本研究仍存有以下不足之处:由于病例收集时间较短,导致本研究样本量偏小,随访时间不足,且本研究为回顾性研究,统计效力有限,因此,笔者拟深入研究,扩大样本量,延长随访时间至5~10年,以期观察两组患者的远期疗效。虽有以上局限性,本研究仍可为植骨与非植骨结合解剖板内固定术治疗Sanders Ⅱ型跟骨骨折提供一定的参考。此外,由于本研究中,植骨组均采用同一厂家生产的人工骨作为植骨材料,故无法评估植自体髂骨或同种异体骨等其他植骨方式的疗效及术后并发症的情况,拟在后续研究中加以完善。
综上所述,本研究结果表明,切开复位解剖板内固定术治疗Sanders Ⅱ型跟骨骨折术中不植骨能在获得与植入人工骨近似的疗效及足部功能恢复的同时减轻患者的经济负担,且不易发生切口延迟愈合及术后感染等并发症,值得临床应用和推广。
