股骨近端防旋髓内钉治疗 AO / OTA 31-A3 型股骨反转子间骨折内固定失败的危险因素分析
2021-12-29谈志俊张明军张濒
谈志俊 张明军 张濒
随着人口老龄化,股骨转子间骨折的发病率逐年增加,已成为老年患者最常见的致死、致残病因[1-2]。依据美国骨创伤协会 ( AO / OTA ) 分型标准,股骨反转子间骨折被定义为 AO / OTA 31-A3型,骨折线由远端外侧斜向近端内侧[3]。反转子间骨折的发病率相对较低,据文献报道占到了股骨转子间骨折的 2%~23%[4-5]。然而,股骨反转子间骨折内固定术后失败的发生率却高于 AO / OTA 31-A1和 A2 型骨折[6]。内固定失败严重增加老年患者致死、致残率[7]。尽管已有研究关注到股骨转子间骨折内固定失败的危险因素,但是大部分研究仅针对AO / OTA 31-A1 和 A2 型骨折[8-9]。由于股骨反转子间骨折有着独特的生物力学特征,故而其内固定失败的风险因素亦不同[10]。
股骨近端防旋髓内钉 ( proximal femoral nail anti-rotation,PFNA ) 作为股骨反转子间骨折的治疗选择之一,取得较理想的临床疗效[11]。然而,内固定失败仍时有发生[12]。本研究回顾性分析了我院骨科 2013 年 1 月至 2019 年 1 月收治的股骨反转子间骨折并经 PFNA 内固定治疗的 118 例患者,以期评价内固定失败的危险因素。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 经影像学确诊为股骨反转子间骨折;( 2 ) 影像学资料完善。
2. 排除标准:年龄 < 18 岁、病理性骨折、开放性骨折、存在同侧肢体的其它损伤、陈旧性骨折、既往存在同侧下肢手术史。
二、一般资料
共有 118 例患者纳入本项研究。其中男 45 例( 38.1% ),女 73 例 ( 61.9% );平均年龄为 68.6 岁( 58~93 岁 )。受伤机制包括高能量损伤 23 例,低能量损伤 95 例。根据 AO / OTA 分型标准,31A 3.1型 13 例、31A 3.2 型 9 例、31A 3.3 型 96 例。手术中采用闭合复位 63 例,其余 55 例采用切开复位完成。平均随访时间 21.8 个月 ( 12~66 个月 )。
三、围术期处理
所有患者手术在全麻下进行,根据厂商提供的操作步骤进行 PFNA 内固定手术。围术期常规预防性应用抗生素抗感染,预防性抗血栓治疗,并在医护人员指导下进行康复锻炼。分别于术后 1 个月、3 个月、6 个月及 1 年对患者进行门诊复查,根据 X线片判断骨折愈合情况及内固定失败与否,如图 1所示。出现以下情况定义为内固定失败:头颈钉螺旋刀片切出或切入以及螺钉断裂,如图 2 所示。
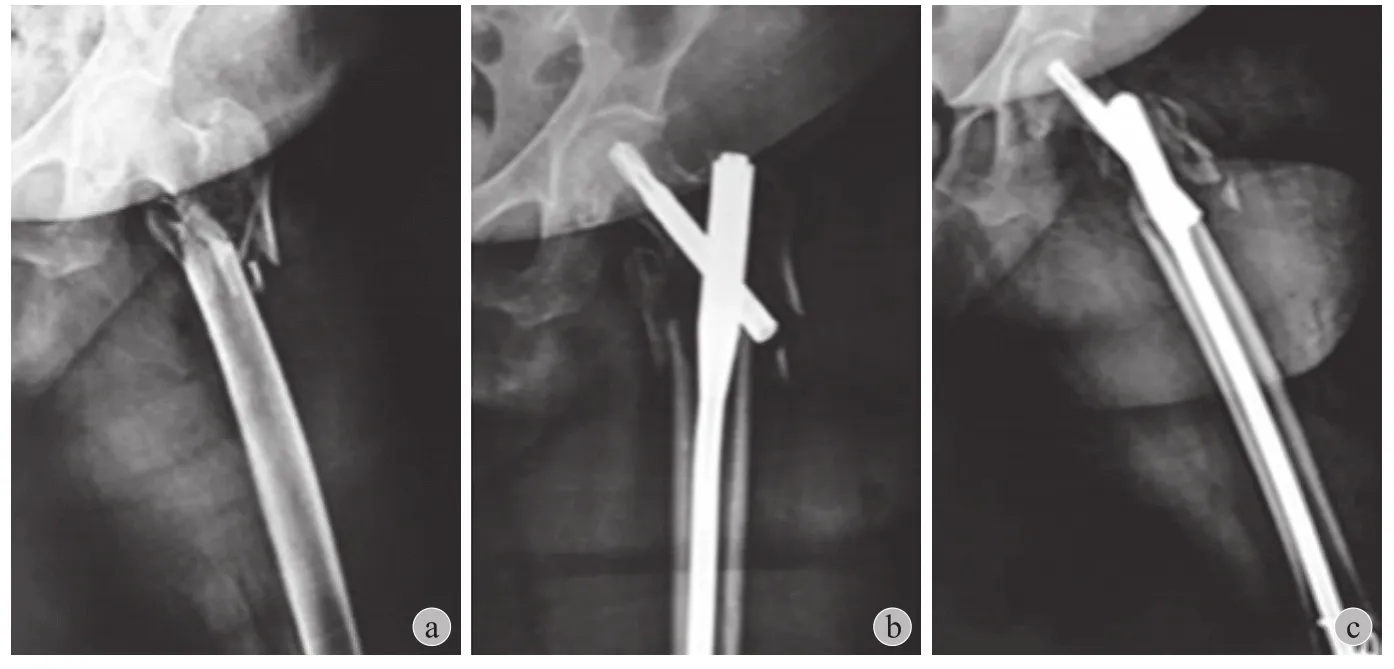
图1 患者,男,77 岁,外伤致左侧股骨逆转子间骨折,行 PFNA 术 a:术前正位 X 线片:股骨逆转子间骨折,移位明显;b、c:术后正侧位 X线片:骨折位置可,内固定牢固Fig.1 Male, 77 years old. The patient with left femoral intertrochanteric fracture caused by trauma underwent PFNA a: Preoperative AP X-ray film showed femoral inverse intertrochanteric fracture with obvious displacement; b - c:Postoperative AP and lateral X-ray film showed fair fracture position and firm internal fixation
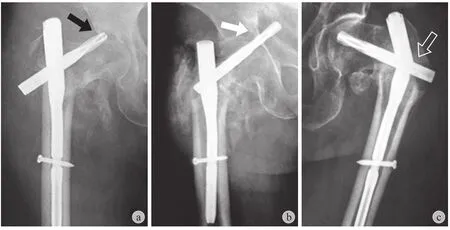
图2 内固定失败类型 a:螺旋刀片切入;b:螺旋刀片切出;c:主钉断裂Fig.2 Ιnternal fixation failure classification a: Helical blade cut in;b: Helical blade cut out; c: Main nail break
四、数据收集
通过电子病历信息系统,收集患者的临床资料,包括性别、年龄、身高体重指数 ( body mass index,BMI )、致伤机制、美国麻醉医师协会( American Society of Anesthesiologists,ASA ) 分级、AO / OTA 分型以及复位方式。依据患者术后住院期间复查 X 线片评价复位质量、后内侧支撑、外侧壁的状态、尖顶距。结合 Baumgaertner 等[13]和 Kim等[14]提出的评价标准进行改良,包括骨折对位和对线两部分,将术后复位质量分为好、可、差。依据后内侧骨折片段的移位程度将后内侧支撑评价为连续或丢失,移位小于一个骨皮质厚度表示骨折片段连续,提示存在后内侧支撑。股骨外侧壁的状态依据移位的程度分为复位或移位,移位小于一个骨皮质厚度定义为复位。尖顶距的测量依据 Baumgaertner等[13]提出的方法,在术后正侧位 X 线片上测量螺旋刀片尖端至股骨头顶点的距离。
五、统计学处理
应用 SPSS 22.0 软件进行统计学分析。采用χ2检验或 Student-t检验对统计结果进行分析,对于存在统计学差异的变量,将其纳入多因素回归分析模型综合评价相关风险,采用风险比 (OR) 及 95% 置信区间 (CI) 表示,P< 0.05 为差异有统计学意义。
结 果
术后常规对患者进行门诊随访,随访 1 年时间内,共有 8 例患者出现内固定失败,发生率为6.8%。其中 4 例螺旋刀片切入、2 例发生螺旋刀片切出、另外 2 例出现主钉断裂 ( 图 1 )。共有 88 例复位评级为优,内固定失败 2 例 ( 2.3% );而复位质量差者共 12 例,其中内固定失败 4 例 ( 33.3% )。单因素分析显示复位质量差以及后内侧支撑丢失是内固定失败的高危因素。多因素回归分析仍提示复位质量差 [OR= 16.315,95%CI= ( 1.882~68.725 ),P= 0.007 ]和后内侧支撑丢失 [OR= 12.811,95%CI= ( 1.584~51.277 ),P= 0.031 ]是内固定失败的独立危险因素 ( 表 1,2 )。
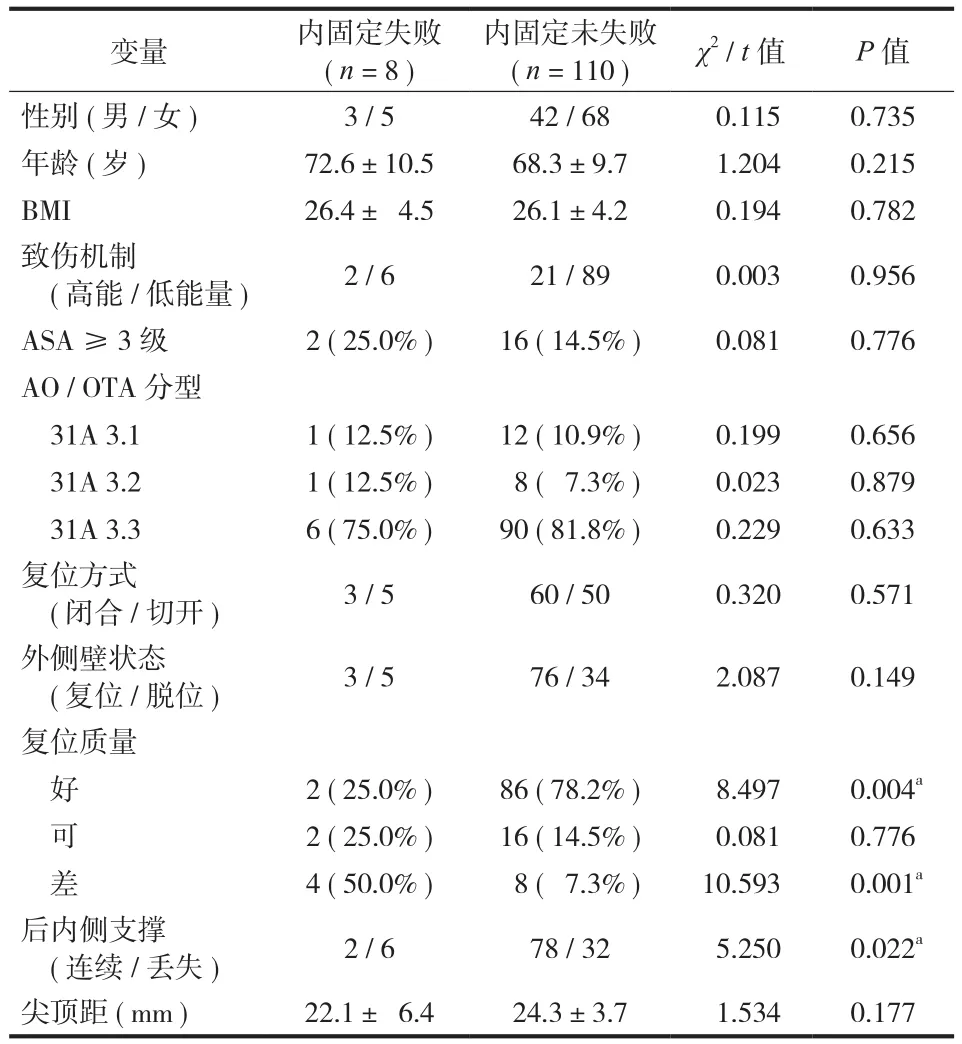
表1 内固定失败单因素分析Tab.1 Single factor analysis of internal fixation failure

表2 内固定失败多因素回归分析Tab.2 Multivariate regression analysis of internal fixation failure
讨 论
尽管股骨反转子间骨折许久前已被定义,其生物力学特征、流行病学以及处理原则仍存在着许多争议[15]。PFNA 内固定术被多数骨科医师所青睐用来治疗此类骨折,然而内固定失败的发生时有报道[7,12]。
先前已有研究报道了骨折复位质量差往往合并较高的并发症发生风险[16]。Baumgaertner 等[13]发现股骨转子间骨折复位质量差可带来 3 倍以上的螺钉切出风险。本研究显示复位质量差使得内固定失败的风险提高 16.315 倍,12 例复位质量差的患者中,有 4 例出现内固定失败,提示此类骨折中复位满意的重要性。后内侧支撑据报道是股骨转子间骨折稳定的重要因素,然而,对于后内侧支撑的作用仍存在不同的观点。在 Sharma 等[17]的研究中,作者认为后内侧的骨折片段及小转子骨折片段对于股骨转子间骨折的稳定性影响不大,然而这项研究仅仅纳入了 AO / OTA 31-A1 和 31-A2 型骨折,可能无法普及到 31-A3 型股骨反转子间骨折。Liu 等[18]也认为小转子的完整性对于髓内钉内固定术后骨折的稳定性影响较小,此篇研究也仅纳入了 3 例 31-A3 型骨折。本研究中单纯纳入 AO / OTA 31-A3 型股骨反转子间骨折患者,发现后内侧支撑丢失增加内固定失败的风险高达 12.811 倍,在 8 例内固定失败的病例中,就有 6 例 ( 75.0% ) 存在后内侧支撑丢失。
自 Baumgaertner 等[13]提出尖顶距的概念以来,许多研究也提及获得合适的尖顶距对减少内固定失败的重要意义[19-20]。Geller 等[19]的研究纳入了82 例股骨转子间骨折经过髓内钉治疗的患者,建议骨科医师应尽量使尖顶距 < 25 mm。在 Baumgaertner等[13]的研究中,股骨转子间骨折有 142 例采用髓外固定、56 例采用髓内固定,结果显示当尖顶距 <25 mm 时无螺钉切出发生。然而,另一项研究纳入了 937 例股骨转子间骨折采用髋动力螺钉治疗的患者,作者建议尖顶距应 < 15 mm[21]。笔者认为,PFNA 的设计特点使得螺旋刀片更容易出现轴向移位而非垂直移位,如果螺旋刀片置入过深会增加螺钉切入风险。笔者的观点同 Zhou 等[21]研究所述一致,螺旋刀片尖顶距控制在 20~25 mm 为宜。髓内固定方法较多,Gamma 钉由于钉远端应力集中会引起较高内植物周围骨折发生率,因此不推荐其作为逆转子间骨折常规的内固定物[22]。PFNA 在设计上作了改进,增加 1 枚防旋螺钉以增加其在股骨颈的旋转稳定性,术后骨折移位减小,减少了髋钉拔出发生率[23-24]。与 Gamma 钉相比,PFNA 冠状面有 6° 外翻曲度,远端钉直径更小,应力集中和股骨干张力减小,减少了术中和术后发生股骨干骨折的危险。
本研究存在着以下不足:( 1 ) 回顾性研究的设计可能使得某些数据记录不够精确;( 2 ) 不同手术医师的水平不同,可能给结果带来影响;( 3 ) 可能存在尚未被识别的导致内固定失败的其它因素,仍有待于深入挖掘。
