ICU 中不同时段BiPAP 呼吸机治疗Ⅱ型呼吸衰竭患者的临床疗效和影响因素
2021-12-29于波王磊
于波,王磊
(滕州市中心人民医院,山东 滕州 277599)
0 引言
Ⅱ型呼吸衰竭又称高碳酸性呼吸衰竭,是ICU病房常见的生理功能和代谢紊乱综合征,具有极高的致死率[1-2]。本研究对800例Ⅱ型呼吸衰竭患者的治疗情况进行分析,现做出如下报道。
1 资料与方法
1.1 一般资料
选择我院ICU 中心于2019年11月-2020年11月收治的800例Ⅱ型呼吸衰竭患者作为研究对象,以随机的方式分为对照组和观察组,每组400例。对照组包括男220例,女180例;年龄42~84 岁,平均(62.34±20.14)岁。观察组包括男222例,女178例;年龄43~86 岁,平均(62.69±19.32)岁。两组一般资料差异无统计学意义(P>0.05)。
1.2 方法
两组患者在进入ICU 中心后均进行常规的抗感染、给氧、支气管扩张、呼吸兴奋剂和激素治疗。对照组患者于白天接受BiPAP 呼吸机治疗,2 次/d,一次维持4h。观察组患者于夜间接受BiPAP 呼吸机治疗,维持8h。采用美国康伟公司的BiPAP 呼吸机,参数设置为吸气压13~25cmH2O,呼气压3~8cmH2O,吸氧流量3~10L/min。在使用呼吸机的过程中对患者实施密切的生命体征监测,定时检查面罩状态。在使用BiPAP 呼吸机24h 后,每半小时进行1 次动脉血气分析,适当调节呼吸机参数。
1.3 指标判定
①治疗效果判定标准:显效-患者临床症状得到显著改善,血气指标恢复正常并成功脱机;有效-患者临床症状得到改善,但血气指标暂未恢复正常;无效-临床症状、血气指标无改善,脱机失败。统计时将显效和有效计入总有效率;②动脉血气指标判定标准:观察并记录两组患者的血液pH 值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2);③心率和呼吸频率判定标准:观察并记录两组患者的心率和呼吸频率;④不良反应判定标准:观察并记录两组患者发生发热、感染、管道脱落的例数,并计算不良反应发生率;⑤肺功能指标判定标准:观察并记录两组患者PEF、VE、FEV1/FVC 的水平;⑥血清PCT、CRP 指标判定标准:观察并记录两组患者的PCT、CRP 指标;⑦呼吸力学指标判定标准:观察并记录两组患者的气道峰压、气道阻力和静态肺顺应性指标。
1.4 统计学方法
运用统计学软件SPSS 22.0 版本,计量数据通过t检验,计数资料通过χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 800例Ⅱ型呼吸衰竭患者的治疗效果比较
观察组患者的治疗总有效率为90.25%,显著高于对照组患者,两组间差异具有统计学意义(P<0.05)。
2.2 800例Ⅱ型呼吸衰竭患者的动脉血气指标比较
治疗前两组患者的血气指标差异无统计学意义(P>0.05);治疗后,观察组患者的血气指标改善情况明显优于对照组患者(P<0.05),见表1。
表1 800例Ⅱ型呼吸衰竭患者的动脉血气指标比较(±s)
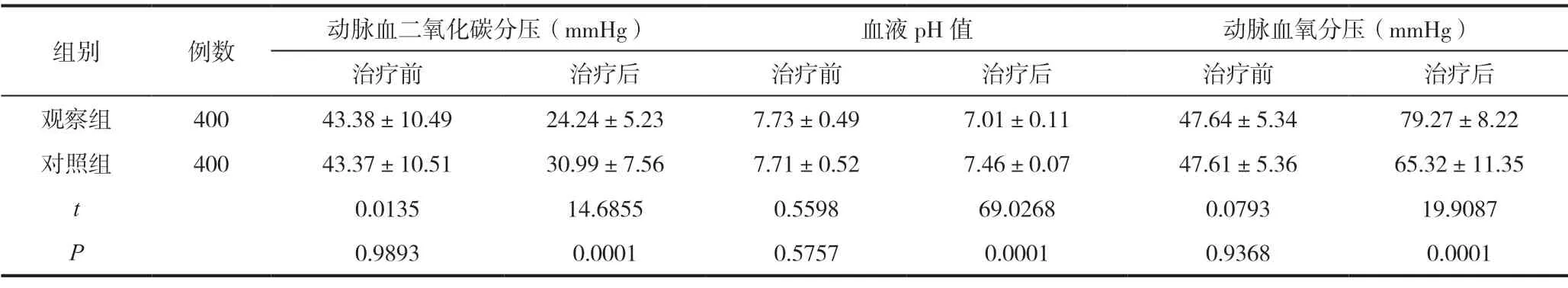
表1 800例Ⅱ型呼吸衰竭患者的动脉血气指标比较(±s)
2.3 800例Ⅱ型呼吸衰竭患者的心率和呼吸频率比较
治疗前两组患者的心率和呼吸频率差异无统计学意义(P>0.05);治疗后,观察组患者的心率和呼吸频率改善情况显著优于对照组患者(P<0.05),见表2。
表2 800例Ⅱ型呼吸衰竭患者的心率和呼吸频率比较(±s,次/min)
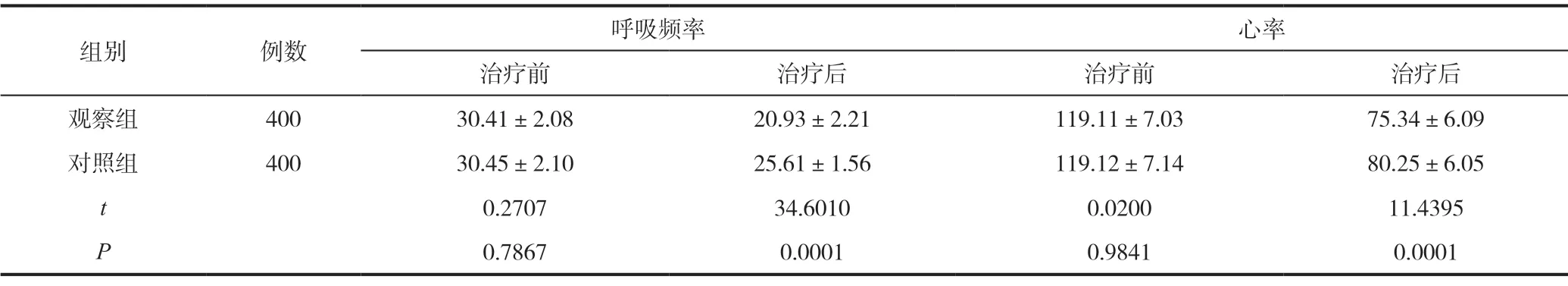
表2 800例Ⅱ型呼吸衰竭患者的心率和呼吸频率比较(±s,次/min)
2.4 800例Ⅱ型呼吸衰竭患者的肺功能比较
治疗前两组患者的肺功能指标差异无统计学意义(P>0.05);治疗后,观察组患者的肺功能改善情况显著优于对照组患者(P<0.05),见表3。
表3 800例Ⅱ型呼吸衰竭患者的肺功能比较(±s)
2.5 800例Ⅱ型呼吸衰竭患者的不良反应情况比较
观察组患者的不良反应率为3.00%,显著低于对照组患者(P<0.05)。
2.6 800例Ⅱ型呼吸衰竭患者的血清PCT、CRP 指标比较
观察组患者的血清指标改善情况显著优于对照组患者,差异具有统计学意义(P<0.05),见表4。
表4 800例Ⅱ型呼吸衰竭患者的血清PCT、CRP 指标比较(±s)
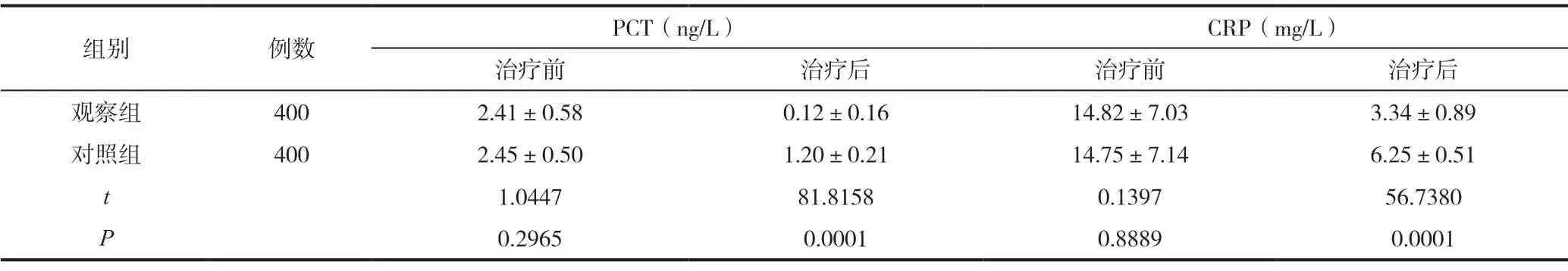
表4 800例Ⅱ型呼吸衰竭患者的血清PCT、CRP 指标比较(±s)
2.7 800例Ⅱ型呼吸衰竭患者的呼吸力学指标比较
治疗前两组患者的呼吸力学指标差异无统计学意义(P>0.05);治疗后,观察组患者的呼吸力学指标改善情况显著优于对照组患者(P<0.05),见表5。
表5 800例Ⅱ型呼吸衰竭患者的肺功能比较(±s)
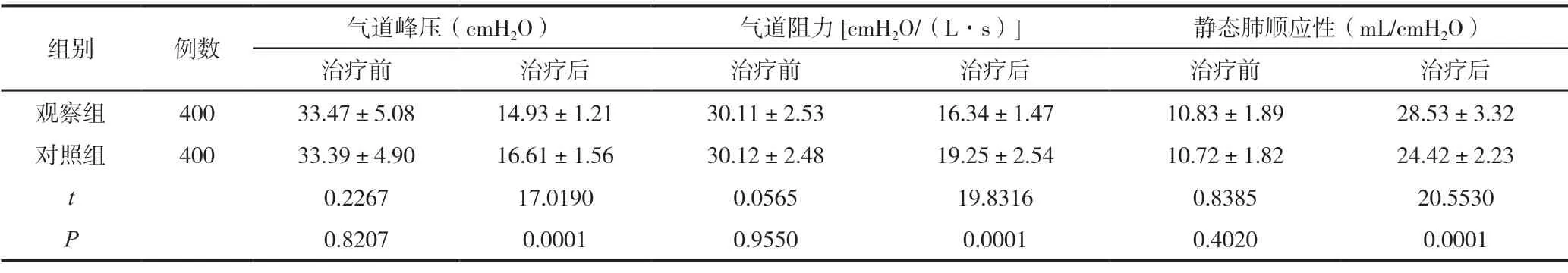
表5 800例Ⅱ型呼吸衰竭患者的肺功能比较(±s)
3 讨论
近年来,随着医疗技术的进步,呼吸机为重症监护室的危重患者提供了新的治疗方式。BiPAP 呼吸机是一种新型的无创正压通气呼吸机,采用涡轮供气方式通过鼻面罩采用双水平气道正压来提供压力支持通气[3-6]。无创呼吸机有两种治疗模式,模式一为同步间歇指令通气加压力支持通气模式。该模式将同步间歇指令通气模式和压力支持通气模式有效结合起来,通过间歇压力支持减少气道阻力[7-10]。模式二为适应性支持通气模式。该模式可根据患者呼吸力学变化自动调整压力输出水平,从而在保留通气的同时,有效支持患者自主呼吸,纠正其呼吸功能,有效减少指令呼吸频率[11-14]。以此可以最大限度地支持患者自主呼吸,有利于患者病情恢复。BiPAP 呼吸机可以保持预设的压力水平,可以达到人机同步的效果,可以有效避免人机对抗[15]。在患者吸气时BiPAP 呼吸机会提供较高吸气压,以此来增加肺泡的通气量,降低吸气肌承载的负荷,克服气道的阻力,减少耗氧量[16]。在患者呼气时BiPAP 呼吸机会提供较低的呼气压,加大残气量,避免在呼气过程中肺泡凹陷的发生,以此来达到改善通气的效果,并可以有效纠正高碳酸血症和低氧血症[17]。
本研究认为影响BiPAP 呼吸机使用效果的因素在于患者在睡眠中的呼吸通常更加缓慢,是由于迷走神经在睡眠时张力会增加的原因所致。BiPAP 呼吸机在维持患者呼吸功能时会建立双相呼吸道正压来抵抗肺部的回缩,可以减少上呼吸道的阻力,为患者提供合适的氧气。BiPAP 呼吸机的两种通气模式让患者在吸入时协助自主呼吸可以降低气道阻力,降低呼吸肌性能和氧气消耗,从而缓解呼吸肌疲劳。呼气结束时的正压可以抵消内源性呼气结束时的正压,改善气体分布,并使患者在呼气阶段保持气管扩张,增加功能残余气量,防止肺泡塌陷,改善血流比例。BiPAP 呼吸机可以帮助患者在吸气会形成更高的吸气压力和更低的吸力负荷,减少呼吸机做功和耗氧量。帮助在患者在呼气时排出肺泡中的二氧化碳,以此来缓解呼吸衰竭的症状。在睡眠过程中患者通常保持在安静的状态,可以减少氧气面罩移位、管道脱落对治疗效果产生的影响,达到更好的治疗效果。
综上所述,在Ⅱ型呼吸衰竭的治疗中应用BiPAP呼吸机效果确切,且在夜间的治疗效果更佳,可以明显改善患者的临床症状,恢复患者气血指标,极具临床应用价值。
