非肌松药辅助气管插管在儿童腺样体切除术中的应用研究
2021-12-28沈荣荣刘志林楼其锋费莉王浩杰
沈荣荣,刘志林,楼其锋,费莉,王浩杰
儿童腺样体肥大常可表现为张口呼吸、打鼾及低氧血症等症状,严重影响儿童诸多器官功能,一般采用气管插管全身麻醉腺样体切除术治疗。传统的肌松药辅助下气管插管存在一定弊端,为规避肌松药引发的一系列不良反应,本研究拟探讨非肌松药辅助气管插管在儿童腺样体切除术中的应用效果,报道如下。
1 资料与方法
1.1 一般资料 收集2020 年1—12 月浙江省余姚市人民医院收治的气管插管全身麻醉下行腺样体切除术患儿80 例,ASA 分级Ⅰ~Ⅱ级。其中男45 例,女35例;年龄4~10岁;体质量指数(BMI)12~20 kg/m2。均排除呼吸道感染、既往药物过敏史、智力发育不全、先天性心脏病及肝肾功能不全等患者。本研究获得浙江省余姚市人民医院医学伦理委员会批准,患儿监护人签署知情同意书。
采用随机数字表法将80 例患儿分为肌松药辅助气管插管全身麻醉组(对照组)和非肌松药辅助气管插管全身麻醉组(观察组),各40 例。
1.2 麻醉方法 术前所有患儿禁饮、禁食达标,入室后建立外周静脉通路,监测血压(BP)、心电图(ECG)、血氧饱和度(SpO2)、心率(HR)及呼吸末二氧化碳(PETCO2),生命体征稳定5 min 后的测量值作为基础值(T1)。对照组行肌松药辅助气管插管全身麻醉:依次给予1.0 mg/kg 丙泊酚、1.0 g/kg 瑞芬太尼及0.15 mg/kg 顺式阿曲库铵,同时面罩吸氧辅助呼吸,待2 min后行气管插管;术中以丙泊酚、瑞芬太尼及七氟醚维持至术毕。
观察组行非肌松药辅助气管插管全身麻醉:依次给予3.0 mg/kg 丙泊酚及2.0 g/kg 瑞芬太尼,同时面罩吸氧辅助呼吸并给予5%七氟醚,待2 min 后行气管插管;手术开始后停止七氟醚,术中以丙泊酚及瑞芬太尼维持至术毕。
两组手术方式均为鼻内窥镜下低温等离子射频消融术,为同一手术团队完成。
1.3 观察指标(1)记录两组插管条件满意率[1]、首次插管成功率、插管后体动反应发生率及插管时间。(2)记录两组术前(T1)、插管前即刻(T2)、插管后即刻(T3)、手术开始后5 min(T4)及术毕(T5)的HR 和平均动脉压(MAP)。(3)记录两组手术时间、自主呼吸开始恢复时间、拔管时间及苏醒时间。(4)记录两组不良反应发生情况,包括术中体动反应、术后躁动、低氧血症、拔管后再插管、恶心呕吐及喉痉挛等。
1.4 统计方法 数据采用SPSS 22.0 软件分析,计量资料采用均数±标准差表示,采用t 检验;计数资料采用2检验。P <0.05 为差异有统计学意义。
2 结果
2.1 基线资料比较 对照组男22 例,女18 例;ASA 分级Ⅰ级28 例,Ⅱ级12 例;年龄(6.4±3.1)岁;BMI 为(16.56±3.41)kg/m2。观察组男23 例,女17 例;ASA分级Ⅰ级27 例,Ⅱ级13 例;年龄(6.5±3.2)岁;BMI 为(16.43±3.29)kg/m2。两组基线资料均衡(均P >0.05),有可比性。
2.2 血流动力学比较 两组患儿T1 时点的MAP 及HR 差异均无统计学意义(t≤1.07,均P>0.05);与T1 时点比较,两组患儿T2 时点的MAP 及HR 均降低,差异均有统计学意义(t≥2.59,均P<0.05);与T1 时点比较,A 组患儿T3时点的HR 升高,B 组患儿T3 时点的MAP 降低,差异均有统计学意义(t≥3.13,均P <0.05);与T1 时点比较,两组患儿T4 时点的MAP均降低,差异均有统计学意义(t≥5.64,均P<0.05);与A组比较,B 组患儿T2 及T3 时点的MAP降低,T3 时点的HR 降低,差异均有统计学意义(t≥2.33,均P <0.05)。见表1。
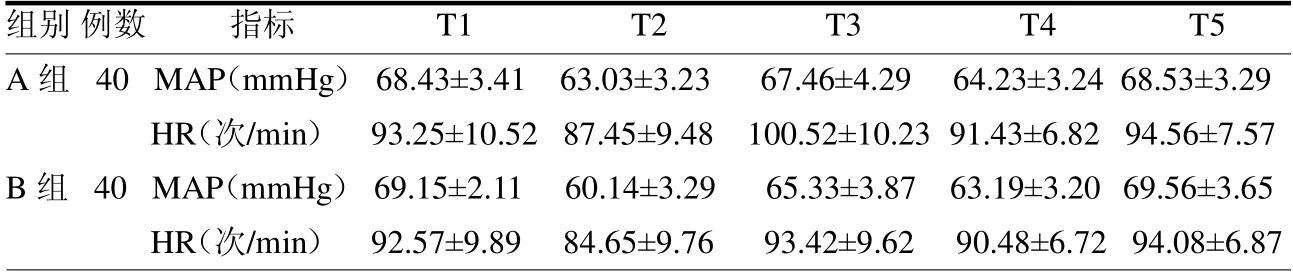
表1 两组各时点MAP 及HR 值比较
2.3 插管相关指标比较 两组插管条件满意率、首次插管成功率、插管后体动反应发生率及插管时间差异均无统计学意义(均P >0.05)。见表2。

表2 两组插管相关指标比较
2.4 相关时间指标比较 两组手术时间差异无统计学意义(P>0.05),B组自主呼吸开始恢复时间、拔管时间及苏醒时间均小于A 组(均P <0.05)。见表3。

表3 两组相关时间指标比较
2.5 不良反应发生率比较 对照组发生术后躁动8 例,低氧血症4 例,恶心呕吐3例;观察组发生术后躁动2 例,恶心呕吐2例;观察组术后躁动及低氧血症发生率均低于对照组(2=4.11、4.21,均P <0.05)。
3 讨论
儿童腺样体肥大是指腺样体炎症刺激增生造成上呼吸道堵塞引起的通气不足,伴随张口呼吸、睡眠结构紊乱、打鼾及低氧血症等表现的一种常见疾病。其发病率可高达29.9%[2],如不及时治疗可造成生长发育迟缓、心肺功能异常及中枢神经损伤等严重危害[3],故临床一旦确诊,需要及时给予积极的治疗。目前针对儿童腺样体肥大的治疗办法主要是腺样体切除术[4],其有效率达98%以上[5]。鼻内窥镜下低温等离子射频消融术可通过自身腔隙抵达手术部位,具有操作时间短、肌松要求低及气道管理严等特点。因腺样体解剖位置特殊,为保障气道安全,普遍采用气管插管全身麻醉,传统方法是采用肌松药辅助下气管插管。目前小儿麻醉常用3 种肌松药,顺式阿曲库铵、罗库溴铵及维库溴铵,肌松维持时间分别为30~50 min、40~50 min 及30~90 min[6],明显高于腺样体切除术的手术操作时间。本研究提示手术时间10 min左右,与鲁媛媛等[7]研究结果相似,故此类手术肌松药残留问题突出,严重影响术后自主呼吸恢复。据研究,术后因麻醉原因导致呼吸衰竭进入ICU 治疗的患者中,有近50%的患者与肌松药残留有关[8]。虽然小儿残余肌松发生率相对成人较低,但不能完全避免[9]。尽管肌松药无镇静作用,与意识苏醒无直接相关,但术毕需等待患儿自主呼吸恢复后才能苏醒意识。本研究结果提示,A 组术毕自主呼吸恢复缓慢、拔管困难及苏醒延迟等问题可能与残留肌松药降低呼吸驱动力的恢复、食管上段和咽喉部的肌张力协调性下降等有关;B 组患儿自主呼吸开始恢复时间、拔管时间、低氧血症等明显优于A 组,充分体现了术中不使用肌松药的优势,保障患儿苏醒质量与安全,更有利于其快速康复。
丙泊酚、瑞芬太尼及七氟醚都是小儿常用气管插管全身麻醉的诱导药物,其不同的药物浓度和组成可替代肌松药,应用于小儿气管插管。蔚波等[10]研究7 岁以下小儿短小手术,结果表明1.0 mg/kg丙泊酚、1.0~1.5 g/kg瑞芬太尼复合8%七氟醚2 min 可提供满意的插管条件。Klemola 等[11]对3~9 岁儿童建议采用3.5 mg/kg丙泊酚+4.0 g/kg瑞芬太尼行气管插管。亦有研究显示,泵注0.3 g · kg-1· min-1瑞芬太尼+1.01%七氟醚可满足插管条件[12]。笔者根据临床经验及预实验,确定采用3.0 mg/kg 丙泊酚、2.0 g/kg 瑞芬太尼及5%七氟醚2 min 后行气管插管,结果表明两者在插管条件满意率、首次插管成功率、插管后体动反应发生率等方面差异无统计学意义(P >0.05)。说明麻醉诱导药物组成合理有效,避免了剂量不足造成的插管困难,可完全替代肌松药在儿童气管插管中的应用。
麻醉诱导药物在满足插管条件的同时,不可避免对血流动力学造成一定影响。本研究结果显示,插管前即刻,两组血流动力学普遍处于偏低状态;插管后即刻,两组患儿MAP 及HR 都有所提升,术中相对平稳,其波动都在正常范围内,但B 组MAP 及HR 变化均小于A组(均P <0.05)。说明B 组对插管的应激反应抑制更合理,其原因可能是丙泊酚、瑞芬太尼及七氟醚对咽喉部神经反射及插管刺激具有抑制作用,B 组相对A 组药物剂量较大,故对交感神经的抑制作用较强,但更符合患儿临床需求,同时亦避免了药物剂量过大引发的血流动力学剧烈波动,说明B 组采用的麻醉诱导药物组成安全合理。术后躁动是评价苏醒质量的重要因素,其发生与七氟醚的浓度和作用时间直接正相关,与丙泊酚等静脉麻醉可能呈负相关[13]。本研究结果提示,A 组的术后躁动发生率高于B 组。可能原因是B 组七氟醚在手术开始时就停止吸入,药物维持时间较短暂但代谢时间够充分,且丙泊酚相对浓度较大,故对术后躁动影响较小。
综上所述,3.0 mg/kg 丙泊酚+2.0 g/kg瑞芬太尼+5%七氟醚作为诱导优化方案,替代肌松药应用于儿童腺样体切除术,可在满足插管条件的同时加速自主呼吸恢复和苏醒,进一步保障儿童围术期安全,值得临床推广应用。
