前交叉韧带联合前外侧韧带重建治疗前交叉韧带损伤的短期临床疗效研究
2021-12-28何嘉炜张克远
何嘉炜,张克远
(新疆医科大学第一临床医学院运动医学科,新疆 乌鲁木齐 830054)
前交叉韧带(anterior cruciate ligament,ACL)作为膝关节重要的静态稳定性结构,为膝关节的轴向稳定性提供强有力的支持。随着关节镜技术的高速发展,镜下重建ACL已经相对成熟。统计学显示每年美国行前交叉韧带重建术(anterior cruciate ligament reconstruction,ACLR)的患者高达20万人左右[1]。目前ACLR术后的失败率为7%左右,早期归因于隧道定位不良、腱-骨愈合不佳、过于激进的康复或再损伤等问题[2]。然而部分ACLR术后患者在没有任何明显的手术技术或其他问题的情况下术后依然存在关节不稳定现象,可能会导致软骨损伤、半月板损伤和创伤性膝关节骨关节炎[3]。近期的研究认为前外侧韧带(anterolateral ligament,ALL)是 ACL控制膝关节的次级稳定结构,用于抵抗胫骨向前平移和过度内旋,防止出现轴移现象。由于ACL 断裂时极易导致ALL损伤,有学者提出加做ALL重建以加强膝关节的旋转稳定性。现有的研究对是否需要联合重建、重建技术的选择及术后效果仍有争议。本文通过对我科79例接受ACL重建患者的资料进行回顾性分析,比较不同方式手术后的临床效果,旨在为患者选择合适的手术技术,提高患者膝关节功能与生活质量提供理论依据。
1 资料与方法
1.1 一般资料 回顾性分析我院运动医学科 2020年1月至2021年1月诊治的ACL损伤患者共计79例,均接受关节镜手术治疗,其中男65例,女14例;年龄17~58岁,平均(29.53±10.19)岁。79例中25例在关节镜下选用自体腘绳肌腱行ACL单束重建(A组);24例行ACL联合ALL自体腘绳肌腱重建(B组);18例行ACL联合ALL髂胫束重建(C组);12例行ACL联合ALL同种异体腘绳肌腱重建(D组)。手术操作均由同一团队医生完成。四组一般资料比较差异无统计学意义(P>0.05,见表1)。
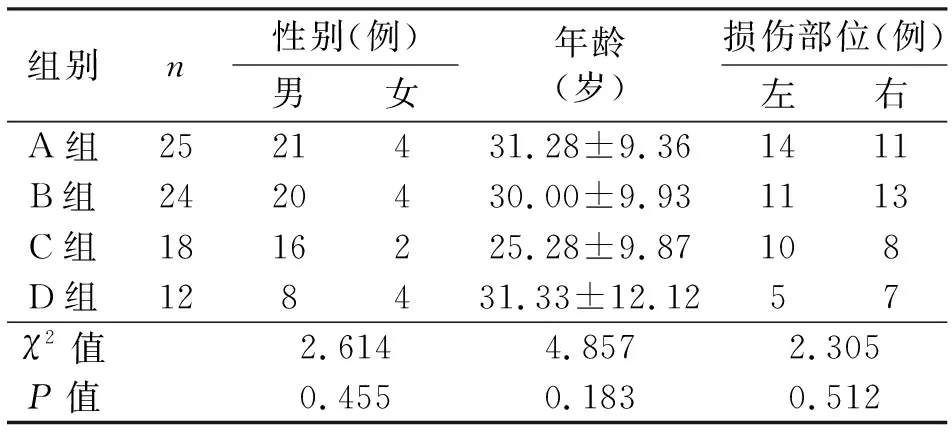
表1 四组患者一般资料比较
1.2 纳入及排除标准 纳入标准:(1)初次ACL重建术中轴移试验Ⅱ/Ⅲ度。(2)ACL翻修病例中轴移试验Ⅱ/Ⅲ度。(3)中立位前抽屉试验阳性。(4)Lachman试验双膝差值>7 mm。(5)影像学提示有Segond骨折。(6)对膝关节旋转活动(如篮球、足球、滑雪等)有需求的运动人群。排除标准:(1)合并后交叉韧带、后外侧复合体或Ⅲ度内侧副韧带损伤。(2)同侧肢体合并有其他疾病,如滑膜炎、类风湿性关节炎等。(3)关节软骨合并严重退行性变(OuterbridgeⅢ度及以上)。(4)下肢合并严重力线发育不良。
1.3 手术方法
1.3.1 ACL单束重建术(A组) 麻醉生效后,患者取仰卧位,常规消毒铺巾,大腿根部上止血带。取关节镜常规前内、前外入路进入关节,探查并处理半月板及软骨损伤,关节镜下证实ACL损伤。取自体腘绳肌腱制备移植物,测量移植物直径。关节镜于前内侧入路观察,使用理想点位股骨导向器经前内侧辅助入路定位ACL股骨隧道,壁厚1 mm。根据移植物直径选取合适直径的股骨钻头制作阶梯股骨隧道,与移植物匹配。ACL胫骨导向器根据残端中心定位胫骨隧道,隧道入口位于胫骨结节水平内侧2 cm。使用Endobutton钛板固定移植物股骨侧,确定移植物与髁间窝外侧壁及顶部,与后十字韧带无撞击,在屈曲30°位置使用拉力器拉紧移植物,使用与隧道同直径的界面螺钉固定移植物胫骨侧,完成ACL单束重建。
1.3.2 自体腘绳肌腱或同种异体肌腱的ALL重建(B、D组) 完成ACL重建术后,沿股骨外上髁至Gerdy's结节与腓骨头中点做切口,切开髂胫束。确认ALL股骨及胫骨附着点,使用空心钻头制作ALL胫骨及股骨附着处隧道。胫骨附着处位于Gerdy's结节与腓骨头连线中点平台下10 mm,钻取深度为25 mm,直径6 mm。股骨附着处选取位于股骨外上髁后上方,钻取深度为25 mm,直径6 mm。将编织移植物穿越髂胫束下方的胫骨隧道后检验移植物等长性。完全伸膝,胫骨旋转中立位时拉紧并使用同隧道直径界面螺钉固定。
1.3.3 髂胫束的ALL重建(C组) 完成ACL重建术后,屈膝约80°沿股骨外上髁至Gerdy's结节做切口。选择Gerdy's结节远端附着作为ALL胫骨附着处。从髂胫束的后半部分制备长8 cm,宽1 cm的移植物。选择腓肠肌肌腱外侧头的前方和近端钻取深度为25 mm,直径6 mm的隧道。将移植物游离端穿过腓骨副韧带的深面拉入隧道。屈膝60°,胫骨旋转中立位时用同隧道直径界面螺钉固定。
1.4 术后康复 四组患者均采用6阶段康复方案。(1)2周内:控制炎症体征、疼痛和积液,步态训练,主动和被动活动范围至少90°。(2)2~6周:弃拐杖正常行走,等长闭链运动(0°~50°),渐进式肌肉强化。(3)6~12周:恢复神经肌肉控制,无肿胀或疼痛,达到正常活动范围,增加力量,练习弓步、踏步和深蹲,双腿避免膝外翻。(4)12周~5个月:跑步,跳跃,全力非旋转运动。(5)5~6个月:达到全方位运动,恢复关节动态稳定性。(6)6个月后:特定运动训练,重返赛场。
1.5 观察指标 四组患者术前、术后及末次随访时均行Lachman试验、轴移实验和中立位前抽屉试验。四组患者均于术前及末次随访时采用Lysholm膝关节功能评分,膝关节损伤与骨关节炎评分(knee injury and osteoarthritis outcome score,KOOS)评分,运动时膝关节稳定性/急转身转向功能(knee stability in sports/cutting-pivoting ability,KSS/CPA)评级评估患者的膝关节功能恢复情况和生活质量。

2 结 果
本研究79例患者随访时间为7~20个月,平均(14.27±3.19)个月。四组患者均Ⅰ期愈合,无感染等并发症。四组患者术后及末次随访时的Lachman试验和中立位前抽屉试验均为阴性。术前及麻醉前查体四组患者均为高级轴移(≥Ⅱ级),末次随访时单纯ACLR组4例患者Ⅰ级轴移,三个联合重建组均消除轴移,四组与术前比较差异均有统计学意义(P<0.05),单纯ACLR组与三组联合重建组间比较,差异均有统计学意义(P<0.05),联合重建组间差异无统计学意义(P>0.05,见表2)。四组患者Lysholm评分及KSS评级较术前增高,与术前比较差异均有统计学意义(P<0.05),四组间差异无统计学意义(P>0.05,见表3~4)。CPA评级中三个联合重建组均较术前增高,差异有统计学意义(P<0.05),组间差异无统计学意义(P>0.05),但单纯ACLR组与术前比较差异无统计学意义(P>0.05,见表5)。KOOS各子项评分与术前比较均增高,差异均有统计学意义(P<0.05)。三个联合重建组在日常生活、运动娱乐、生活质量三个子项评分中优于单纯ACLR组(P<0.05),联合重建组之间差异无统计学意义(P>0.05,见表6)。
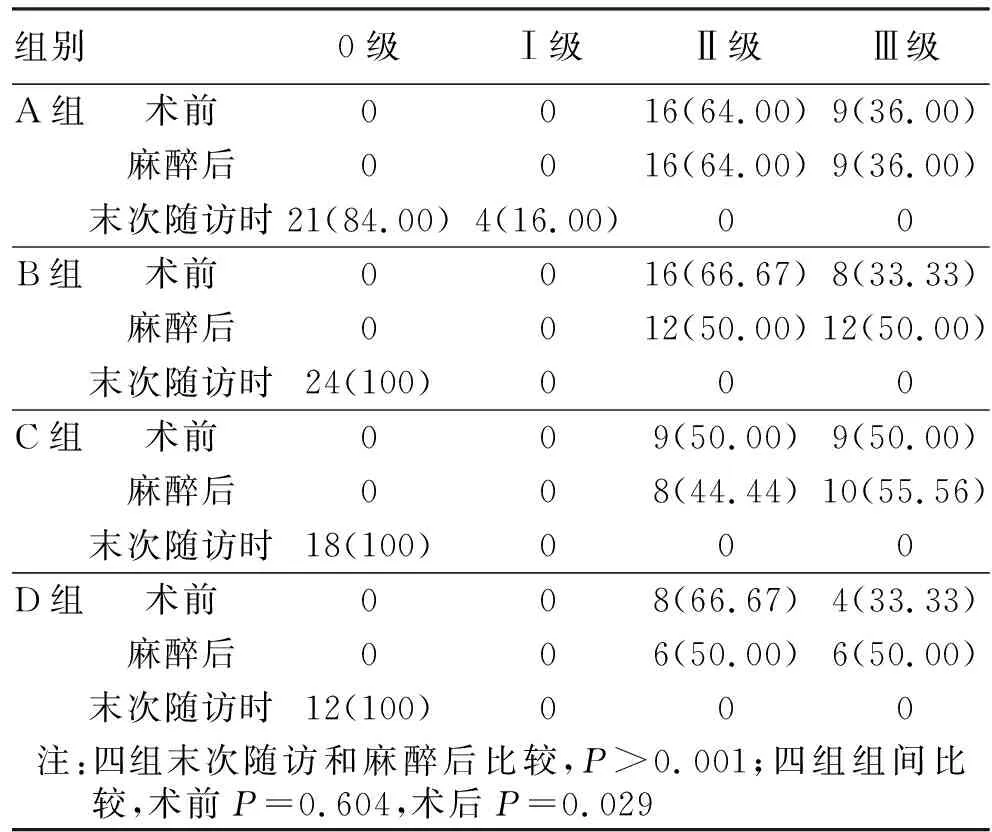
表2 四组轴移实验分级情况[例(%)]
表3 四组患者Lysholm评分比较分)

表4 四组患者KSS评级比较[例(%)]

表5 四组患者CPA评级比较[例(%)]
表6 四组患者KOOS评分比较分)
典型病例1为25岁男性患者,以“摔伤致右膝疼痛伴活动受限1个月余”为主诉入院。入院查体膝关节活动度0°~90°、Lachman试验(+)、轴移试验(Ⅱ级)和中立位前抽屉试验(+),诊断为右膝前十字韧带损伤。术前MRI示右膝前十字韧带损伤。行ACL联合ALL髂胫束重建(C组)。术后1年查体膝关节活动度0°~120°、Lachman试验(-)、轴移试验(0级)和中立位前抽屉试验(-),效果满意。手术前后影像学资料见图1~3。典型病例2为28岁男性患者,以“右膝前十字韧带重建术后3年,右膝疼痛伴不稳定1年余”为主诉入院。入院查体膝关节活动度0°~100°、Lachman试验(+)、轴移试验(Ⅲ级)和中立位前抽屉试验(+),诊断为右膝前十字韧带损伤。术前X线片示右膝前十字韧带重建术后改变、MRI示右膝前十字韧带损伤。行ACL联合ALL同种异体腘绳肌腱重建(D组)。术后6个月膝关节活动度0°~120°、Lachman试验(-)、轴移试验(0级)和中立位前抽屉试验(-),效果满意。手术前后影像学资料见图4~8。

图1 术前MRI示右膝前十字韧带损伤

a 制备髂胫束移植物

注:黑箭头为带袢钛板,白箭头为ALL股骨侧隧道

图4 术前X线片示右膝前十字韧带重建术后改变 图5 术前MRI示右膝前十字韧带损伤

a 固定ALL胫骨侧后将移植物穿越髂胫束下方

图7 术后6个月X线片示ACL联合ALL重建 图8 术后6个月MRI示ALL隧道位置满意
3 讨 论
ACL是限制胫骨过度前移和膝关节内旋的一级稳定结构。ALL与ACL协同控制旋转稳定,防止出现轴移现象,是膝关节的二级稳定结构。ALL股骨侧通常直接附着于股骨外上髁的后方和近端,与外侧副韧带的近端部分重叠。ALL向前下方倾斜,胫骨附着点位于腓骨头和Gerdy's结节的中间,关节线下约1cm处[4]。Delaloye等[5]发现90%~93%的患者ACL损伤时会伴随ALL损伤,加重旋转不稳定。目前传统的ACLR术后的残余轴移试验阳性率仍高达25%[6]。而ACL联合ALL重建在控制旋转稳定性、恢复膝关节功能方面可能会有更好的临床结果[7]。
本研究四组术后Lysholm评分、KSS评级均较术前增高,单纯前交叉韧带重建或ALL联合重建均能改善患者短期内的临床症状,组间比较差异无统计学意义(P>0.05)。而三个联合重建组KOOS评分中的日常生活、运动娱乐、生活质量三项术后评分及CPA评级均高于单纯ACLR组,差异均有统计学意义(P<0.05),重建组间差异无统计学意义(P>0.05)。笔者认为可能是Lysholm评分、KSS评级主要反映总体膝关节功能,并不区分前项稳定性与旋转稳定性的差别,得出单纯ACLR组与联合ALL重建组之间无差别。KOOS评分反映膝关节的多项稳定性,CPA评级多应用于高水平运动员的膝关节运动水平,主要评估旋转稳定[8]。联合ALL重建后膝关节前项稳定性与旋转稳定性均提升。有研究显示在屈膝>35°内旋过程中,ALL控制旋转的重要性已经超越ACL[9]。本研究认为,ALL联合重建在短期内改善膝关节旋转稳定性,提高生活质量方面优于单纯ACLR。
ALL的修复手术分为加强技术和重建技术,加强技术是利用关节外其他肌腱如髂胫束等通过改变肌腱位置来实现的关节外肌腱固定术(lateral extra-articular tenodesis,LET),重建技术通过使用游离肌腱穿越骨隧道的方式重建[9]。LET不改变髂胫束的胫骨止点,移植物的倾斜角度更大,屈膝时可以更好的控制膝关节旋转,相比于重建技术能进一步减少胫骨内旋和轴枢移位。但大多数LET手术仅将髂胫束的近端部分转位到股骨外上髁,剩余远端仍附着于Gerdy's结节。因此,LET手术局限于非解剖学重建,移植物等长性差,张力随关节运动而变化,可能使移植物拉伸、断裂或固定失败,还会有过度限制旋转的风险[10-11]。ALL重建有单独的固定点,最接近原始的股骨和胫骨ALL附着点,可以恢复正常的解剖结构与旋转稳定性,但会有平台骨折与隧道撞击的风险[12-13]。为了避免可能发生的技术问题,Jesani等[14]建议LET技术需在屈膝60°中立位旋转时固定,以防止移植物张力过大而导致失效或内旋受限。Monaco等[15]认为重建技术中将移植物起点置于股骨外上髁后部的近端可以使结构更加垂直,兼顾提高轴向与旋转稳定性,同时在屈伸过程中减少张力。在完全伸膝时固定可以避免移植物不等长,降低术后伸膝受限或移植物断裂的风险。Smeets等[16]发现与股骨解剖轴所在的冠状面向前成40°夹角制作ALL股骨隧道可以避免隧道碰撞。根据上述方法,本研究中未出现伸膝受限、胫骨过度内旋、移植物失效或隧道撞击问题。临床效果方面,Getgood等[17]对618例患者随访2年发现ACL联合LET的患者临床失效率显著低于单纯ACLR组。Hurley等[18]发现ACL联合ALL重建技术的患者随访1年后膝关节功能评分和前后向稳定性较单纯ACLR显著改善。Jette等[19]对比两种技术发现没有证据表明其中一种技术优于另一种,均能提供良好的生物力学作用。本研究显示,联合重建组各项评分均优于ACLR组,重建组间差异无统计学意义。因此笔者认为ACLR联合这两种技术在短期内都能有效恢复轴向及旋转稳定,提升膝关节功能,且均优于单纯ACLR。
ALL最大失效载荷(141±40.6)N,刚度(21±8.2)N/mm,断裂伸长率(6.2±3.2)mm[20],通常的外周韧带移植物足以进行ALL重建。目前自体/同种异体腘绳肌腱作为ACL移植物的效果值得肯定[21],但作为ALL移植物的效果研究较少。本研究中B、D两组分别使用自体腘绳肌腱与同种异体腘绳肌腱作为ALL移植物,二者在各项评分中差异无统计学意义,术后未出现感染等并发症。笔者认为二者作为ALL重建的移植物均能取得良好的临床效果,可以在临床中灵活运用。
研究显示单纯ALCR后的残存轴移率为16%~25%,增加ALL重建后能显著降低甚至消除轴移[5]。Sonnery-Cottet等[22]对83例ACL联合ALL重建技术的患者进行2年的随访显示,术后79例消除轴移,7例出现Ⅰ级轴移。残余轴移率下降至8.4%。这与本研究的结果一致,单纯ACLR组在末次随访时4例患者残存Ⅰ级轴移,残余轴移率为5.06%。其余三个联合重建组均消除轴移,残余轴移率为0。从结果上看,三种方法联合ALL重建较单纯ACLR均能在短期内有效改善残余轴移问题。
综上所述,相比与单纯ACLR,ACL损伤的患者联合ALL重建短期内能更好的恢复膝关节功能,更适用于对膝关节旋转功能要求较高的人群。ALL加强技术与重建技术在短期术后效果上没有明显差异。本研究局限性在于每组病例数较少,各组代表性不强,采用非随机对照研究不可避免的存在偏移,随访时间较短,仅能代表短期内的临床结果,更加全面的经验与总结仍需长期随访。
