全容积ADC直方图鉴别Ⅰa期子宫内膜癌与子宫内膜息肉的价值
2021-12-26周欣赵玉娇黄黎香张程李青沈文
周欣,赵玉娇,黄黎香,张程,李青,沈文
子宫内膜癌是威胁女性生存的子宫恶性肿瘤,子宫内膜息肉是常见的宫腔良性病变,二者均可表现为不规则阴道出血,治疗方式及预后却完全不同[1],因此,早期准确的诊断非常重要。目前,临床对于子宫内膜病变的诊断主要依靠活检确诊,但活检取样较为局限,且一些病人由于宫颈或阴道狭窄无法取样[2],这些情况可能影响子宫内膜病变的诊断,延误疾病治疗。磁共振成像具有优越的软组织分辨力,目前已有研究采用扩散加权成像(DWI)和表观扩散系数(ADC)值鉴别子宫内膜癌和子宫内膜良性病变[3-6]。按照国际妇产科联盟(international federation of obstetrics and gynecology,FIGO)分期标准[7],Ⅰa期子宫内膜癌的浸润深度<1/2肌层,其MRI表现与子宫内膜息肉有部分重叠,鉴别诊断有一定难度[8-9]。基于整个肿瘤体积的ADC直方图分析能全面反映整个病灶的ADC值,从而能较准确地反映肿瘤病变的异质性。本研究通过分析全容积ADC直方图参数鉴别Ⅰa期子宫内膜癌与子宫内膜息肉的价值,并与临床常规测量的ADC值的诊断效能进行比较,旨在提高对两类病变的鉴别诊断水平。
材料与方法
1.一般资料
回顾性搜集2017年4月-2020年9月在天津市第一中心医院就诊且符合本研究要求的患者资料。纳入标准:①经手术或活检病理证实为Ia期子宫内膜腺癌或子宫内膜息肉;②术前2周内行盆腔MRI检查。排除标准:①宫腔内病变直径小于1.0 cm;②MRI检查前接受过放疗、化疗等抗肿瘤治疗;③图像伪影重、质量差,无法进行影像分析。
最终纳入Ⅰa期子宫内膜癌患者32例,年龄25~68岁,平均(54.25±10.92)岁,按病理组织类型分为高分化13例、中分化14例、低分化5例;子宫内膜息肉患者30例,年龄39~82岁,平均(60.27±13.63)岁。
2.检查方法
使用Siemens Trio TIM 3.0T磁共振扫描仪和体部相控阵线圈行盆腔平扫及动态增强检查。①矢状面和冠状面脂肪抑制T2WI:TR 3000 ms,TE 9 ms,层厚5 mm,视野250 mm×250 mm,矩阵320×272;②横轴面T2WI:TR 4381 ms,TE 101 ms,层厚5 mm,视野350 mm×260 mm,矩阵384×357;③横轴面T1WI:TR 450 ms,TE 11 ms,层厚5 mm,视野350 mm×260 mm,矩阵384 ×269;④横轴面DWI:TR 5200 ms,TE 81 ms,层厚5 mm,视野270 mm×270 mm,矩阵320×233,采集次数2,b值分别为0、1000 s/mm2,并自动生成ADC图;⑤动态增强扫描:扫描参数同平扫横轴面T1WI,连续无间断扫描50个期相,每个期相扫描时间约5 s。对比剂为钆喷酸葡胺,剂量0.2 mL/kg,注射流率2.5 mL/s,对比剂注射完成后再注入20 mL生理盐水冲管。
3.图像分析
参考PACS中T2WI、DWI及动态增强图像上病灶的位置和大小,将包含病灶的所有ADC图像导入Mazda 4.6软件(罗兹工业大学,波兰,http://www.eletel.p.lodz.pl/mazda/)。由两位分别具有5年和10年盆腔影像诊断经验的医师分别在ADC图像上逐层沿病灶边缘手动勾画ROI,获得全病灶的容积ROI(volume ROI,VOI),包括其内的囊变、坏死和出血区等,以红色标记VOI(图1、2),Mazda软件自动计算出VOI的直方图参数,包括平均值(mean)、方差(variance)、偏度(skewness)和峰度(kurtosis)及第1、第10、第50、第90和第99百分位数值(percentile,Perc.)。
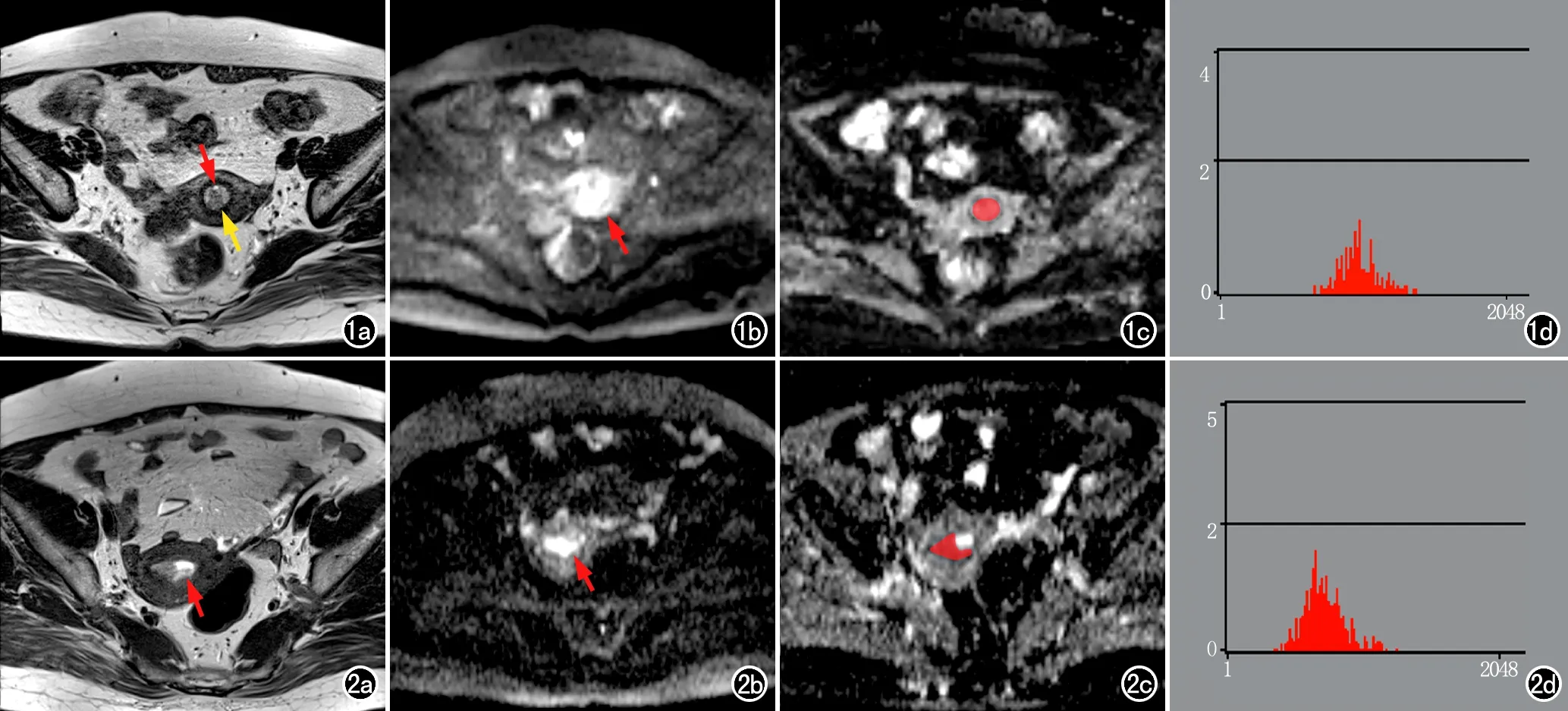
图1 女,59岁,经活检证实为子宫内膜息肉。a)横轴面T2WI,显示宫腔内稍高信号病灶(黄箭),伴囊变(红箭);b)DWI示病灶呈稍高信号(箭);c)在ADC图上沿病灶边缘勾画ROI(红色区域);d) 病灶的ADC值直方图,此图中平均值、Perc.1、Perc.10、Perc.50、Perc.90和Perc.99分别为1.11×10-3、0.82×10-3、0.96×10-3、1.12×10-3、1.34×10-3和1.46×10-3mm2/s,方差、偏度和峰度分别为1.82×104、0.45和0.16。图2 女,44岁,子宫全切术后病理证实为Ia期子宫内膜癌。a)横轴面T2WI,显示宫腔内不均匀高信号病灶(白箭);b)DWI示病灶呈明显高信号(箭);c)在ADC图上沿病灶边缘勾画ROI(红色区域);d) 病灶的ADC值直方图,此图中平均值、Perc.1、Perc.10、Perc.50、Perc.90和Perc.99分别为0.86×10-3、0.43×10-3、0.56×10-3、0.78×10-3、0.97×10-3和1.11×10-3mm2/s,方差、偏度和峰度分别为2.28×104、0.64和0.58。
同时,由两位医师在PACS中调阅所有患者的ADC图像,选取病灶实性成分最大的3个连续层面, 在每个层面将ROI放置在病灶实性部分,避开囊变、坏死和出血,ROI范围为50 mm2,分别测量3次ADC值,取其平均值作为常规ADC值。
4.统计学分析
使用SPSS 22.0和MedCalc 19.0.7软件对数据进行统计学分析。采用组内相关系数(intraclass correlation coeffcient,ICC)评价两位医师对ADC直方图参数和常规ADC值的测量结果的一致性。利用单样本K-S检验对计量资料进行正态性分析,符合正态分布的参数以均数±标准差表示,两组间比较采用独立样本t检验;对于不符合正态分布的参数,以中位数(四分位间距)表示,两组间比较采用Mann WhitneyU检验。采用ROC曲线和曲线下面积(area under curve,AUC)评价ADC直方图各个参数和常规ADC值对Ⅰa期子宫内膜癌与子宫内膜息肉的鉴别诊断效能,采用DeLong检验对各参数的ROC曲线进行两两对比。以P<0.05为差异有统计学意义。
结 果
1.两位医师测量结果的一致性
两位医师测量的ADC直方图参数和常规ADC值的ICC值见表1。所有参数的ICC值均>0.8,表明一致性良好。在后续分析中每个参数均取两位医师测量值的平均值。

表1 两位医师测量的ADC直方图参数值的一致性分析
2.ADC直方图分析
两组肿瘤的ADC直方图参数值和常规ADC值的比较见表2。在直方图参数中。Ia期子宫内膜癌组的平均值及Perc.1、Perc.10、Perc.50、Perc.90和Perc.99均低于子宫内膜息肉组,而偏度和峰度高于子宫内膜息肉组,差异均有统计学意义(P<0.05);两组之间方差的差异无统计学意义(P>0.05)。两组之间常规ADC值的差异有统计学意义(P<0.05)。
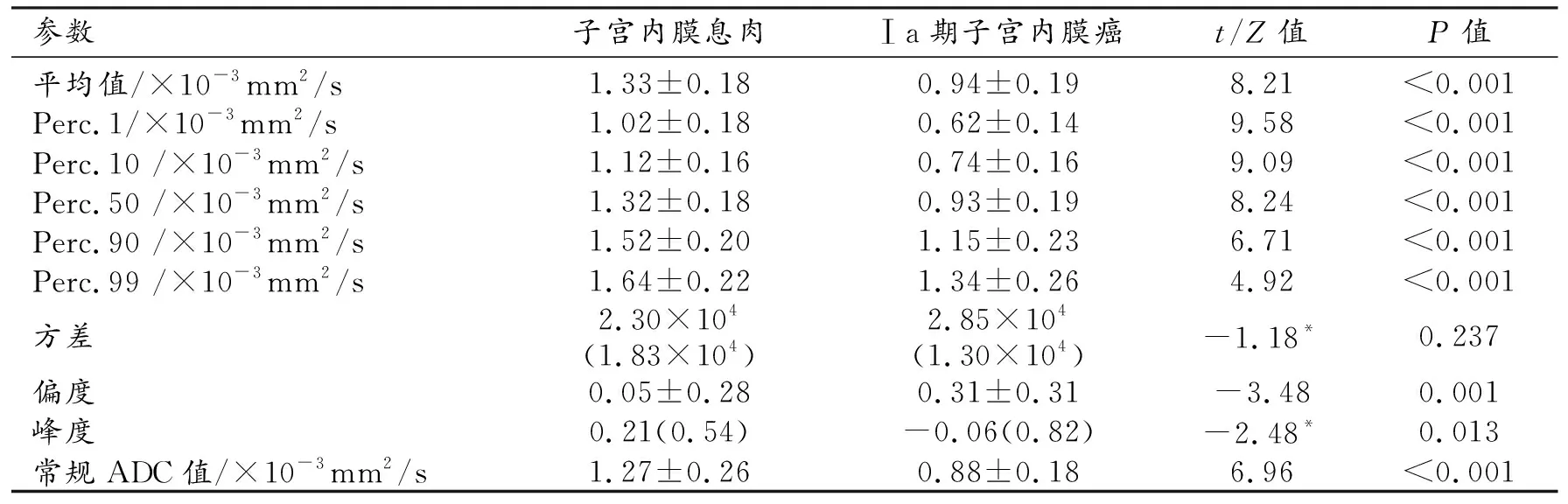
表2 子宫内膜息肉与Ⅰa期子宫内膜癌的ADC直方图参数比较
3.各参数的诊断效能比较
各直方图参数的诊断效能指标值见表3。ADC直方图参数中,随着百分位数的增加,相应ADC值鉴别两类肿瘤的效能逐渐减小(图3)。以Perc.1的AUC(0.959)最大,以0.75×10-3mm2/s为截断值时,敏感度及特异度分别为100%和85.71%;以Perc.99的AUC(0.812)最小,以1.37×10-3mm2/s为截断值时,敏感度及特异度分别为84.62%和64.29%。

表3 直方图参数鉴别诊断子宫内膜息肉与Ⅰa期子宫内膜癌的效能指标
各参数的AUC两两比较,其中Perc.1的AUC与Perc.90、Perc.99和常规ADC值的AUC的差异有统计学意义(P分别为0.034、0.002、0.048),其它直方图参数之间AUC的差异无统计学意义(P>0.05)。
讨 论
正常状态下子宫内膜是动态变化的,患者的年龄、月经周期阶段、绝经状态以及是否接受过激素治疗都会影响子宫内膜的变化[8]。这一特点增加了依靠影像学形态变化评估子宫内膜病变的难度。DWI能够无创性反映组织中水分子的微观运动,利用ADC值可以定量描述水分子扩散受限的程度,因而能反映病灶内部细胞的微观状态。本研究测得的Ⅰa期子宫内膜癌的常规ADC值为0.88×10-3mm2/s,子宫内膜息肉为1.27×10-3mm2/s,两组之间的差异有统计学意义(P<0.05)。既往有研究结果显示ADC值可鉴别子宫内膜癌与正常子宫内膜及子宫良性病变,其中子宫内膜癌的ADC值为0.66×10-3~1.01×10-3mm2/s,良性病变为1.27×10-3~1.58×10-3mm2/s[3-6],这与我们的研究结果相似。但是,Blazic等[10]发现肿瘤的ADC值随ROI放置方法的不同而变化,ROI的数量、大小和位置的变化都会对ADC值产生影响。
全容积ADC直方图分析基于整个病灶勾画ROI,测量的是整个病灶的ADC直方图参数,常用参数包括峰度、偏度、方差、平均值及第1、10、50、90和99百分位数值,反映整个病灶的异质性和复杂性。目前,已经有研究应用这一方法来鉴别良、恶性肿瘤、评估肿瘤的侵袭性和监测治疗效果[11-15]。
本研究结果表示,子宫内膜息肉的平均值及第1、10、50、90和99百分位数值高于子宫内膜癌,差异均有统计学意义(P<0.05),较小百分位数值分布在直方图左侧,代表了整个肿瘤细胞密度较高的部分,而较大百分位数的ADC值分布在直方图右侧,可能代表囊变、坏死或水肿组织。本研究结果显示,第1~99百分位数值鉴别子宫内膜息肉与子宫内膜癌的AUC逐渐减小,以第1百分位数的AUC最大,且与第90、99百分位数的AUC值之间的差异有统计学意义(P<0.05)。这与Kierans等[12]认为ADC的第0~10百分位数值更能预测子宫内膜恶性肿瘤的结论相似。同样的,在一些学者针对前列腺病变的ADC直方图研究中,亦发现第0~10百分位数值可以更准确地区分前列腺癌灶与正常组织[16],并且可以区分低与高Gleason评分的前列腺肿瘤[17],这也与我们的研究结论相似。因此,我们认为可能是肿瘤细胞密度较高的部分在良、恶性病变中的差异更大所致。
另外,子宫内膜癌组与子宫内膜息肉组之间的偏度和峰度差异有统计学意义(P<0.05)。偏度描述总体取值的对称性,其绝对值越大表明其分布形态的偏斜程度越大;峰度描述所有取值中的陡缓程度,峰度值越大表示其分布形态越陡峭。子宫内膜癌的病理亚型多为子宫内膜样腺癌,其腺体结构复杂,细胞密度高;而子宫内膜息肉含有密集的纤维和平滑肌,有时伴息肉内囊肿或出血[18]。因此,子宫内膜癌的异质性更高,ADC值较低,直方图分布左移,偏度和峰度增加。Suo等[11]对于膀胱病变的研究结果也显示恶性病变的偏度明显高于良性病变。
本研究采用全容积ADC直方图分析,VOI涵盖了整个子宫内膜的病变处,包括囊变、坏死及出血成分,这种方法能对病灶进行更全面和客观的测量。另外,本研究结果表明第1百分位数的ADC值鉴别两类肿瘤的AUC明显高于常规ADC值(P<0.05),这可能是由于全容积分析避免了ROI放置的采样误差和主观性,体现了全容积ADC直方图分析的优越性。
本研究存在一定的局限性:①由于是回顾性研究,仅选择了具有病理结果的病例,可能会产生选择偏倚;②研究样本中病例数偏少,有待加大样本量进一步研究。
综上所述,全容积ADC直方图分析能够有效鉴别Ia期子宫内膜癌与子宫内膜息肉,其中第1百分位数ADC值具有鉴别诊断效能最大。直方图分析作为新兴的医学影像图像分析技术,具有较高的诊断价值,为临床提供了一种无创性诊断新方法。
