宫颈电刀锥切术对宫颈上皮内瘤变Ⅲ级患者手术相关指标及复发率的影响
2021-12-23黄燕婷林燕晖
黄燕婷 邬 薇 林燕晖
(1.惠州市第一妇幼保健院妇科 惠州 516000;2.惠州市第一妇幼保健院妇产科 惠州 516000)
宫颈癌是临床上常见的恶性肿瘤,近年来发病率呈逐年上升趋势。随着宫颈癌液基薄层细胞筛查(Thinprep cytologic test,TCT)推广,使得早期宫颈癌和宫颈上皮内瘤变(Cervical intraepithelial neoplasias,CIN)检出率得到有效提高。CIN多指宫颈上皮不典型增生病变,与高危型HPV感染、阴道炎、吸烟等因素密切相关。另CIN反映宫颈病变的发生、发展的连续性过程,多发于育龄期女性,与宫颈癌存在密切关系[1]。由于CIN发展为宫颈癌过程漫长,通常需要10~15年时间,且妇科检查的逐步完善,CIN检出率越来越高,尽早检出、治疗CIN病变对改善患者病情及预后意义重大[2]。现阶段,对于CIN患者的治疗方法较多,如冷刀宫颈锥切术、宫颈电刀锥切术、激光、电凝等,不同术式治疗CIN Ⅲ级患者的效果各不相同[3~4]。其中,冷刀宫颈锥切术是治疗CIN的传统方法,而宫颈电刀锥切术具有创伤小、术后恢复快等特点。鉴于此,本研究回顾性分析2017年1月~2021年4月我院收治的92例CIN Ⅲ级患者资料,对冷刀宫颈锥切术与宫颈电刀锥切术在CIN Ⅲ级患者中的应用效果进行分析,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月~2021年4月我院收治的92例CIN Ⅲ级患者资料,依据手术方法的不同分为冷刀组(43例)和电刀组(49例)。其中冷刀组年龄32~58岁,平均年龄(44.83±3.94)岁;孕次1~5次,平均孕次(2.03±0.61)次;产次1~4次,平均产次(1.85±0.63)次;体重指数18.7~27.9kg/m2,平均体重指数(23.21±0.99)kg/m2。电刀组年龄31~58岁,平均年龄(45.02±3.13)岁;孕次1~5次,平均孕次(1.98±0.67)次;产次1~4次,平均产次(1.82±0.60)次;体重指数18.8~27.7kg/m2,平均体重指数(23.18±1.02)kg/m2。本研究获伦理委员会批准,两组性别、年龄、孕次、产次、体重指数等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
纳入标准:术前均经阴道镜检查及宫颈病理活检明确诊断为CIN;均接受手术治疗;无手术禁忌证;无严重的内外科合并症;病历资料齐全;患者及家属均签订知情同意书。排除标准:合并妇科其他恶性肿瘤;既往存在子宫或卵巢及其他妇科手术史;存在严重的心脑血管疾病,肝、肾功能不全;凝血功能及造血功能障碍;精神疾病,无法配合完成本次研究者。
1.3 方法
要求所有患者术前7d无性生活,于月经干净后3~7d行手术治疗,术前完善血常规、生化、凝血及其他妇科检查,并完善肝、胆、胰、脾超声及心电图、胸片等检查,术前2d每日予以阴道灌洗消毒。冷刀组采用冷刀宫颈锥切术:使患者保持膀胱截石位,采用连续硬膜外麻醉,充分暴露宫颈,使用2%碘伏再次消毒阴道和宫颈,左手持组织钳钳夹宫颈前唇,右手持5ml注射器于宫颈3、6点间质注射稀释的垂体后叶素2ml,于宫颈病灶外缘0.5~1cm处做环形切口,切口深度约为2~3cm,注意切口需逐渐向内倾斜,采用由浅入深的方式对宫颈行圆锥形切除,切除深度约为2.5cm,完整切除宫颈后使用2-0可吸收线自12点切缘外1~2mm处进针,锥切顶端进针,再自锥切底缘带边缝两针,随后从锥切创面顶端进针,锥切底缘外出针,收紧缝线打结,相同的方法缝合3、6、9点创面,留置宫腔导尿管1条,对创面行电凝止血,明确创面无渗血后于阴道内塞填碘仿纱布3条,术后24h取出,并给予抗生素抗感染治疗。电刀组行宫颈电刀锥切术:采用OLYMPUS UES-40高频电刀,电刀功率为40W;给予患者静脉麻醉,于宫颈管外口行碘液染色,手术切口设置于不着色边缘外3~5mm处,手术切开深度需达子宫颈间质,切口长度与宫颈管相同,达宫颈内口,对创面行电凝止血;术后使用探针探测宫颈管是否狭窄。术后操作与冷刀组一致。
1.4 观察指标
(1)围术期指标:包括手术时间、术中出血量、住院时间。(2)并发症:包括阴道出血、宫颈粘连、下腹疼痛、经期异常等。(3)复发率:对患者术后行3个月随访,观察疾病复发情况。
1.5 统计学分析
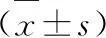
2 结果
2.1 两组围术期指标水平比较
电刀组手术时间及住院时间均短于冷刀组,电刀组术中出血量少于冷刀组,差异有统计学意义(P<0.05),见表1。
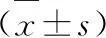
表1 两组围术期指标水平比较
2.2 两组术后并发症发生率比较
电刀组术后并发症发生率低于冷刀组,差异有统计学意义(P<0.05),见表2。
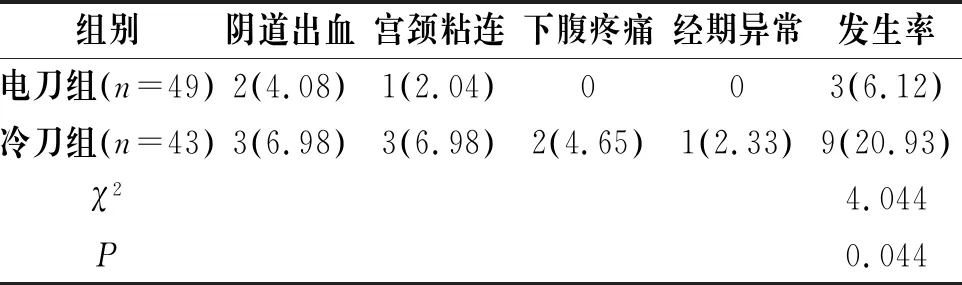
表2 两组术后并发症发生率比较[n(%)]
2.3 两组术后复发率比较
电刀组术后出现1例复发,复发率为2.04%(1/49);冷刀组术后出现4例复发,复发率为9.30%(4/43)。两组术后复发率比较,差异无统计学意义(P>0.05)。
3 讨论
CIN作为宫颈癌前病变,依据其病变程度可分为Ⅰ、Ⅱ、Ⅲ级,其中Ⅰ级作为低级别病变,其自然消退率可达57%,但CIN Ⅱ、Ⅲ级患者存在14%~22%的几率会进展为宫颈癌。近年来,临床对于CIN Ⅲ级患者的治疗多采用宫颈锥切术,随着医疗技术的不断发展,现已衍生出激光锥切、环形电刀锥切等方法。其中激光锥切具有组织愈合快、并发症少等特点,但治疗过程中激光产生的热能对切缘破坏较大,从而影响病理诊断,加之使用的相关设备价格较高,在基层医院推广难度较大。环形电刀锥切因具有操作简单、疗效确切、术后并发症少等特点广泛应用于临床,但该术式线圈深度为1.5~2cm,无法彻底切除宫颈病变及宫颈癌区域,大幅增加术后复发风险,在临床应用中存在局限性[5~6]。因此,选择安全性高、复发率低的手术方法在CIN Ⅲ级患者治疗中尤为重要。
冷刀锥切术在CIN Ⅲ级患者治疗中具有操作简单等特点,但术后易出现出血、宫颈机能不全、宫颈粘连等并发症,且发生率较高,在临床应用中越来越少[7]。宫颈电刀锥切术在临床上的应用具有术中出血量少、术后并发症少等优势,较好地保证患者预后[8]。本研究结果显示,电刀组手术时间和住院时间均短于冷刀组,电刀组术中出血量少于冷刀组,电刀组术后并发症发生率低于冷刀组,两组术后复发率比较差异无统计学意义,表明宫颈电刀锥切术在CIN Ⅲ级患者治疗中可获得较好效果,术后并发症少,复发率较低,安全性高,有助于患者术后恢复。究其原因可知宫颈电刀锥切术术中可严格按照病灶的范围及级别明确切除范围及深度,虽病灶标本边缘存在炭化现象,但若切除深度及宽度足够,病灶及炭化边缘间存在足够的切除区域,则不会影响病灶切缘的判断,也不会对病理诊断结果造成影响[9]。此外,宫颈电刀锥切术可将手术损伤降至最小化,小的锥切可有效降低宫颈切除难度,若锥切范围过小,则会导致低度病变残留,疾病复发风险较高,故在该术式操作过程中需注意病变大小,以降低病变残留风险[10]。
综上所述,冷刀锥切术与宫颈电刀锥切术治疗CIN Ⅲ级效果确切,可最大限度减少病变残留,复发率较低,但宫颈电刀锥切术在减少术后并发症、促进术后恢复方面更具优势。
