重组人促红细胞生成素使用剂量与自体动静脉内瘘晚期失功的相关性分析
2021-12-22桂巧巧何云吴莹曹丹沈赵楠
桂巧巧 何云 吴莹 曹丹 沈赵楠
慢性肾脏病(CKD)作为全球主要的公共卫生问题受到越来越多的关注[1]。根据肾脏病预后质量指南(Kidney Disease Outcome Quality Initiative,KDOQI),建立自体动静脉内瘘(AVF)是终末期肾脏病患者进行血液透析的首选方式。血透通路的通畅性对于慢性血液透析患者的治疗至关重要。AVF失功最常见的原因是狭窄和血栓[2-3],晚期AVF失功的时间通常定义为三个月之后[4]。研究发现,AVF狭窄是AVF失功的主要原因,而内瘘相关血管内膜异常增生是导致AVF狭窄的关键[5-6]。目前关于血管内膜增生导致狭窄和/或血栓形成的机制尚不清楚[7-8]。
重组人促红细胞生成素(Reconbinate erythropoietin,EPO)在临床上广泛用于治疗慢性肾脏病引起的贫血。近年来国内外的研究显示EPO与高血压和心脑血管事件的发生密切相关[4-5]。一些研究发现EPO可以刺激血管平滑肌细胞并诱发新生内膜增生,最终导致内膜增厚和管腔狭窄[9-10]。然而,在维持性血液透析患者中关于EPO在晚期AVF失功过程中的作用尚无定论。本研究旨在探讨EPO治疗与血液透析患者AVF晚期失功的关系。
对象与方法
1 研究对象 选取2012年1月~2019年6月,在我院规律维持性血液透析患者53例,男性44例,女性9例,年龄25~82岁,平均年龄(57.2±13.4)岁。
纳入标准:①年龄大于18岁;②AVF是患者唯一的血管通路,并规律使用此通路透析;③每周透析3次,每次透析时间4 h;④手术方式均为腕部桡动脉-头静脉自体内瘘;⑤临床资料完整。其中失功组20例,通畅组33例。失功组纳入条件:①AVF成功使用3个月以上;②经血管彩超或血管造影明确内瘘狭窄>50%;③透析时血流量小于200 mL/min;④接受了内瘘重建或经皮介入手术明确存在内瘘狭窄的患者。通畅组纳入条件:顺利使用AVF透析12个月以上的患者。
排除标准:①AVF不是患者的唯一血管通路;②年龄小于或等于18岁;③患者既往有冠心病、脑梗死、恶性肿瘤、风湿结缔组织病病史;④合并局部或全身严重感染,凝血功能障碍者;⑤妊娠或哺乳期妇女;⑥患者依从性差,临床资料不完整者。
2 一般资料及相关观察指标 收集患者资料,内容包括性别、年龄、吸烟史、原发病、血压等。生化指标:所有受检者禁食8 h后清晨空腹采静脉血5 mL,1 000 r/min离心15 min,分离血清,采用日立全自动生化分析仪测定血红蛋白(HGB)、血肌酐(Cr)、血尿酸(SUA)、白蛋白(ALB)、血钙(Ca)、血磷(P)、全段甲状旁腺激素(iPTH)。
每周重组人促红素使用剂量根据血透记录单回顾性收集,失功组收集从第一次使用AVF治疗开始至AVF失功的平均剂量;通畅组收集从第一次使用AVF治疗后至少12个月以上的平均剂量。
3 统计学处理 应用SPSS 22.0统计软件。计量资料以()表示,组间比较采用方差分析;计数资料用率表示,组间比较采用χ2检验。建立Logistic回归模型,分析与AVF通畅性相关的因素。P<0. 05表示差异有统计学意义。
结 果
1 两组患者一般情况比较 晚期内瘘失功组患者与通畅组患者相比,平均年龄更大,收缩压水平更高,合并糖尿病更多,营养状态较差,氯吡格雷服用比例更高,差异有统计学意义(P<0.05,见表1);而性别、吸烟史及低分子肝素剂量在两组间差异无统计学意义(见表1,表2)。

表2 服药情况
2 失功组与通畅组相关指标比较 内瘘失功组的透析充分性较通畅组低,差异具有统计学意义(P<0.001,见表1);内瘘失功组每周使用的促红素剂量明显高于通畅组,差异有统计学意义(P<0.001,见表1)。两组患者的血红蛋白、血小板、血钙、血磷、iPTH等指标间差异无统计学意义(见表1)。
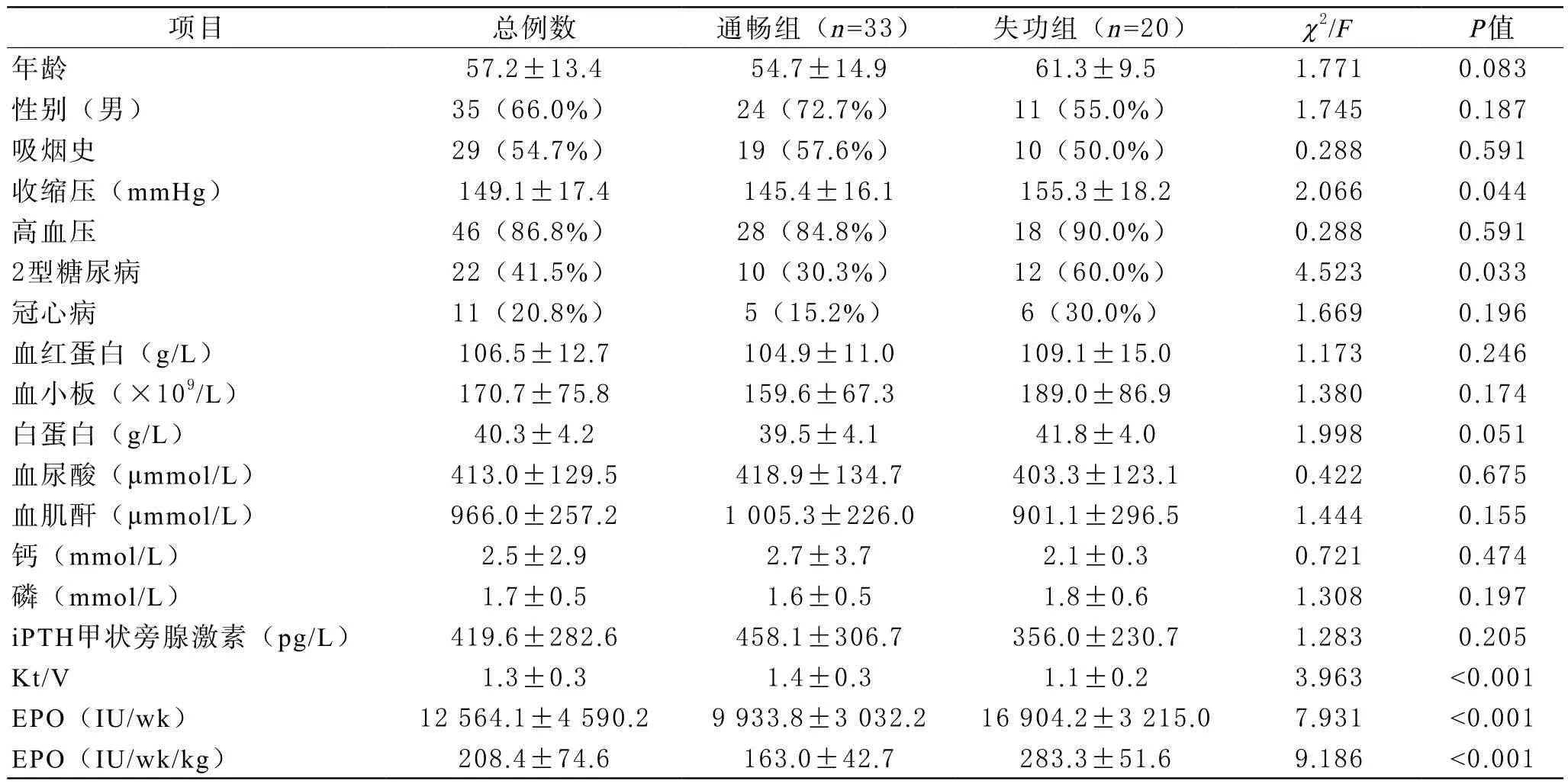
表1 临床资料比较
3 Logistics回归分析 单因素logistics回归分析显示合并糖尿病及每周促红素剂量的增加是AVF失功的危险因素(见表3)。多因素logistics回归分析明确显示了重组人促红细胞生成素是增加AVF失功的独立危险因素(OR=1.10,1.03~1.17),随着促红素剂量的增加,发生AVF失功风险更高。
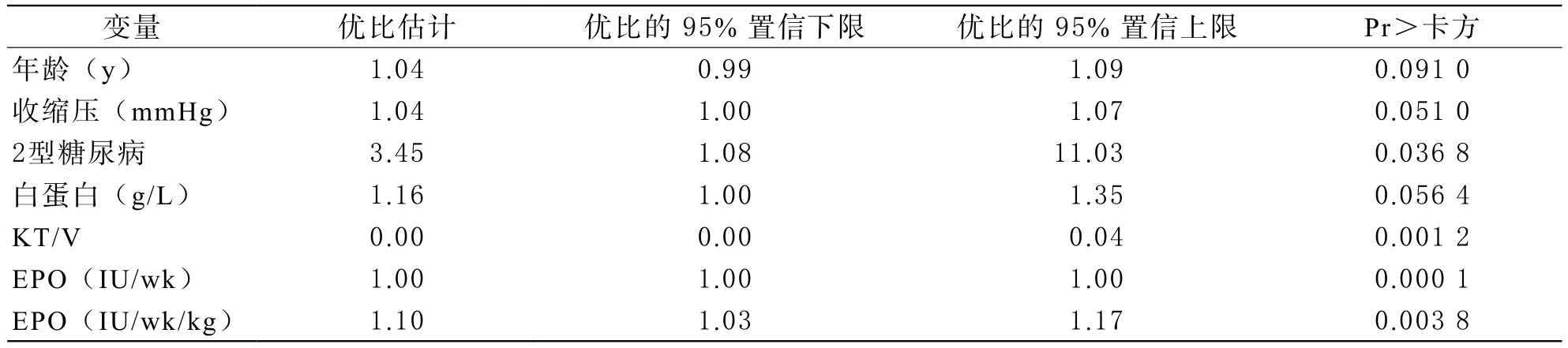
表3 单因素logistics回归分析
讨 论
血液透析是治疗尿毒症的主要方式,随着尿毒症患者的增加,血液透析应用越来越广泛,血管通路作为血液透析的生命线也受到专家学者越来越多的重视和关注。中心静脉导管容易发生感染、血栓等并发症,透析血流量差,仅能作为临时过渡应用于尿毒症患者[11]。AVF相对于中心静脉导管血流量更好,并发症更少,且使用寿命更长,是目前临床血液透析病人的首选血管通路。虽然AVF是首选血管通路,但研究发现原发性AVF失功的概率为40%。另有研究显示,AVF的两年通畅率为65%,4年通畅率降为48%[12]。AVF失功与很多因素有关,如低血压、糖尿病、低蛋白血症、缺氧、炎症、抗心磷脂抗体、剪切力等[13-14]。早期动静脉内瘘失功往往发生于手术后24 h内或手术后1~8周内,其主要原因是技术不足或与患者自身解剖结构差异有关。晚期动静脉内瘘失功在临床上更为多见,主要与血栓形成或血管狭窄有密切关系。然而,关于EPO与AVF失功相关性的研究十分有限。Grandaliano GRANDALIANO等人进行的一项5年病例回顾性研究显示,AVF失功患者每周EPO剂量高于对照组[15]。ROOZBEH等人进行的另一项研究报道提示EPO治疗影响AVF长期通畅性(RR=10.92,P=0.021),但缺乏对照组,亦没有给出具体的EPO剂量[16]。而另一项为期3年的前瞻性研究纳入了16名接受EPO治疗的维持性血液透析患者和14名接受安慰剂治疗的维持性血液透析患者,结果显示EPO治疗与AVF失功没有相关性[17]。我们研究发现内瘘失功组每周使用的促红素剂量明显高于通畅组,差异具有统计学意义,提示高剂量EPO可能是AVF晚期发生功能障碍的危险因素。同时,本研究还进一步分析了EPO剂量效应,合理地假设EPO剂量可能是AVF功能障碍的一个危险因素。
根据已有的研究结果,推测促红素影响AVF失功的可能机制如下:①动物实验中观察到EPO加速平滑肌细胞赠生,影响血管新生内膜增生[18];②有研究发现,EPO可通过对血管内皮细胞生长因子表达的调控,促进内皮细胞的增生[19];③EPO可以刺激血小板增生及活性增高。一项随机对照试验中,STOHLAWETZ等人发现EPO治疗可增强健康志愿者血小板的聚集活性,也能增加尿毒症患者造血祖细胞数量及血小板的聚集功能[20]。内膜过度增生所致的狭窄和血栓形成均是造成内瘘失功的主要原因。
同时相关研究显示,EPO抵抗与患者营养或炎症状态有关。这一类病人通常需要更高剂量的EPO治疗,血红蛋白才能达到目标水平。血管内皮细胞修复时需要机体提供营养,血清白蛋白则能反应机体营养状况[21]。内皮细胞再生不及时,会激活凝血系统,导致血液高凝状态,容易发生内瘘失功。营养状况的改善也会引起血液高凝状态,加剧内瘘失功[22]。我们的研究发现AVF晚期失功组患者的白蛋白水平高于对照组,与既往研究结果一致。
年龄和糖尿病被证实是多种疾病状态的危险因素,但年龄和糖尿病对AVF通畅性的影响仍然存在争议。既往研究显示,糖尿病患者内瘘失功发生率更高[23-24]。但FARBER等[25]研究发现,内瘘失功与糖尿病无明显关联。本文研究显示,AVF晚期失功组糖尿病患者比例更大,表明糖尿病与内瘘失功有关联。这是由于糖尿病患者长期的高血糖状态对动静脉血管内皮造成损伤,增强了血小板活性,进而过氧化物沉积,诱导血管内膜增生或重建,从而发生内瘘栓塞或狭窄。但这种损伤需要较长时间,所以糖尿病可影响内瘘的远期功能,与我们的研究结果一致。
本项研究也有几个局限性。首先这是一项小型的单中心回顾性横断面研究,我们无法通过客观的方法评估AVF启动使用的成熟程度,如通路流量、血管距皮肤表面深度或内瘘直径。其次我们的研究没有进一步探讨内膜增生的病理生理学机制。
本研究发现高剂量EPO是血液透析病人动静脉内瘘晚期失功的危险因素,且动静脉内瘘失功与年龄、合并糖尿病以及营养状态不佳均有一定的相关性。本研究为单中心回顾性研究,样本量较小,实验结果可能存在偏倚,具有一定局限性。因此需要更多的前瞻性、大规模的多中心研究以进一步评估EPO对晚期AVF通畅性的影响。
利益冲突所有作者均声明不存在利益冲突
