改良前列腺尖部分离技术保留尿道周围结构对前列腺癌根治术后即刻尿控的影响
2021-12-20王明帅熊天宇蒋铭心钱小松王思豪牛亦农
王明帅 熊天宇 蒋铭心 钱小松 王思豪 崔 韵 牛亦农,2*
(1. 首都医科大学附属北京朝阳医院泌尿外科,北京 100010; 2. 首都医科大学附属北京世纪坛医院泌尿外科, 北京 100038)
前列腺癌是泌尿外科最常见的肿瘤之一。机器人辅助/腹腔镜下根治性前列腺切除术是治疗前列腺恶性肿瘤最重要的方法之一。前列腺癌术后最常见的并发症为尿失禁和勃起功能障碍。一般情况下,绝大多数患者术后6~12个月尿控功能可完全恢复,然而早期尿控(3个月内)的实现仍是很棘手的问题。一项权威系统综述[1]表明,机器人辅助根治性前列腺切除术后3个月内尿失禁的概率为14%~31%。早期尿控的恢复是可以通过手术技术改进逐步实现的[2]。近年来,国内外多种技术改进促进了早期尿控的恢复,如面纱技术[3]、VIP技术[4]、“三明治”技术[5]、经膀胱前列腺切除技术[6]和保留耻骨后间隙技术[7]等。
本研究团队有200多例腹腔镜下前列腺根治性切除术的经验,从最初的单纯后壁重建[8],到“三明治”技术的应用[5],为实现早期尿控尝试过多种技术方法。最近本研究团队发现,前列腺尖部尿道周围复合体的保留至关重要,尿道长度、尿道壁全层厚度及周围结构都得到了很好地保留,不用重建后壁依然能够达到早期拔除尿管,实现即刻尿控的目的。本研究回顾分析了近期在首都医科大学附属北京朝阳医院泌尿外科完成的改良前列腺尖部分离技术保留尿道周围结构的腹腔镜下根治性前列腺切除术的手术及随访结果,并初步探讨此术式在改善即刻尿控、早期拔除尿管中的安全性和有效性。
1 对象与方法
1.1 研究对象
2020年9月至2020年12月期间,首都医科大学附属北京朝阳医院泌尿外科共收治了30例前列腺癌根治术的患者,其中有10例患者接受了改良前列腺尖部分离技术保留尿道周围结构的腹腔镜下根治性前列腺切除术,手术均由同一团队完成。本研究获得首都医科大学附属北京朝阳医院伦理委员会批准(伦理编号:2021-科-497)。所有研究对象或其家属均签署了知情同意书。
所有患者均接受前列腺磁共振检查和前列腺穿刺明确诊断,前列腺磁共振采用3.0T超高B值多参数磁共振,前列腺穿刺采用超声引导下经直肠前列腺穿刺。通过前列腺磁共振和前列腺穿刺病理定位肿瘤位置。
1.2 手术方法
患者采用气管插管全身麻醉,取平卧位,头低脚高30°。手术均采用腹膜外途径,5 Trocar技术,Trocar置入方法为取肚脐下2 cm切口,逐层打开至腹膜后外间隙,手指钝性游离腹膜外间隙,用球囊扩张器扩张此间隙。在手指引导下于平脐腹直肌外缘分别置入12 mm Trocar,腹腔镜直视下在髂前上棘内上3横指置入5 mm Trocar。
置入腹腔镜及器械,充分扩大盆腔空间,剔除前列腺表面脂肪。打开两侧盆内筋膜,用2-0倒刺线缝扎阴茎背深静脉复合体,缝合仅结扎静脉,不能太深防止损伤尿道外括约肌。牵拉尿管辨认膀胱前列腺间隙,超声刀横行打开此间隙,钝性加锐性分离出膀胱颈口,打开膀胱颈口后横行打开膀胱颈后唇,逐层分离并打开膀胱前列腺肌。分离出两侧输精管并离断,游离出两侧精囊后,提起两侧输精管,打开狄氏筋膜并充分游离前列腺背侧至尖部。用hem-o-lok夹夹闭并离断两侧前列腺蒂至尖部。保留性神经的手术方法为在狄氏筋膜前层与前列腺包膜之间的平面分离前列腺背侧至尖部,向两侧扩展,在前列腺两侧用剪刀寻找前列腺包膜层面,并向侧方和腹侧扩展,将血管神经束分离至后外侧,予以单侧或双侧完整保留。在距缝扎阴茎背深静脉复合体近心端1 cm处横行离断耻骨前列腺韧带,逐层分离出前列腺尖部及尿道,将前列腺分别向两侧牵拉、旋转游离尿道,显露出前列腺尖部轮廓后即可(图1A),不要过分剥离尿道,最大程度保留尿道周围结构(包括尿道外括约肌及筋膜、环形及纵行尿道平滑肌)(图1B),从而保留一个粗壮的尿道,用剪刀将尿道及周围结构离断(图1C)。如采用VIP技术,没有打开盆底筋膜及缝扎阴茎背深静脉复合体(dorsal vascular complex,DVC),则沿前列腺包膜分离至腹侧,以超声刀直接切开腹侧纤维肌肉组织,分离至尿道。
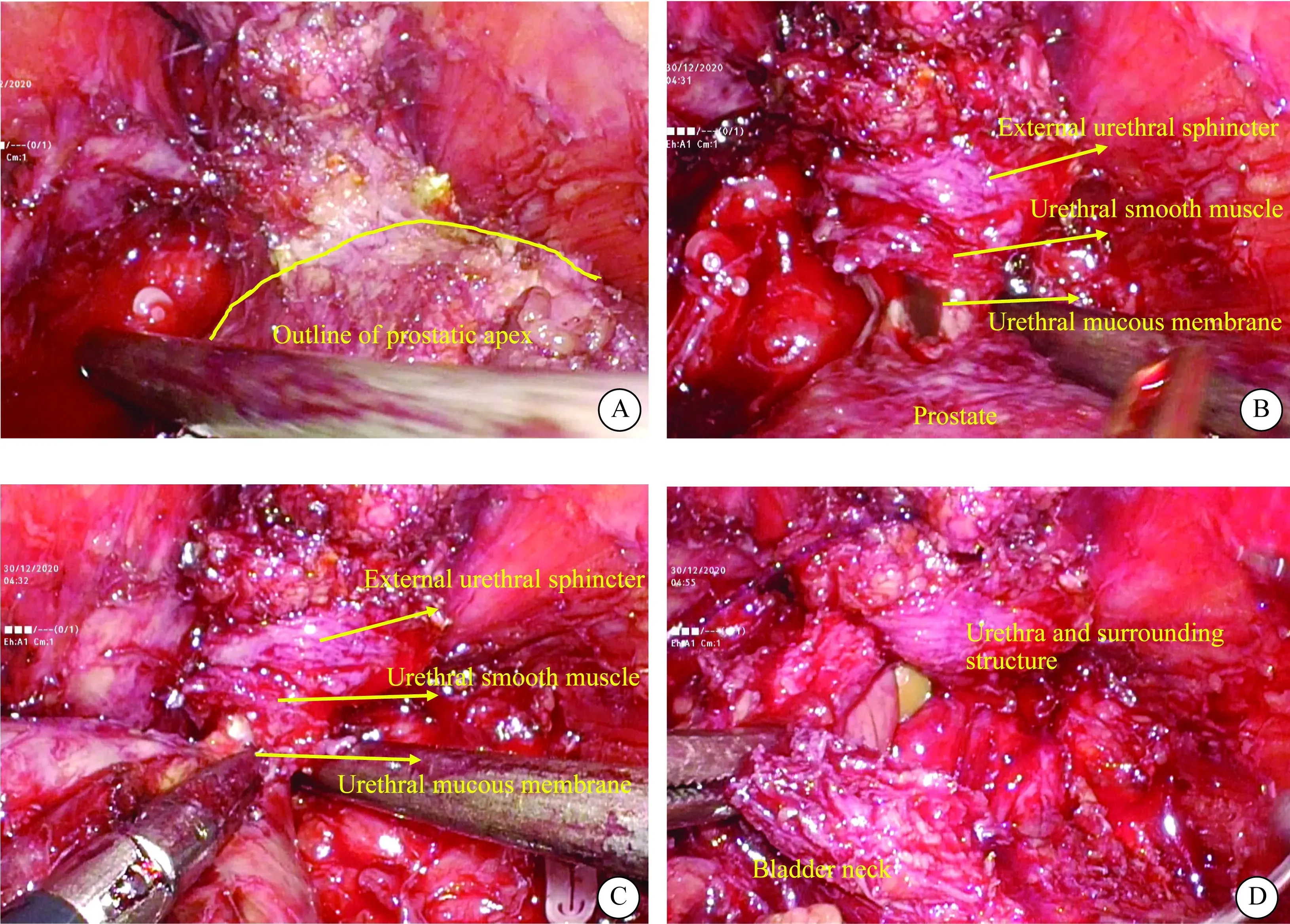
图1 改良前列腺尖部分离技术Fig.1 The technique of modified apical dissection and periurethral structure preservationA. dissection of the apical of the prostate and no excessive urethral dissociation. B,C: Urethra and surrounding structure; D: anastomosis of the bladder neck and urethra with its surrounding structure.
用3-0 5/8倒刺线连续吻合膀胱颈口和尿道,吻合时将膀胱颈口与尿道黏膜、尿道平滑肌及尿道外括约肌一起吻合,恢复尿道黏膜与膀胱颈口黏膜、尿道平滑肌与膀胱颈口逼尿肌、尿道外括约肌与膀胱颈连续性(图1D)。恢复尿道外括约肌在膀胱侧的附着点,但避免缝合过多尿道及周围机构,尤其是外括约肌。连续缝合完毕后,可将耻骨前列腺韧带与膀胱前壁缝合,减少吻合口张力,并提高盆底肌张力。
1.3 临床和随访资料收集
收集患者基线资料、术中手术时间、出血量、术后并发症、盆腔引流时间、尿管留置时间、术后1周拔除尿管后当天尿控(即刻尿控)、术后2周、4周、2个月、3个月尿控等。
尿控完全恢复标准:24 h内不使用尿垫。
记录术后30 d内和90 d内并发症,按照Clavien-Dindo分级评估[9]。
1.4 统计学方法
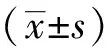
2 结果
2.1 围手术期结果
10例患者平均年龄为(68±9)岁,平均体质量指数(body mass index, BMI)为(25.7±3.55)kg/m2,中位美国麻醉师协会(American Society of Anesthesiology,ASA)评分为2分,中位东部肿瘤协作组织(Eastern Cooperation Oncology Group, ECOG)评分为1分。中位最高前列腺特异抗原(prostate specific antigen,PSA)为15.05(7.05,31.00)ng/mL,前列腺平均体积为(41±19)mL,临床分期cT2 8例、cT3 1例、cT4 1例,前列腺穿刺最高评分3+4 3例、4+3 1例、4+4 4例、4+5/5+4 2例。D‘Amico风险分级低危 1例、中危 1例、高危8例。有1例患者全身广泛骨转移,1例为寡转移5处骨转移病灶。有4例患者接受了术前新辅助内分泌治疗,均为雄激素全阻断治疗,平均治疗时间为12个月。
平均手术时间为(123±26)min,平均出血量约(63±28)mL,术中有2例患者保留了血管神经束,9例患者清扫了盆腔淋巴结,尿道重建方式如方法中描述。中位尿管留置时间为5(5,7)d,中位术后住院时间为6(6,8)d。
术后7 d有1例患者出现血尿,密切随诊后消失,未作处理,并发症分期为Clavien I级。90 d内无其他更高级并发症,无30 d内再住院患者。
2.2 病理及肿瘤结果
病理分期pT2a 2例、pT2c 5例、pT3b 1例、pT4 2例,侵透前列腺包膜者3例,无淋巴结转移者。Gleason评分3+3 2例、4+3 5例、4+5/5+4 3例。神经侵犯者8例,淋巴管侵犯者3例。
10例患者尖部均有肿瘤,4例患者病理切缘阳性,阳性部位均在尖部,2例为pT4期肿瘤,Gleason评分分别为5+4和4+5,另外2例为尖部肿瘤。其余6例患者切缘为阴性,术后病理提示,肿瘤病灶有一部分在尖部。
2.3 尿控随访结果
每位患者随访6个月,重点关注早期尿控恢复情况,尤其是术后1周拔除尿管即刻尿控恢复情况。1例患者术后10 d拔除尿管,拔除尿管后当天尿控恢复。其余9例患者术后1周拔除尿管,24 h内实现了尿控完全恢复,其中1例患者拔除尿管后12 h尿控完全恢复,2例患者拔除尿管后24 h尿控完全恢复,其余患者均为拔除尿管后即刻尿控恢复。如果按术后1周拔除尿管24 h内为即刻尿控,其中9例患者实现了即刻尿控;如果按术后1周拔除尿管当时为即刻尿控,其中6例患者实现了即刻尿控。
3 讨论
机器人辅助/腹腔镜下前列腺根治切除术是治疗前列腺癌的标准术式,术后早期尿失禁是前列腺癌手术最常见的并发症,也是困扰医生和患者的最主要问题之一。本研究通过探索改良前列腺尖部分离技术,充分保留尿道周围支撑结构以实现术后早期拔除尿管恢复即刻尿控的目的。本研究初步表明,此方法可能会提高患者的早期尿控率。
目前国内外介绍了很多促进早期尿控恢复的手术方法,如保留盆内筋膜、VIP技术、保留Retzius间隙、面纱技术等[3-4, 6-7]。这些技术都能够一定程度改善早期尿控,术后1周即刻尿控率为20%~85%,术后1个月早期尿控率为59%~92%。虽然保留Retzius间隙能够实现很好的早期尿控效果,但是此技术一般适用于早期T2期肿瘤。肿瘤分期越高,切缘阳性率越高,pT2切缘阳性率为11%~25%,pT3期切缘阳性率达到36%~47%[10-12]。VIP技术中需要保留两侧血管神经束,虽然有研究[4]报道保留血管神经束能够促进早期尿控,但是采用本研究的方法未发现明显差别。本研究的病例中有2例患者保留了血管神经束,8例没有保留血管神经束,早期尿控没有明显差别。笔者总结这些技术发现,对尿道及其周围支撑结构的保留至关重要,是最为关键的环节。因此本研究采用此技术,充分保留尿道及周围支撑结构,吻合时未行后重建及盆内筋膜重建,依然能够达到很好的早期尿控效果。本研究中病例术后1周拔除尿管24 h 内完全尿控率能达到90%,术后1周拔除尿管即刻尿控率达到60%,术后1个月尿控率为90%,和文献[3,7]数据相比早期尿控率较高。
本研究病理结果显示,有4例患者切缘阳性,均为尖部阳性,这4例患者的肿瘤均至少有一处病灶在尖部。另外6例切缘阴性的患者,根据术后病理发现尖部均有肿瘤。因此尖部肿瘤的切缘阳性率大概为40%,比文献[13]报道类似技术的切缘阳性率要高。主要原因可能有以下几点:肿瘤临床分期较晚,D’Amico风险分级均为高风险级,样本量太少,术前需要更为准确地评估肿瘤位置。为了降低此技术的尖部切缘阳性率,笔者认为术前准确评估肿瘤位置至关重要,同时结合PSA、前列腺多参数磁共振、前列腺系统及靶向穿刺,实现尖部肿瘤的准确评估。如为尖部肿瘤,在处理尖部时,尽量将尿道外括约肌钝性向远端剥离,保护好尿道外括约肌,同时尽量做到切缘阴性。术后发现切缘阳性,可以配合术后放射治疗(以下简称放疗)等辅助治疗方式,术后尿控的快速恢复,也有利于及早采用放疗等辅助措施,仍然能达到良好的治疗效果。
文献[14-15]报道,前列腺癌根治的总体并发症率为4.3%~19.4%,本研究中的改良手术并没有增加并发症率。术后有1例患者出现血尿,观察未做特殊处理。由于病例数较少,需要更大样本量证实。
本研究存在以下不足。第一:研究为探索性,样本量较少,需要进一步扩大样本量才能得出更为准确的结论。第二:本研究为回顾性研究,在选择患者方面存在一定偏倚。第三:缺乏性功能及长期的肿瘤随访结果。为了能够获得更可靠的结果,本团队将扩大样本量,设计更为合理的试验方案。
