调节功能训练在屈光不正性弱视儿童治疗中的临床应用
2021-12-15闫静李兴茹周世杰李兴双张学斌王卉唐广贤
闫静,李兴茹 ,周世杰,李兴双,张学斌,王卉,唐广贤
(1.石家庄市人民医院眼科;2.石家庄市妇幼保健院眼科,河北 石家庄 050000)
弱视患儿不仅表现为视力低下,而且各种高级视功能也低于正常儿童,严重影响患儿的身心健康及生活学习。在我国弱视患儿的发病率为2%~4%[1]。因病因不同分为斜视性、屈光参差性、屈光不正性及形觉剥夺性弱视,其中屈光不正性弱视最为常见,占弱视总发病率的50%以上。屈光不正可引起调节功能紊乱,进而导致视网膜物象模糊诱发弱视,大部分屈光不正性弱视患儿均存在调节功能障碍[2]。调节训练可通过强化晶状体对角膜光学缺陷的补偿作用,使进入眼内的光线聚集更符合视网膜成像需求,快速有效地改善成像质量,迅速提升弱视儿童的视力,在弱视训练中具有良好的辅助作用[3],目前已成为临床研究的热点之一[4-5]。本研究旨在探讨家庭传统疗法加入调节功能训练治疗弱视的应用效果,对不同年龄、程度、屈光原因进行了分组研究。
1 资料与方法
1.1 一般资料
连续性选取2017年6月至2019年6月就诊于石家庄市人民医院的105例(210眼)屈光不正性弱视患儿,所有患儿均戴镜3个月测矫正视力后,按不同治疗方式分为实验组53例(106眼)和对照组52例(104眼)。纳入标准:屈光不正性弱视的诊断及分类标准根据中华医学会眼科学分会斜视与小儿眼科学组制订的《中国儿童弱视防治专家共识(2021年)》及中华眼科学会全国儿童弱视斜视防治学组制订的《弱视的定义、分类及疗效评价标准》[1,6]。排除标准:(1)非中心注视、屈光参差性、斜视性及形觉剥夺性的弱视患儿;(2)合并有器质性眼病、重要器官功能不全;(3)无法配合训练的患儿。实验组中,男性29例,女性24例;3~6岁24例,7~9岁22例,10~12岁7例;轻度17例,中度30例,重度6例;远视性17例,近视性7例,远视散光性18例,近视散光性11例。对照组中,男性25例,女性27例;3~6岁25例,7~9岁17例,10~12岁10例;轻度19例,中度25例,重度8例;远视性21例,近视性5例,远视散光性14例,近视散光性12例。两组患儿的性别、平均年龄等基本资料比较,差异无统计学意义(P>0.05)。见表1。
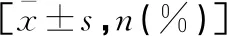
表1 两组患儿一般情况比较
1.2 观察指标
所有患儿均接受视力(国际标准视力表)、散瞳检影验光(均用硫酸阿托品眼用凝胶散瞳3次/日×3天)、调节功能检查(调节幅度、调节灵敏度、调节滞后量)。调节幅度用推进法,调节灵活度用±2.00 D翻转法,调节滞后量用融合性交叉柱镜法检测,所有检查均由同一验光师完成。
1.3 治疗方案
对照组采用家庭传统治疗方法:(1)配戴合适的屈光矫正眼镜(处方原则:近视:最佳矫正视力的最低度数;远视:给予约2/3检影验光度数,保持眼位正位;散光:散光度数足矫);(2)每日益视软件视觉刺激训练15 min、视觉精细训练15 min(根据患儿视力情况,选择对应的等级训练)。实验组:在对照组基础上增加家庭每日双眼调节功能训练:(1)±2.00 D翻转拍法5 min;(2)远近字母表法5 min。两组患儿基本痊愈后,减少训练项目巩固治疗3个月。
为了沟通与督促,两组分别建立微信群,每日在群内提醒,家长在微信群中反馈训练情况。根据反馈按依从性分为3组:依从性高:每天按时完成;依从性一般:一周完成4~6 d;依从性差:一周完成≤3 d。
1.4 疗效评定标准
治疗及随访12个月后,参考《弱视的定义、分类及疗效评价标准》《弱视诊断专家共识》[7]拟定疗效评定标准:(1)达目标视力所用时间:每个月随访1次,记录治疗后的最佳矫正视力,记录弱视眼达“进步”视力及“基本痊愈”视力所用训练时间。视力减退、不变或提高仅1行为无效,视力较治疗前改善≥2行为进步,矫正视力达0.9及以上为基本痊愈,停训练后随访6个月无回退为痊愈;(2)有效率:有效率(%)=(进步+基本痊愈+痊愈)眼数/总眼数×100%;(3)调节功能:记录两组患儿治疗前和治疗后的调节幅度、调节灵敏度、调节滞后量;(4)屈光的等效球镜度:对两组患儿治疗前和治疗后进行阿托品散瞳检影验光,记录等效球镜屈光度;(5)眼轴长:对两组患儿治疗前及治疗后进行IOL master眼轴测量。
1.5 统计学分析
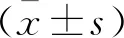
2 结果
2.1 依从性
实验组患儿依从性高、一般、差的例数分别为10例、34例、9例,对照组分别为15例、26例、11例。两组患儿训练依从性对比,差异无统计学意义(Z=-0.486,P=0.627)。
2.2 达目标视力所用时间
实验组患儿106眼的矫正视力达“进步”所用平均时间为(4.45±1.20)个月,对照组患儿104眼的矫正视力达“进步”所用平均时间为(5.74±1.92)个月,实验组所用时间短于对照组,差异有统计学意义(t=-5.832,P<0.001);实验组患儿106眼的矫正视力达“基本痊愈”所用平均时间为(8.23±1.51)个月,对照组患儿104眼的矫正视力达“基本痊愈”所用平均时间为(9.59±1.50)个月,实验组所用时间亦短于对照组,差异有统计学意义(t=-6.543,P<0.001)。
2.3 有效率
随访12个月后,实验组有效率为94.34%,高于对照组的83.65%,差异有统计学意义(χ2=6.146,P=0.013)。在不同年龄段患儿中,实验组7~9岁年龄段患儿的有效率高于对照组,差异有统计学意义(χ2=4.175,P=0.041),两组其它年龄段患儿有效率的差异均无统计学意义(P>0.05);在不同病情程度患儿中,实验组中度弱视患儿的有效率高于对照组,差异有统计学意义(χ2=4.887,P=0.027),两组其它病情程度患儿有效率比较,差异均无统计学意义(P>0.05);在不同屈光原因患儿中,实验组远视散光性弱视患儿的有效率高于对照组,差异有统计学意义(χ2=4.047,P=0.044),两组其它屈光原因患儿有效率比较,差异均无统计学意义(P>0.05)。见表2。
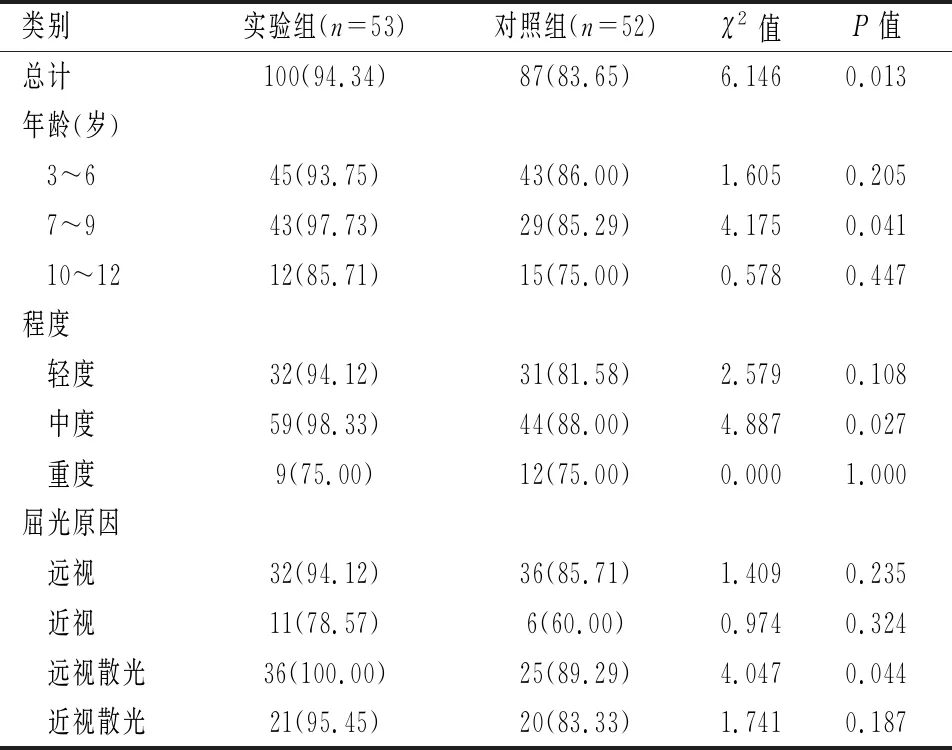
表2 两组患儿治疗有效率比较[n(%)]
2.4 调节功能
治疗前,两组的调节幅度、调节灵敏度、调节滞后量对比,差异无统计学意义(P>0.05)。治疗及随访12个月后,实验组的调节幅度、调节灵敏度、调节滞后量优于对照组(P<0.05)。见表3。
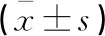
表3 两组患儿治疗前后眼调节功能的比较
2.5 屈光度
分类前比较,治疗前及治疗后实验组患儿屈光的等效球镜度与对照组比较,差异均无统计学意义(P>0.05)。按不同屈光原因分类后比较,治疗前两组屈光的等效球镜度比较,差异均无统计学意义(P>0.05)。治疗后两组的等效球镜度均降低,其中远视性及近视散光性、远视散光性弱视的等效球镜度两组对比,差异有统计学意义(t=-2.038,P=0.045;t=2.139,P=0.038;t=2.029,P=0.047),近视性弱视的等效球镜度两组对比,差异无统计学意义(P>0.05)。见表4。
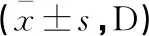
表4 两组患儿治疗前后屈光度对比
2.6 眼轴长
分类前比较,治疗前及治疗后实验组患儿与对照组患儿眼轴长度比较,差异均无统计学意义(P>0.05)。按不同屈光原因分类后比较,治疗前两组眼轴长差异均无统计学意义(P>0.05),治疗后两组的眼轴长度均有增长,其中远视性及近视散光性、远视散光性弱视的眼轴长度两组对比差异有统计学意义(t=2.071,P=0.042、t=-2.114,P=0.040、t=-2.201,P=0.031),近视性弱视类两组对比,差异无统计学意义(P>0.05)。见表5。
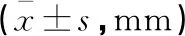
表5 两组患儿治疗前后眼轴长度的对比
3 讨论
本研究实验组采用调节训练加入家庭传统训练的方法,虽增加了调节训练,延长了训练时间,但提高了趣味性,患儿均能坚持完成。两组患儿的依从性比较,差异无统计学意义。3岁前为视觉发育的关键期,6岁前为发育期,12岁前为敏感期,在此期间及时进行正确、规范的弱视治疗能够使弱视儿童获得良好的视觉功能,基本上均可痊愈。弱视的最佳治疗时间段为3~6岁,超过12岁后将会变得很困难,因此早发现、早治疗是弱视治疗的基本原则[8]。本研究实验组患儿的矫正视力达“进步”“基本痊愈”所用平均时间均短于对照组,说明调节训练的加入能加速视力的提升,缩短治疗时间,促进患儿更快的恢复。本研究中,两组弱视患儿的治疗有效率均不低于其他弱视治疗方法的有效率[7],且实验组有效率高于对照组,尤其是7~9岁组,提示调节训练加入家庭传统治疗方法优于单纯的家庭传统治疗方法,可提高弱视治疗的有效率。但在低龄及高龄儿童中优势并不明显,考虑样本量较小,有待进一步研究。实验组各年龄组间疗效差异无统计学意义,说明调节训练加入家庭传统治疗方法对3~12岁的弱视儿童均有很好的治疗效果。
人眼从远到近视物时,睫状肌发生收缩,晶状体突出,屈光力提高;从近到远视物时,睫状肌放松,屈光力减少,通过改变晶状体的形态以增强眼的屈光力,使眼前不同距离的物像在视网膜上聚焦而得到清晰物像的能力称之为调节,是良好视功能的基础[9],主要监测指标为调节灵敏度、调节幅度、调节滞后量。Grant等[10]发现,弱视眼由于视力差,会影响调节的精确性和弱视患儿矫正视力的提高,视力达正常后若调节功能仍较差,亦不能获得清晰、舒适、持久的视觉质量,因此调节功能的改善有利于弱视患儿的视觉恢复。本研究通过翻转拍、远近字母表来提高调节灵敏度,及调节幅度,结果显示,虽治疗及随访12个月后两组的调节功能比治疗前均有改善,但实验组优于对照组。
传统的弱视训练多为近距离训练,治疗效果评估指标主要是矫正视力,而忽略了屈光度变化及眼轴增长的情况,长期近距离训练使许多患儿在弱视治疗的同时伴随屈光度的过度增长[11]。并且近几年由于儿童自身发育、近距离用眼、不正当用眼过度等问题致使屈光度持续增大,眼轴长度亦不断增长,使整体治疗效果不佳,给患儿身心健康和生活学习造成不利影响[12]。本研究按屈光原因对弱视儿童进行分类,结果提示两组训练方法均可以有效提升弱视患儿视力,而调节训练加入后对远视散光性弱视患儿的视力提升更有益,且可有效降低远视性弱视患儿的屈光度,促进眼轴增长,与杨桂珍[13]研究相符,可延缓近视散光性及远视散光性弱视患儿屈光度的增长,减缓眼轴增长,但近视性弱视两组差异无统计学意义,是否与本研究中弱视患儿近视的度数较高有关仍有待进一步研究。
综上,调节训练联合家庭传统疗法治疗弱视对弱视患儿的视力及视功能的恢复有重要意义,有较高的可行性及实用性。在本研究中,由于对屈光不正性弱视患儿细化分类后研究的样本量较少,存在一定的局限性,有待今后进行大样本、多中心的临床随机研究。
